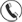Почти все умные часы и браслеты умеют определять насыщение крови кислородом. В большинстве моделей эта функция реализуется, как и прочие измерения, через анализ кровенаполнения сосудов на поверхности запястья. В ряде продвинутых устройств используется пальцевый метод, который по точности ближе к медицинским приборам. В этой статье я расскажу, как работает пульсоксиметрия и какие проблемы она позволяет обнаружить.
Что такое пульсоксиметрия
Если говорить научным языком, пульсоксиметрия — оптический метод определения сатурации крови, основанный на фотоплетизмографии. Полагаю, такое определение звучит скучно и сложно, поэтому сейчас я объясню, что за ним стоит. И начну с сатурации.
Сатурация (SpO₂), она же оксигенация крови — это уровень насыщения артериальной крови кислородом, который вычисляется в процентах. Упрощённо — концентрация кислорода в крови, связанного с гемоглобином. Важный физиологический показатель, от которого зависит клеточное дыхание — недостаток кислорода приводит к гипоксии тканей.

Расшифровка SpO₂:
- S — saturation, т. е. насыщение;
- p — peripheral, или периферический;
- O₂ — кислород.
Получается «насыщение кислородом, определяемое по периферическому сигналу».
В норме сатурация составляет 95–99 %, во время сна и в высокогорье она может уменьшаться до 90–92 %. Недостаток SpO₂ наблюдается при лёгочных, сердечных, гематологических, неврологических заболеваниях и в ряде системных состояний (сепсис, тяжёлые интоксикации и др.).
Измерять сатурацию с помощью пульсоксиметрии научились ещё в прошлом веке. Метод был создан на базе фотоплетизмографии в 1974 году японцем Такуо Аояги. В конце 70-х появились экспериментальные приборы, а в 80-е годы началось клиническое внедрение пульсоксиметров в операционные и реанимационные. Так метод стал стандартом анестезиологического мониторинга. В 2000-е он развивался в направлении мобильности и миниатюризации и затем, получив массовое распространение, перешёл в носимые устройства.
Сама же фотоплетизмография (PPG) известна с начала XX века. Сегодня это базовая технология, на которой работают все умные часы и браслеты здоровья. Основана она на том факте, что наш организм и его клетки, как и всё в живой природе, поглощают свет. Одни спектры поглощаются лучше, другие хуже — и благодаря этой разнице мы можем измерять насыщение кислородом крови.
Какие спектры видят ткани и клетки
- Красный свет (≈660 нм) хорошо поглощается дезоксигемоглобином (Hb), хуже — оксигемоглобином (HbO₂). Поэтому при низком SpO₂ красный свет «гасится» сильнее. Он используется для ключевой длины волны для расчёта сатурации кислорода (SpO₂).
- Инфракрасный (880–940 нм) глубже проникает в ткани и лучше поглощается оксигемоглобином, хуже — дезоксигемоглобином. В паре с красным светом он применяется для пульсоксиметрии, а также для расчёта ЧСС, ВСР, анализа кровотока.
Зелёный свет (520–560 нм) прекрасно поглощается гемоглобином в целом (без разделения Hb/HbO₂). Однако он плохо проникает вглубь, действуя главным образом в поверхностных тканях. Область применения: измерение пульса, расчёт вариабельности сердечного ритма и пульсовой волны. Для SpO₂ не используется, т. к. не различает формы гемоглобина.
Всё это — фотоплетизмография, но в контексте этой статьи мы с вами будем различать пульсоксиметрию, где используются лучи красного/инфракрасного спектров и собственно фотоплетизмографию с зелёным светом. Последнюю разбирать здесь не буду — по этой теме у нас есть отдельный материал.
Как работает пульсоксиметрия
Чтобы определить сатурацию, нужно рассчитать количество оксигемоглобина (насыщенного O₂) и дезоксигемоглобина (ненасыщенного) в артериальной крови.
Прибор для измерения сатурации содержит датчики и светодиоды.
- Светодиоды излучают красный и инфракрасный свет.
- Свет проходит через кожу и ткани запястья и частично поглощается кровью в сосудах.
- Оксигемоглобин и дезоксигемоглобин поглощают эти длины волн по-разному.
- Непоглощённый свет отражается или проходит насквозь (в зависимости от конструкции прибора) — его фиксируют датчики в приборе.
- Алгоритм сравнивает соотношение поглощения красного и ИК-света и определяет SpO₂.
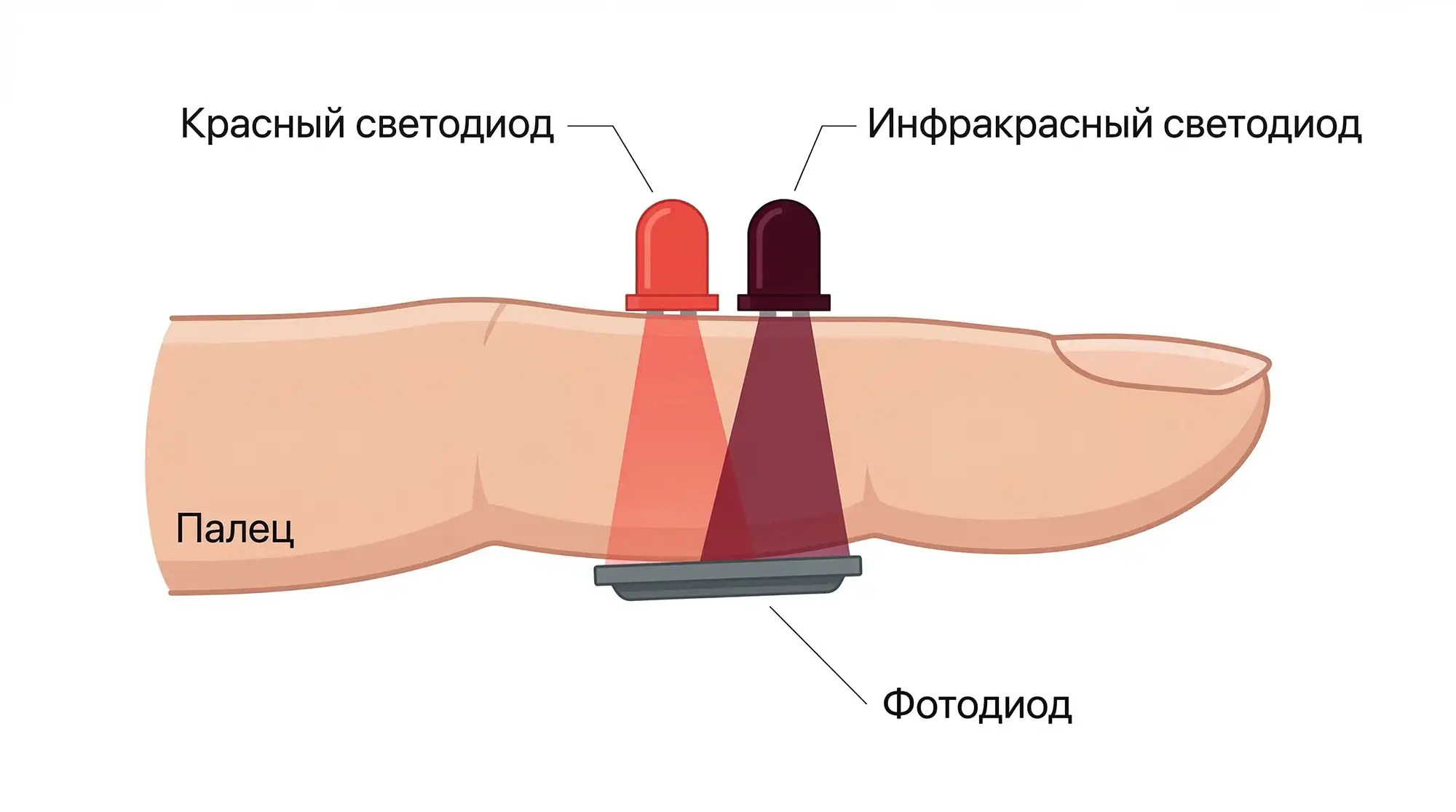
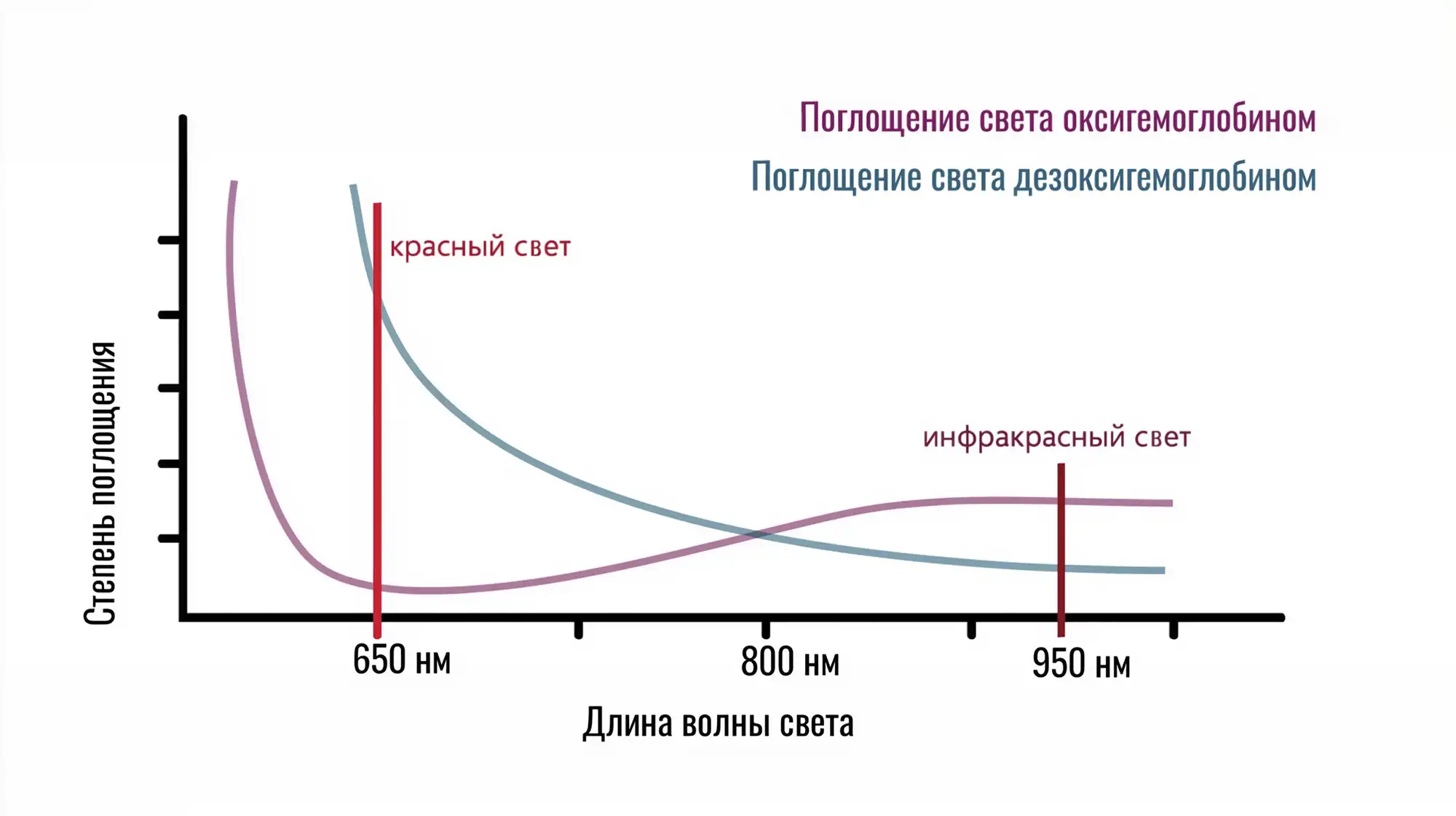
Медицинские пульсоксиметры надеваются на палец или на ухо. Подушечки пальцев и мочки ушей богаты капиллярами, к тому же их проще просветить. В классическом устройстве светодиоды находятся с одной стороны, а датчик — с другой. Лучи проходят сквозь палец или ушную мочку, частично поглощаясь — оставшиеся выходят к датчику, который фиксируют их количество.
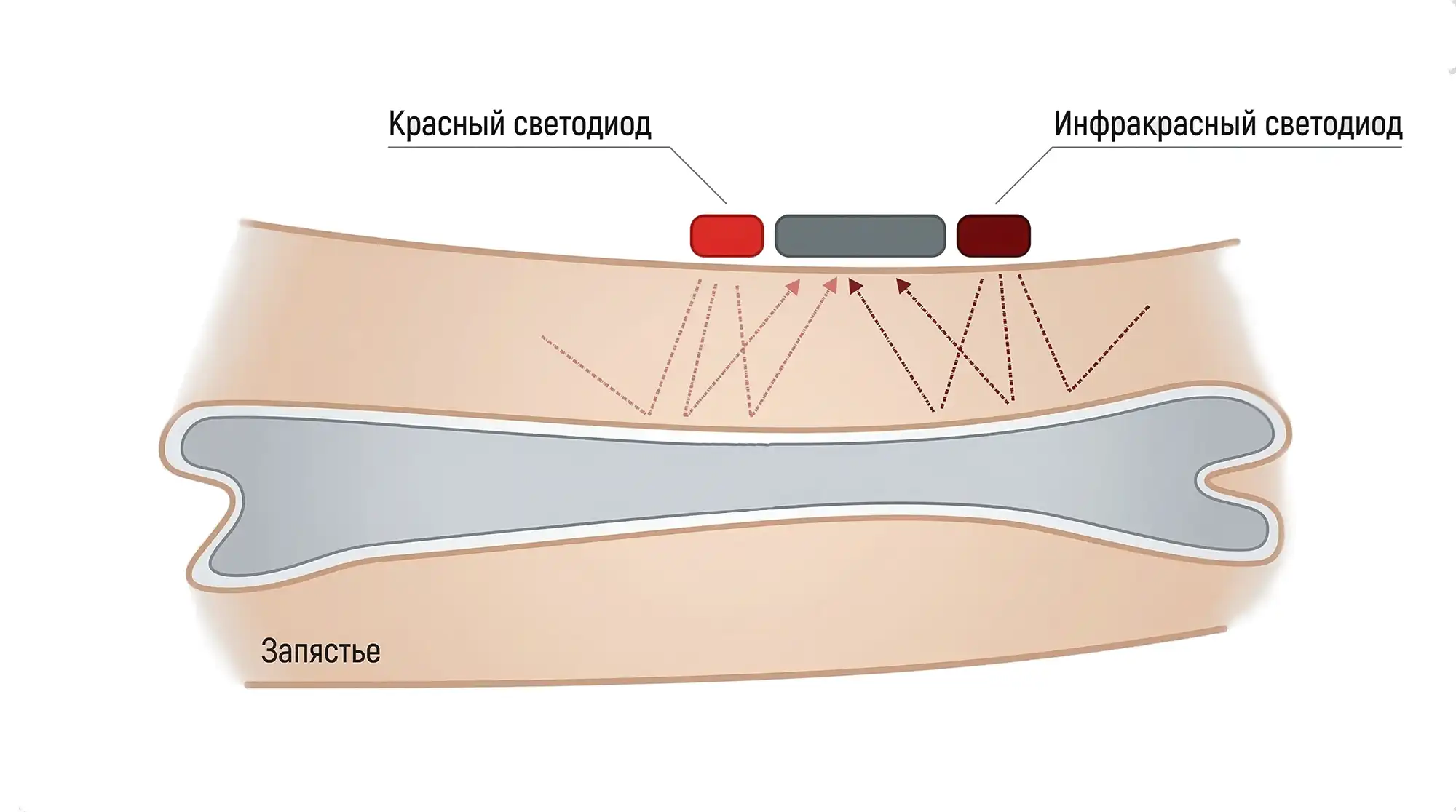
Часы здоровья и смарт-браслеты размещаются на запястье, и лучи поступают в поверхностные артериолы. Просветить насквозь руку не получится, поэтому фотодатчик размещается на той же панели, что и светодиоды — он считывает отражённый свет.
В целом этот способ обладает достаточной чувствительностью. Благодаря калибровке и умным алгоритмам он даёт результаты, сопоставимые с данными пальцевого пульсоксиметра. И если несколько лет назад можно было утверждать, что запястные устройства уступают по точности оксиметрии, сегодня они дают практически идентичные результаты.
Однако в клинических условиях используют пальцевую пульсоксиметрию, потому что палец — это идеальная оптическая мишень. Он обеспечивает:
- короткий и однородный путь света;
- высокую плотность капилляров;
- минимальное рассеяние;
- работу в режиме проходящего сигнала.
Как пульсоксиметрия определяет SpO₂
Пульсоксиметрия определяет SpO₂ — процент насыщения артериального гемоглобина кислородом.
Формально его можно представить как:
SpO₂ = HbO₂ / (HbO₂ + Hb) × 100 %, где:
- HbO₂ — оксигемоглобин
- Hb — дезоксигемоглобин
Представим, что при оптическом анализе мы получили условные значения, отражающие долю окси- и дезоксигемоглобина:
- гемоглобин с кислородом = 8,92 у. е.;
- гемоглобин без кислорода = 0,28 у. е.
Подставляем цифры в формулу и рассчитываем процент сатурации:
SpO₂ = 8.92 / (8,92 + 0,28) × 100 %
SpO₂ = 97%
Конечно, эта формула упрощённая. Современные устройства рассчитывают отношение изменений поглощения света на двух длинах волн — так называемый ratio-of-ratios, которое затем сопоставляется с калибровочной моделью. Именно на этом этапе прибор переводит оптические данные в привычное числовое значение SpO₂ в процентах.
Вот как это происходит.
При каждом сердечном сокращении объём артериальной крови увеличивается, и поглощение света меняется синхронно с пульсом. Чем больше крови в сосуде, тем меньше света поступает к датчику, чем меньше крови — тем больше света. Это пульсирующая (AC) компонента сигнала.
Вы знаете, что дезоксигемоглобин сильнее поглощает красный свет, оксигемоглобин — инфракрасный. Каждый раз, когда меняется их соотношение, меняется и форма сигнала.
Существует также DC-сигнал, который возникает при поглощении света тканями и венозной кровью. Он считается фоновым и используется для расчёта отношения AC/DC, но не интерпретируется как пульсирующий кровоток.
Ratio-of-ratios вычисляется по формуле:
R = (ACкр/DCкр)/(ACик/DCик), где
- AC (Alternating Current) - Переменная (пульсовая) составляющая сигнала
→ отражает артериальную кровь (то, что меняется с пульсом) - DC (Direct Current) - Постоянная составляющая
→ включает:- ткани
- венозную кровь
- кости
- базовый уровень освещения
Индексы
- кр — красный свет (~660 нм)
→ сильнее поглощается дезоксигемоглобином (Hb) - ик — инфракрасный свет (~940 нм)
→ сильнее поглощается оксигемоглобином (HbO₂)
Полученное число ratio-of-ratios ещё не является сатурацией. Это лишь оптический параметр, отражающий, как именно кровь поглощает свет на двух длинах волн. Чтобы превратить это отношение в привычное значение SpO₂ в процентах, используется калибровочная кривая.
Как формируется калибровочная кривая
На этапе разработки прибора у добровольцев искусственно изменяют уровень кислорода во вдыхаемой смеси. Одновременно проводят оптические измерения (тот самый ratio-of-ratios) и прямое измерение артериальной сатурации SaO₂ по анализу газов крови.
Для каждого уровня SaO₂ фиксируют соответствующий ratio-of-ratios. По этим данным строят график соответствия:
- по оси X — оптический параметр R;
- по оси Y — реальная сатурация SaO₂.
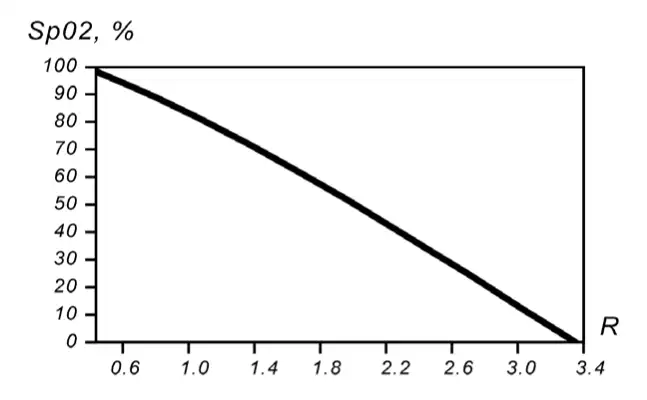
Этот график и есть калибровочная кривая, по которой алгоритм умных часов «выбирает» подходящее значение сатурации.
Что влияет на точность измерений сатурации
Как и любой метод измерения, пульсоксиметрия может давать погрешности. Чаще всего они имеют простые причины и легко устраняются — либо компенсируются калибровкой. Например:
- движение руки;
- низкая перфузия;
- татуировки и пигментация;
- неправильная фиксация устройства;
- отёк тканей;
- аритмии (нерегулярная пульсация).
В большинстве случаев достаточно измерить повторно, передвинуть устройство или плотнее закрепить его.
Когда пульсоксиметрия может быть неинформативна в принципе
Пульсоксиметрия измеряет насыщение гемоглобина, но не учитывает:
- сколько O₂ реально растворено в крови (парциальное давление);
- сколько кислорода доставлено тканям.
Это важно, потому что есть ситуации, когда SpO₂ держится на уровне 97–99 %, но ткани испытывают гипоксию.
1) Прежде всего такое характерно для нарушения транспорта кислорода, причинами которого могут быть:
- низкий сердечный выброс (шок, сердечная недостаточность);
- выраженная анемия;
- спазм микрососудов;
- тяжёлая интоксикация;
- митохондриальные нарушения (кислород есть, но не используется).
Пульсоксиметр не видит проблем, потому что он фиксирует процент насыщения, не учитывая абсолютное количество гемоглобина, скорость кровотока и расходование кислорода в тканях. Формально кровь насыщена, но O₂ физически недостаточно.
2) При анемии SpO₂ может оставаться абсолютно нормальной даже при тяжёлом снижении гемоглобина. Всё потому что измеряется процент насыщения, а не его общее количество.
Например,
- Hb = 70 г/л, SpO₂ = 98 %, где насыщенный Hb: 70 г/л * 98 % = 68,6 г/л;
- Hb = 140 г/л, SpO₂ = 98 %, где насыщенный Hb: 140 г/л * 98 % = 137,2 г/л.
Сатурация одинаковая одинаковые — но посмотрите, как разнятся конечные цифры. В первом примере организму явно не хватает кислорода. А параметр оксигенации крови формально в норме.
3) И редкая, но тоже показательная ситуация — отравление угарным газом (CO), при котором пульсоксиметр может давать ложные цифры. Гемоглобин связывается с CO в 200–250 раз прочнее, чем с O₂, и образуется карбоксигемоглобин (HbCO).
Классический двухволновой пульсоксиметр не различает HbO₂ и HbCO и воспринимает HbCO как насыщенный O₂ гемоглобин. Мы видим на экране обычные 98 %, а ткани в это время задыхаются. Поэтому при подозрении на отравление угарным газом используется ко-оксиметр (многоволновой анализ), который выявляет карбоксигемоглобин.
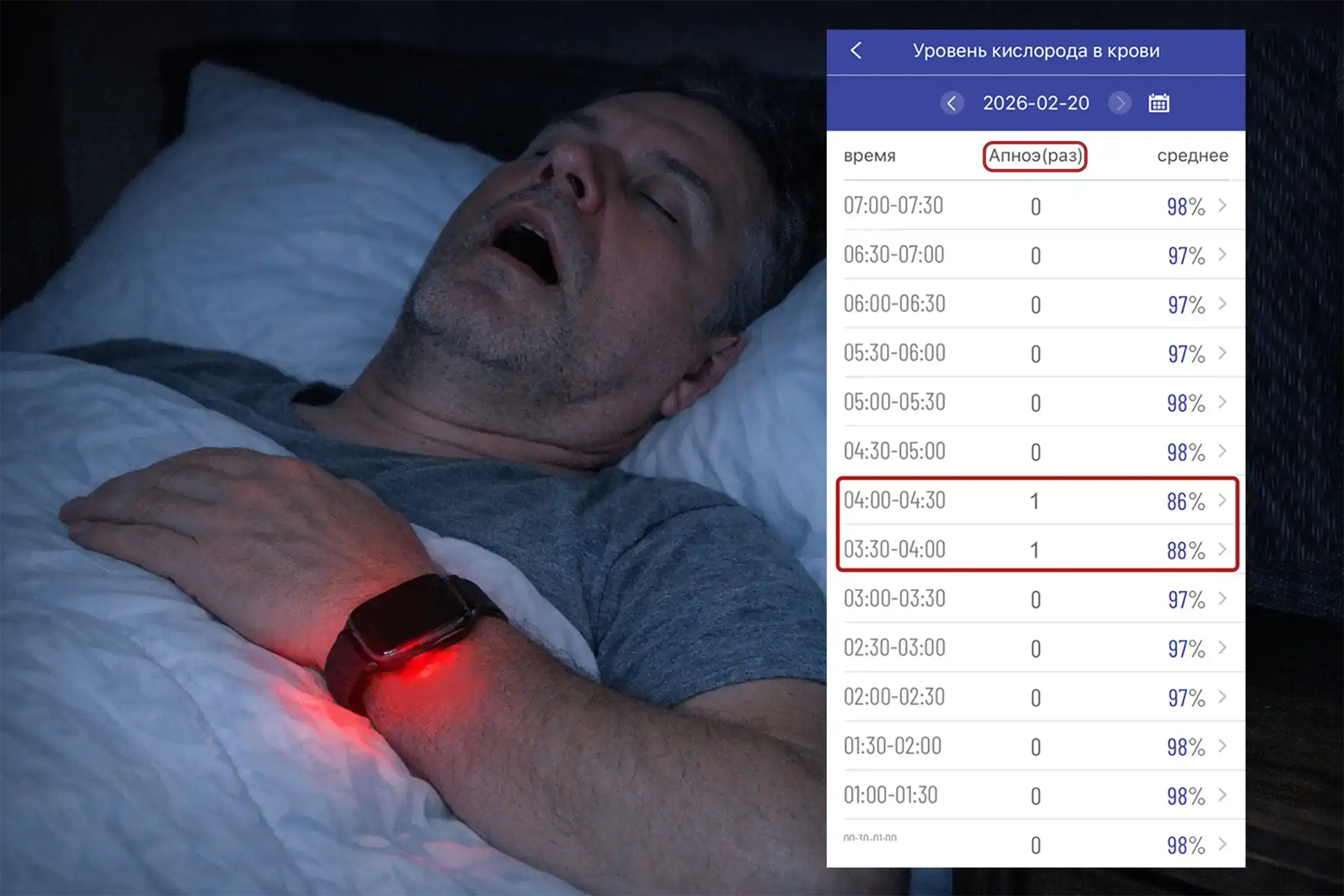
Ночная сатурация и апноэ сна
Во сне создаются оптимальные условия для фотоплетизмографии. Тело почти не двигается, датчик сохраняет стабильное положение, температура кожи снижается и выравнивается, периферический кровоток становится более устойчивым.
Поэтому ночные измерения SpO₂ надёжнее дневных и лучше подходят для выявления скрытых нарушений дыхания: не только апноэ, но и заболеваний респираторной системы.
Повторяющиеся десатурации
Для апноэ сна характерны циклические падения SpO₂ на ≥3–4 % от ночной нормы с последующим восстановлением.
Они возникают, потому что при остановке или резком уменьшении дыхания падает альвеолярное O₂; затем вентиляция восстанавливается и сатурация повышается до нормы. Если дыхание прерывается регулярно, такие циклы повторяются десятки раз за ночь.
Если у вас есть умные часы, вам наверняка доводилось видеть настораживающие ночные цифры SpO₂ — например, 86 %. Если такое случается от силы пару раз в неделю/месяц — волноваться не стоит.
В большинстве случаев они не отражают реального снижения кислорода. Это артефакт измерения. Например, вы пошевелили рукой или во сне сдвинулся датчик. Либо случился кратковременный спазм сосудов, или рука могла замёрзнуть — вариантов много.
Кроме того, в фазе REM и при микропробуждениях дыхание становится нерегулярным, и может возникать краткая гиповентиляция. Она способна давать единичное физиологическое снижение, которое совершенно не опасно и быстро компенсируется.
Пилообразные падения
Такие нарушения выглядят как серия плавных снижений и подъёмов. Сатурационная кривая напоминает зубцы пилы — при этом полного возврата к исходному уровню, как при апноэ, не происходит.
Пилообразное снижение может быть вызвано частичной обструкцией верхних дыхательных путей (при отёке, например), нестабильной вентиляцией лёгких (при пневмонии или другом остром респираторном заболевании) и даже фрагментацией сна. Часто сочетается с храпом, микропробуждениями, дневной сонливостью.
Устойчивое ночное снижение
При таком состоянии SpO₂ большую часть ночи не превышает 90–92 %. Выраженных и резких падений не наблюдается — сатурация просто снижена. Это может указывать на сердечную недостаточность, хроническую болезнь лёгких, сочетание апноэ с фоновой патологией.
Как умные часы помогают обнаружить проблему
Конечно, часы нельзя приравнять к специализированным исследованиям, таким как полисомнография (исследование сна в лаборатории). Но они собирают данные, по которым можно выявить нарушения и обратиться к врачу.
Прежде всего это ночная динамика сатурации:
- как она изменяется в течение сна;
- как часто регистрируются снижения;
- связаны ли они с фазами сна и ЧСС.
Поэтому носимые устройства — это инструмент домашнего скрининга, не диагностический метод. Но инструмент важный и полезный. Он позволяет вовремя обнаруживать нездоровые паттерны и отслеживать динамику при уже известном апноэ — то есть обеспечивает полноценный самоконтроль.
Когда SpO₂ нужно измерять регулярно
Для многих людей пульсоксиметрия — просто ещё одна опция умных часов. Но в ряде ситуаций она действительно необходима. Прежде всего это активный спорт и горный туризм, а также состояния, при которых может развиваться кислородное голодание, и болезни, маркерами которых служит гипоксия — постоянная или эпизодическая.
ХОБЛ, бронхиальная астма, интерстициальные заболевания лёгких
При этих заболеваниях возможны скрытые эпизоды гипоксемии, сатурация может снижаться ночью и при нагрузке, при этом субъективные ощущения часто запаздывают.
Носимые устройства с запястным измерением помогают отслеживать ночной SpO₂, выявлять тренды (ухудшение, учащение эпизодов гипоксии) и реакцию на физическую активность. При стойких значениях <92–94 % дополнительно может потребоваться пальцевый пульсоксиметр.
Пневмония и постинфекционные изменения лёгких
При этих состояниях SpO₂ на ранних этапах часто снижается без выраженной одышки. Показатели при этом могут то падать, то подниматься в зависимости от положения тела, нагрузки и времени суток. Часы и браслеты здоровья в таком случае помогут выявить нарушение до развития дыхательной недостаточности. При подозрении на клинически значимую гипоксемию выполняют серию пальцевых измерений.
Высокогорье и адаптация к высоте
На высоте снижение SpO₂ физиологично, а мониторинг сатурации показывает динамику акклиматизации. Например, ночные снижения — маркер плохой адаптации. И здесь пальму первенства держат носимые устройства, которые обеспечивают цикличность измерений и днём, и ночью. Пальцевый датчик нужен, когда появляются выраженные симптомы (головная боль, тошнота, слабость), сомнительные или низкие значения, а также при контроле перед подъёмом выше.
Интенсивные тренировки и спорт
Оксиметрия позволяет оценить реакцию на нагрузку и выявить ранние признаки перетренированности или гипоксии. В стандартных ситуациях (бег, тренировки, фитнес), как правило, используются носимые устройства — помимо сатурации, они дают комплекс физиологических данных, включая ЧСС, АД и ВСР. При подготовке к соревнованиям и тренировках на высоте предпочтительны пальцевые пульсоксиметры.
Таким образом, носимое устройство предпочтительно для домашнего мониторинга, в более сложных или клинических ситуациях рекомендуется использовать пальцевый метод. Плюс запястного метода — в том, что замеры производятся автоматически. Пульсоксиметром-«прищепкой» можно воспользоваться только произвольно — для этого нужно надеть его на палец, нажать на кнопку и выждать паузу.
| Состояние / заболевание | Зачем контролировать SpO₂ | Роль носимых устройств | Когда нужен пальцевый пульсоксиметр |
|---|---|---|---|
| ХОБЛ | Риск хронической и ночной гипоксемии, снижение SpO₂ при нагрузке | Длительный мониторинг, ночная сатурация, отслеживание трендов | Стойкие значения <92—94 %, обострение, одышка |
| Бронхиальная астма | Снижение сатурации при обострениях и ночных симптомах | Контроль ночных эпизодов, динамика восстановления | При приступе, сомнительных или низких значениях |
| Интерстициальные заболевания лёгких | Нарушение диффузии кислорода, ранние ночные падения | Выявление скрытой гипоксемии, оценка прогрессирования | Любое подтверждение снижения <92 %, клинические решения |
| Пневмония и постинфекционные изменения лёгких | Гипоксемия может опережать симптомы | Регулярный контроль, ночной мониторинг | Подтверждение низких значений, решение о лечении |
| Сердечная недостаточность | Снижение доставки кислорода, ночные провалы | Отслеживание ночной SpO₂, связь с ЧСС | Стойкое снижение, нарастание симптомов |
| Апноэ сна | Повторяющиеся ночные десатурации | Выявление паттернов, скрининг риска | Подтверждение перед направлением на полисомнографию |
| Высокогорье | Физиологическое снижение SpO₂, риск плохой акклиматизации | Оценка адаптации, ночные провалы | Симптомы высотной болезни, резкое снижение |
| Интенсивные тренировки | Контроль реакции на нагрузку и восстановления | Динамика, связь с ВСР и ЧСС | Жалобы, соревнования, тренировки на высоте |
| Нейромышечные заболевания | Гиповентиляция, особенно во сне | Ночной мониторинг | Подтверждение клинически значимой гипоксемии |
| Общая оценка сна и восстановления | Скрытые десатурации, влияние на самочувствие | Непрерывная ночная запись | Регулярные падения <90 %, дневная сонливость |
В целом же в отсутствие хронических заболеваний, которые могут сопровождаться снижением SpO₂, и других показаний (экстремальный туризм, профессиональный спорт) оптимальным вариантом скрининга являются часы и браслеты здоровья. Их достаточно, чтобы наблюдать за оксигенацией крови в динамике.
Если показаны точные измерения, можно рассмотреть продвинутые модели носимых устройств с пальцевым пульсоксиметром — такие как Dr. Hofner DH50, приобрести браслет с датчиком апноэ Healthband Pro №10 или использовать отдельный прибор.
Дополнительные источники по теме
- Miller RD, Eriksson LI, Fleisher LA, Wiener-Kronish JP, Young WL, editors. Miller’s Anesthesia. 10th ed. Philadelphia (PA): Elsevier; 2023.
- Nunn JF, Lumb AB. Nunn and Lumb’s Applied Respiratory Physiology. 9th ed. Elsevier; 2020.
- West JB. West’s Respiratory Physiology: The Essentials. 11th ed. Philadelphia (PA): Wolters Kluwer; 2021.
- Sjoding MW, Dickson RP, Iwashyna TJ, Gay SE, Valley TS. Racial bias in pulse oximetry measurement. N Engl J Med. 2020;383(25):2477–2478.
- Fawzy A, Wu TD, Wang K, et al. Racial and ethnic discrepancy in pulse oximetry and clinical outcomes. Am J Respir Crit Care Med. 2022;205(6):e56–e63.
- Hess DR. Pulse oximetry: Year in review. Respir Care. 2024;69(1):1–12.
- Российское респираторное общество. Клинические рекомендации. Хроническая обструктивная болезнь лёгких (ХОБЛ). Краткая версия. Респираторная медицина. 2025.
- Российское респираторное общество. Клинические рекомендации. Внебольничная пневмония у взрослых. 2024.
- Российская ассоциация аллергологов и клинических иммунологов. Клинические рекомендации. Бронхиальная астма. 2024.
- НМИЦ терапии и профилактической медицины (ГНИЦПМ). Диспансерное наблюдение пациентов с хронической обструктивной болезнью лёгких. Методические рекомендации. 2024.
- НМИЦ терапии и профилактической медицины (ГНИЦПМ). Диспансерное наблюдение пациентов с бронхиальной астмой. Методические рекомендации. 2025.
Автор статьи: Енокян Сергей Георгиевич
Изобретатель, врач-нефролог, эксперт компании HEALTHBAND