Вряд ли кого-то можно удивить сегодня тем, что умные часы могут измерять физиологические показатели, такие как пульс, сатурация или артериальное давление. Однако что такое фотоплетизмография (ФПГ), с которой это стало возможным, знают далеко не все. А метод, между тем, давно используется в медицине. С развитием ИИ-алгоритмов он дал начало ещё одному важному направлению — мониторингу здоровья с помощью носимых устройств.
В этой статье я расскажу, на чём основана фотоплетизмография (PPG) и как она работает. Рассказывать буду «на пальцах» — чтобы было понятно и школьнику, и взрослому — а дополнять будет врач-кардиолог Евгений Георгиевич Потехин.
Что такое фотоплетизмография
Если у вас есть умные часы, то вы знаете, что при измерении пульса на обратной стороне корпуса загорается зелёный огонёк. Именно благодаря ему мы получаем данные о ЧСС (и не только).

Всё дело в том, что лучи зелёного спектра (≈ 520—560 нм) хорошо поглощаются кровью — точнее, гемоглобином (белок, который переносит кислород из лёгких к тканям). Это общеизвестный факт, и он лёг в основу множества медицинских технологий.
Однако зелёный спектр, хотя и имеет ключевое значение, является лишь деталью метода, который был разработан ещё в прошлом веке и получил говорящее название фотоплетизмография (на англ. photoplethysmography).
- «Фото-» от греч. phos — свет (световой, основанный на свете);
- «плетизм-» от греч. pletho(s) — наполнять, увеличение, объём;
- «-графия» от греч. grapho — писать, записывать, регистрировать.
Буквальный перевод — «световая регистрация изменений объёма» (крови).
Вот как работает этот метод в носимых устройствах.
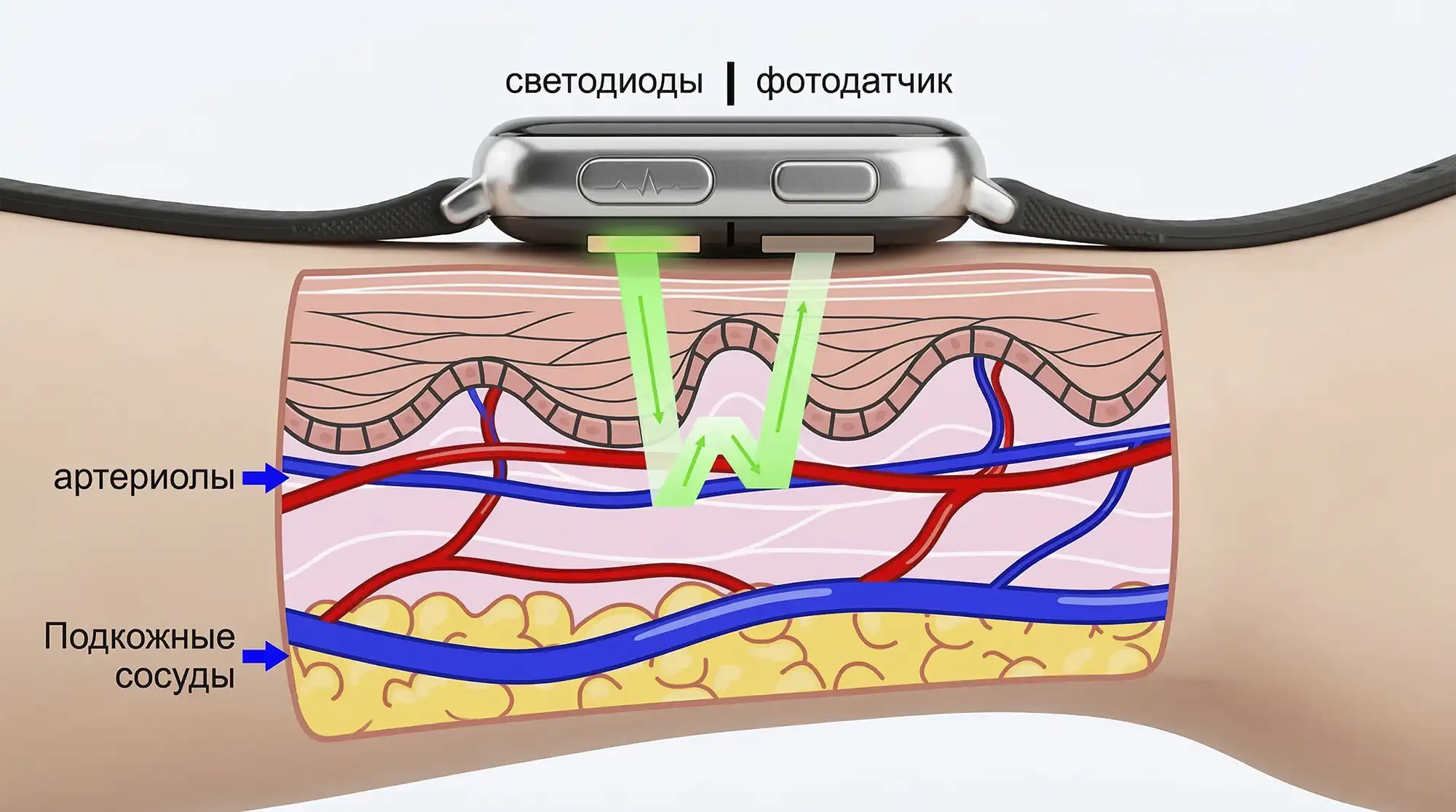
На нижней крышке корпуса браслета или часов расположены светодиоды и фотодатчик. Светодиоды излучают свет — те самые вспышки, которые видны при измерении. Свет проникает сквозь ткани в мелкие сосуды, где гемоглобин поглощает часть лучей. Не поглощённая часть отражается обратно — в этот момент её фиксирует фотодатчик.
Значения отличаются друг от друга, ведь кровь течёт по сосудам неравномерно — сердце выбрасывает её порциями. Света отражается то больше, то меньше, то снова больше, то снова меньше — и так всё время.
В результате прибор получает показатели изменения наполнения сосудов кровью. Запомните — это важно, потому что в этом и заключается суть фотоплетизмографии. На основе полученных данных устройство рассчитывает нужные параметры, в том числе частоту пульса.
История фотоплетизмографии
Было бы ошибкой утверждать, что фотоплетизмография была создана для умных часов. Изначально это был физиологический метод, выросший из исследований особенностей кровообращения.
Как всё начиналось: XIX век
В первой половине XIX века медицина фокусируется на физиологии человека. Врачей интересует не только анатомия, но и динамика процессов — в частности, как меняется кровенаполнение органов и тканей.
На этом этапе возникает ранняя плетизмография, задача которой изначально состояла в том, чтобы регистрировать изменение объёма части тела. Плетизмографы в ту пору были механическими. Например, водяными, когда конечность помещали в сосуд с водой и измеряли колебания уровней (помните Архимеда с его «Эврикой»?). Или воздушными, когда измеряли объём вытесненного воздуха. Ещё были рычажные и мембранные системы, но не суть. Главное, что появился сам принцип — анализ динамики кровенаполнения.
Новые вводные: конец XIX — середина XX века
Во второй половине XIX века становится ясно, что кровь обладает оптическими свойствами: гемоглобин поглощает свет, и степень этого поглощения зависит от наполнения кровью тканей. Учёные проводят эксперименты, в которых свет направляют на кожу и измеряют колебания интенсивности отражённых или поглощённых лучей.
В первой половине XX века появляются фотоэлементы и усилители сигнала. Плетизмография получает приставку «фото-» и используется в клинических лабораториях для исследования периферического кровотока, сосудистых реакций, венозного оттока.
Пульсоксиметрия: 1970-е
Настоящий прорыв происходит в 1970-х. На базе фотоплетизмографии создают метод оценки насыщения крови кислородом (SpO₂). В нём применяют волны двух спектров — красного и инфракрасного — и анализируют соотношение их поглощения и отражения в артериальной крови. О зелёном спектре речи пока не идёт, поскольку он не применяется в пульсоксиметрии, но оптический принцип уже реализуется.
С этого момента фотоплетизмография становится:
- клиническим стандартом;
- неотъемлемой частью анестезиологии и реанимации;
- надёжным неинвазивным методом мониторинга.
Именно благодаря пульсоксиметрии метод выходит за пределы научных лабораторий.
Цифровая эра: 1990—2000-е
Развитие электроники открывает новые перспективы:
- светодиоды заменяют лампы,
- фотодиоды становятся миниатюрными,
- цифровая обработка сигналов позволяет фильтровать шумы.
Приборы становятся компактными, более эффективными и пригодными для длительного мониторинга. В этот период начинают активно исследовать вариабельность пульса, автономную регуляцию сосудов и динамику сосудистого тонуса.
Носимые устройства: 2010-е
С появлением носимых устройств фотоплетизмография становится массовой. Однако вместе с этим возникает серьёзная интерпретационная ошибка. Метод, который даёт данные исходя из наполнения сосудов кровью, начинают преподносить как «измерение работы сердца», «кардиомониторинг» и даже замену ЭКГ.
Это неправильно. Фотоплетизмография не регистрирует электрическую активность сердца, не измеряет давление напрямую (только косвенно) и анализирует особенности тока крови, а не сердечный цикл.
Сегодня фотоплетизмография — хорошо изученный метод, который используется для:
- оценки частоты пульса,
- анализа вариабельности,
- косвенного измерения АД,
- оценки активности автономной нервной системы,
- расчёта производных показателей (стресс, сон, дыхание).

Возможности носимых устройств на базе фотоплетизмографии
Оценка частоты пульса
Рассчитать частоту пульса по изменению объёма крови в артериолах не так уж и сложно.
Обратимся к анатомии и вспомним, что пульс — это волна растяжения стенки сосуда под давлением притока крови.
Когда сердце выбрасывает кровь из желудочков в аорту, давление в крупных артериях резко увеличивается — жидкость давит на стенки, и они растягиваются, чтобы вместить больший объём. Момент, когда сосуд максимально заполнен кровью, называется систолическим наполнением. Именно в эту фазу мы ощущаем пульсовой толчок. Кстати, систолическое (верхнее) давление тоже регистрируется в этот момент.
После систолы происходит диастолический спад. Желудочки расслабляются (эта фаза называется диастола), кровь перестаёт поступать из сердца в сосуды — в это время она течёт по артериям за счёт инерции и напряжения сосудистых стенок. Давление падает до значения, которое мы привыкли называть нижним.
Приложите палец к лучевой артерии на запястье. Чувствуете пульсацию? Это и есть резкие колебания стенки сосуда, когда он получает очередной приток крови. Здесь они такие сильные, что пульс можно ощутить тактильно или измерить механически с помощью тонометра.
Но с часами всё иначе. Они не контактируют с крупной артерией, а ориентируются по артериолам. В мелких сосудах нет выраженных колебаний стенок, поэтому сенсорные датчики использовать бессмысленно. Но даже здесь кровь течёт неравномерно. В какой-то момент она заполняет артериолу, затем объём уменьшается.
- При максимальном наполнении она поглощает больше зелёного света, а отражает — меньше;
- При минимальном — наоборот: поглощает меньше, отражает больше.
Количество отражённого света фиксирует датчик. Меньшие значения соответствуют систолической фазе, большие — диастолической. Как видите, принцип другой, а результат тот же. Прибор собирает и анализирует показатели и выдаёт итоговую цифру: например, 76 ударов в минуту.
Анализ вариабельности сердечного ритма
Сердце бьётся ритмично, но не равномерно. Мы ходим, встаём, садимся, лежим, принимаем пищу и купаемся, поднимаемся по лестнице, волнуемся, радуемся и испытываем другие эмоции. Организм — саморегулируемая система, и он постоянно приспосабливается к внешним и внутренним изменениям, в том числе за счёт тонкой настройки сердечного ритма.
Поэтому интервалы между сокращениями всегда немного различаются. Эти колебания незаметны, но именно они отражают работу механизмов автономной регуляции. Чем гибче и согласованнее реагирует нервная система, тем выше вариабельность сердечного ритма (ВСР). Напротив, монотонность интервалов может указывать на истощение адаптационных резервов и снижение способности организма справляться со стрессом.
Чтобы вычислить ВСР, нужно измерить ЧСС, затем рассчитать интервалы и сопоставить их между собой. Это чистая математика. Фотоплетизмография здесь нужна только, чтобы посчитать пульс. Всё остальное делает программа.
Активность автономной нервной системы
ВСР в свою очередь отражает баланс двух отделов автономной нервной системы — симпатическим и парасимпатическим. Симпатический активируется при нагрузке и напряжении — он делает сердечный ритм более однообразным. Парасимпатический, напротив, связан с восстановлением и требует большей вариабельности.
При анализе ВСР алгоритмы оценивают, какой вклад в текущий ритм вносит каждый из этих механизмов, и на основе этого судят о состоянии автономной регуляции. По активности вегетативной нервной системы можно понять, что сейчас происходит в большей степени — мобилизация или восстановление.
В умных часах эти расчёты обычно обозначаются как «уровень стресса». Важно понимать, что это оценка нагрузки на нервную систему, а не характеристика психологического напряжения. На показатель физиологического стресса влияют не только эмоциональные переживания, но и физическая активность, недосып, приём пищи, температура окружающей среды и общее состояние организма.
Физиологический стресс — это состояние организма, при котором активируются механизмы адаптации, приводя к изменению работы сердечно-сосудистой, дыхательной, эндокринной и вегетативной нервной систем. Это биологический, не психологический термин.
Определение фаз сна
В медицине фазы сна определяются полисомнографией, где электроэнцефалография измеряет активность мозга, электроокулография — движения глаз, электромиография — мышечный тонус. Носимые устройства не производят прямые физиологические измерения, а рассчитывают данные на основе всё тех же показателей:
- пульс и интервалы между ударами (фотоплетизмография);
- вариабельность сердечного ритма (расчёт);
- снижение двигательной активности (акселерометр);
- иногда — дыхание, температура кожи, время суток.
Фазы сна выводятся алгоритмически как вероятностные состояния.
| Фаза сна | Движения | ЧСС | ВСС | Дыхание |
|---|---|---|---|---|
| Пробуждение | Выраженные, частые | Нестабильная, колеблется | Низкая или нестабильная | Нерегулярное |
| Лёгкий сон (дремота) | Минимальные | Умеренно замедляется | Умеренная | Относительно ровное |
| Глубокий (медленный) сон | Почти отсутствуют | Низкая | Высокая стабильность ритма | Медленное, регулярное |
| Парадоксальный (быстрый) сон (REM) | Нет | Учащается | Повышается | Нерегулярное |
Измерение сатурации
Что такое сатурация, теперь знают все — это показатель кислорода в крови. Уточню лишь, что речь идёт об артериальной крови, доставляющей кислород из лёгких в ткани, где переносчиком O2 служит гемоглобин. И если говорить предельно точно, то сатурация — это процент гемоглобина, насыщенного кислородом, в артериальной крови.
«А в чём же разница? — спросите вы. — Показатель высокий, значит, всё хорошо. Низкий — плохо. А гемоглобин или не гемоглобин — не так уж важно». Однако разница есть, и она существенна.
В норме сатурация составляет 95–99 %. Значения ниже 92 % рассматриваются как признак кислородной недостаточности. Если уровень гемоглобина нормальный, то при сатурации 98 % кровь переносит достаточно кислорода. Но если гемоглобин снижен, ситуация меняется принципиально. При той же сатурации он остаётся насыщенным, однако общая кислородная ёмкость крови снижается — просто потому, что переносчиков O2 гораздо меньше.
Умные часы измеряют сатурацию с помощью лучей красного и инфракрасного спектров. Принцип тот же — поглощение и отражение света. То есть, помимо зелёных светодиодов на задней панели имеются соответствующие датчики, которые включаются во время измерения SpO₂.
- Красные и инфракрасные лучи проходят в ткани.
- Гемоглобин поглощает их по-разному в зависимости от насыщения.
- Рассчитывается SpO₂ по калиброванной модели.
Точность ниже, чем у медицинского пульсоксиметра, потому что на пальцах лучше перфузия — наши подушечки буквально испещрены мелкими сосудами. Но и носимые устройства обеспечивают адекватные результаты, если соблюдать неподвижность при измерении. К тому же существуют модели с пальчиковым сенсором — они обеспечивают более высокую точность. К таким моделям относятся, например, Dr. Hofner DH50 от Healthband.

Дыхательные паузы и эпизоды апноэ
Также умные часы могут выявлять признаки эпизодов обструктивного апноэ. Дело в том, что дыхание непосредственно влияет на пульс: на вдохе ЧСС слегка ускоряется, на выдохе — замедляется. Это называется дыхательная синусовая аритмия. По колебаниям сигнала, получаемого с датчиков, алгоритм воссоздаёт ритм дыхания.
При апноэ дыхание временно прекращается, падает уровень кислорода в крови, активируется симпатическая нервная система, происходит кратковременное пробуждение. Это сопровождается специфическими признаками, которые и отслеживают носимые устройства.
- Паузы в дыхании: исчезают характерные дыхательные колебания показателей пульса, нарушается регулярность вдохов и выдохов.
- Кратковременные падения сатурации — особенно значимы повторяющиеся за ночь эпизоды.
- Изменения ЧСС и ВСР: после апноэ обычно происходит резкий скачок пульса, снижается ВСР, активируется симпатика.
- Фрагментация сна — частые пробуждения увеличивают долю поверхностного сна, уменьшают глубокий и REM-сон.
По этим признакам алгоритм выявляет повторяющийся паттерн и оценивает вероятность синдрома обструктивного апноэ.
Ограничения фотоплетизмографии в носимых устройствах
Несмотря на широкие возможности, фотоплетизмография имеет ряд ограничений.
1. Зависимость от качества кровотока (перфузии)
Фотоплетизмография регистрирует пульсовые колебания крови в мелких сосудах. Если кровоток в них снижен, сигнал ухудшается. На качество измерений могут влиять:
- холод (сужение сосудов);
- низкое АД;
- обезвоживание;
- спазм периферических сосудов.
2. Влияние движения
При активных движениях датчик фиксирует не только пульсовую волну, но и смещения кожи, что искажает сигнал. Поэтому большинство устройств требуют неподвижности при измерении пульса и сатурации.
3. Особенности кожи и подкожных тканей
Оптический сигнал проходит через кожу, и её свойства напрямую влияют на результат. Точность может снижаться при сильной пигментации, выраженном подкожно-жировом слое, рубцах и татуировках в зоне датчика.
4. Давление прижатия датчика
Для корректной работы датчик должен плотно прилегать к коже, но не сдавливать ткани чрезмерно. Слишком слабый контакт ухудшает сигнал, а чрезмерное сжатие может частично перекрывать кровоток и искажать результаты.
5. Нарушения сердечного ритма
Фотоплетизмография ориентирована на регулярный ритм. При аритмиях (например, фибрилляции предсердий) форма пульсовой волны искажается, расчёт ЧСС, ВСР и АД становится менее надёжным.
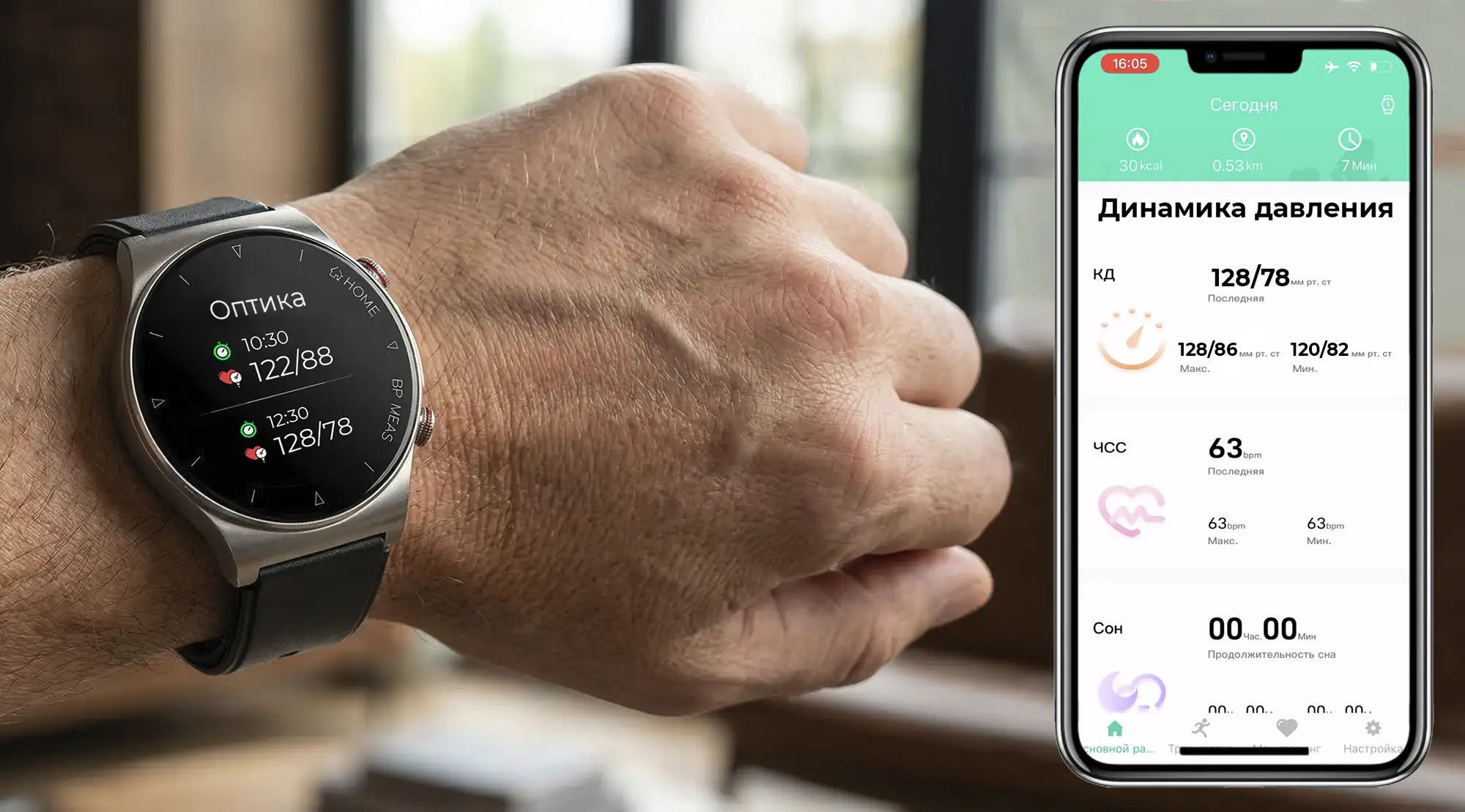
Измерение артериального давления методом фотоплетизмографии
Вышеперечисленными опциями — пульс, сатурация, ВСР, уровень стресса, фазы сна — обладают почти все модели умных часов и браслетов. Это стандартный минимум. Более продвинутые устройства на базе фотоплетизмографии могут измерять артериальное давление: по анализу пульсовой волны в сочетании с алгоритмической обработкой и калибровкой результатов.
Анализ пульсовой волны
По характеру кровотока можно определить не только ЧСС, но и давление крови на стенки артерий. Вы уже знаете, что когда сердце выбрасывает кровь в аорту, она не течёт равномерно, а распространяется как волна. В зависимости от жёсткости и эластичности сосудов она проходит по ним по-разному, и это влияет на показатели измерений.
Алгоритмы анализируют ряд ключевых признаков.
- Скорость распространения: по жёстким сосудам кровь бежит быстрее, по эластичным — медленнее, потому что они частично смягчают и приглушают поток.
- Крутизну подъёма волны: сердце с усилием выбрасывает кровь — она ударяет по стенкам сосудов, а те, естественно, оказывают сопротивление. Чем жёстче сосуды, тем больше сопротивление и сильнее удар.
- Вторичную (отражённую) волну: когда поток преодолевает изгиб или сужение сосуда, часть жидкости откатывается назад — получается как бы вторая волна. При жёстких стенках она более заметна.
- Временные интервалы между событиями пульсовой волны, которые показывают, как сосуды реагируют на кровоток и как они регулируют его изменением тонуса.
Иными словами, умные устройства оценивают АД не по реальному давлению на стенки, как тонометр, а по характеру пульсового кровотока и реакции сосудов на сокращения сердца. По этим данным алгоритм определяет жёсткость/эластичность сосудистых стенок. А поскольку она связана с уровнем АД, прибор может рассчитывать его ориентировочные диапазоны.
Индивидуальная калибровка показателей
Жёсткость и эластичность сосудов — характеристики индивидуальные. Они зависят от возраста и состояния стенки (атеросклеротических изменений, наличия кальцинатов, строения соединительнотканных волокон). Чтобы результаты косвенного измерения АД были точными, необходимо откалибровать устройство при первом использовании — и далее периодически проверять его.
Калибровка выполняется с помощью тонометра. Алгоритм соотносит параметры пульсовой волны с реальными значениями АД и рядом других данных, которые вводятся пользователем вручную. После этого часы могут отслеживать реальную динамику показателей.

Ограничения метода
Следует подчеркнуть, что помимо вышеперечисленных ограничений, измерение АД в умных часах:
- не обеспечивает клинически точных значений;
- подходит для самонаблюдения, но не для постановки диагноза;
- может давать погрешности при стрессе, физической нагрузке, нарушениях ритма сердца и изменении сосудистого тонуса.
То есть фотоплетизмография служит основой для алгоритмической оценки давления, но она не заменяет традиционные методы, используемые в клинической практике. Золотым стандартом остаётся манжетное измерение. В частности, для контроля гипертонии используется только тонометр, а замеры производятся строго в покое, оптимально — в положении сидя.
Однако было бы неверно противопоставлять манжетный и оптический методы. Они не взаимозаменяемы, и у каждого есть своё преимущество.
| Задача | Лучший метод |
|---|---|
| Диагностика АГ | Манжетный |
| Контроль терапии | Манжетный |
| Разовое измерение | Манжетный |
| Динамика в течение дня | Оптический |
| Реакция на нагрузку | Оптический |
| Ночные тренды | Оптический |
| Самомониторинг | Оптический + манжетный |
Для отслеживания динамики давления в повседневной жизни (при занятиях спортом, во сне, на прогулке и т. д.) манжетный способ не годится. Фотоплетизмография позволяет мониторить показатели круглосуточно, почти в любой ситуации.
Выводы
Современные носимые устройства перестали быть просто гаджетами для фитнеса. Сегодня это полноценные системы мониторинга, способные в реальном времени собирать и анализировать данные о работе сердца, сосудов и автономной нервной системы.
В основе таких устройств лежит фотоплетизмография — давно применяемый в медицине метод регистрации изменения объёма крови в сосудах. Более продвинутые модели могут дополняться функциями пальчиковой пульсоксиметрии, механического измерения артериального давления, регистрации ЭКГ.
На основе полученных данных современные алгоритмы определяют вариабельность сердечного ритма, реакцию сосудов на нагрузку, признаки симпатической и парасимпатической активности, фрагментацию сна, эпизоды снижения сатурации и обструктивного апноэ.
И хотя носимые устройства не заменяют клинические методы диагностики, они обеспечивают наблюдение в условиях повседневной жизни, в том числе при движении, во сне и при физической активности. Именно поэтому в зарубежной практике они всё активнее внедряются в амбулаторный мониторинг — как инструмент профилактики и контроля терапии у пациентов с заболеваниями сердечно-сосудистой системы.
Дополнительные источники по теме
- Appel A, Theart RP. Investigating the Design of a Photoplethysmography Device for Vital Sign Monitoring. Sensors. 2025;25(6):1875.
- Park JW, Park J, Jeon J, Chae S, Kim GB, Han G, Park HS, Jeong Y, Jeong KH. Wearable Hyperspectral Photoplethysmography Allows Continuous Monitoring of Exercise-Induced Hypertension. Adv Sci. 2025;12(22):2417625.
- Nie G, Zhao Q, Tang G, Li Y, Hong S. Artificial intelligence-derived photoplethysmography age as a digital biomarker for cardiovascular health. Commun Med (Lond). 2025;5(1):481.
- Icenhower A, Murphy C, Brooks AK, Irby M, N’dah K, Robison J, Fanning J. Investigating the accuracy of Garmin PPG sensors on differing skin types based on the Fitzpatrick scale: cross-sectional comparison study. Front Digit Health. 2025;7:1553565.
- Penmetcha V, Rambabu L, Smith BG, Mantle O, Edmiston T, Hobbs L, Nagraj S, Charlton PH, Bashford T. Evaluating Diversity in Open Photoplethysmography Datasets: Protocol for a Systematic Review. JMIR Res Protoc. 2025;14:e73040.
- Park J, Xu D, et al. Photoplethysmogram Analysis and Applications. Front Physiol. 2022;12:808451. (Review on PPG method fundamentals).
- Charlton PH, Bashford T, et al. Photoplethysmography signal processing chapter. (PDF online). 2021.