Точность измерений пульса с помощью носимых устройств уже почти не уступает традиционным методам*. Современные часы и браслеты оснащены высокочувствительными датчиками и умными алгоритмами, которые могут определять частоту пульсовых колебаний по изменениям объёма крови в сосудах. В этой статье я расскажу, как именно они это делают и можно ли доверять результатам таких измерений.
Метод фотоплетизмографии или как часы измеряют пульс
Фотоплетизмография в том виде, в котором она используется сейчас, появилась в XX веке. Изначально метод применялся в рамках научных исследований — для изучения наполнения тканей кровью — но со временем нашёл применение и в клинической медицине, притом не одно: от пульсоксиметрии до измерения ЧСС и мониторинга артериального давления.
Photoplethysmography (PPG) переводится с греческого буквально по частям:
- photo- — производное от слова «свет»;
- plethysmo- — наполнение, увеличение объёма;
- graphy — запись, регистрация.
Дословно — световая регистрация изменений наполнения (объёма).

Самое известное и первое применение фотоплетизмографии — пульсоксиметрия. Приборы для оценки насыщения крови кислородом начали использоваться в 1970-х годах. В дальнейшем они стали стандартом непрерывного контроля пульса и сатурации в анестезиологии и реанимации.
В 2010-х миниатюризация датчиков и цифровая обработка сигнала позволили внедрить метод в потребительскую электронику — так появились смарт-часы и фитнес-браслеты.
Сегодня фотоплетизмография используется для повседневного мониторинга ЧСС* и других физиологических показателей, анализа сна, оценки сосудистой реакции и вариабельности сердечного ритма.

Как работает PPG-метод в носимых устройствах
На нижней панели часов/браслета расположен источник света. Для измерения пульса используются лучи зелёного спектра, для сатурации — красного и инфракрасного. Если у вас есть умные часы, вы видели, что периодически снизу загораются красные и зелёные огоньки. Они просвечивают кожу, и лучи проникают внутрь сосуда, где поглощаются гемоглобином.
Чем больше крови в сосуде — тем больше поглощается лучей. Оставшаяся часть отражается, то есть выходит наружу, где улавливается специальным датчиком. Датчик передаёт информацию умным алгоритмам, а те с помощью математических вычислений определяют объём крови в текущий момент.
- Когда происходит сокращение желудочков, возникает пульсация стенок артерий — её мы ощущаем как толчки при пальпировании, например, в области запястья.
- В мелких артериях (артериолах), расположенных в зоне ношения часов, ощутимых колебаний нет, но пульсовой характер движения жидкости в целом сохраняется.
- Объём крови циклично уменьшается и растёт — изменяется количество отражённого и поглощенного света, и по этим изменениям алгоритмы рассчитывают ЧСС.
PPG-оценка пульса «на пальцах»: упрощённый пример расчёта
Представьте, что часы 100 раз в секунду смотрят, сколько света вернулось обратно в датчик.
- Когда сердце сокращается, в артериолах под кожей появляется чуть больше крови. → Гемоглобин поглощает больше лучей. → В датчик возвращается меньше отражённого света.
- В фазу расслабления объём крови уменьшается. → Поглощение снижается. → В датчик возвращается больше света.
Если изобразить это в виде графика, получится специфическая кривая, где:
- впадина (вернулось мало света) — момент максимального наполнения сосудов;
- подъём (вернулось много света) — момент минимального наполнения.
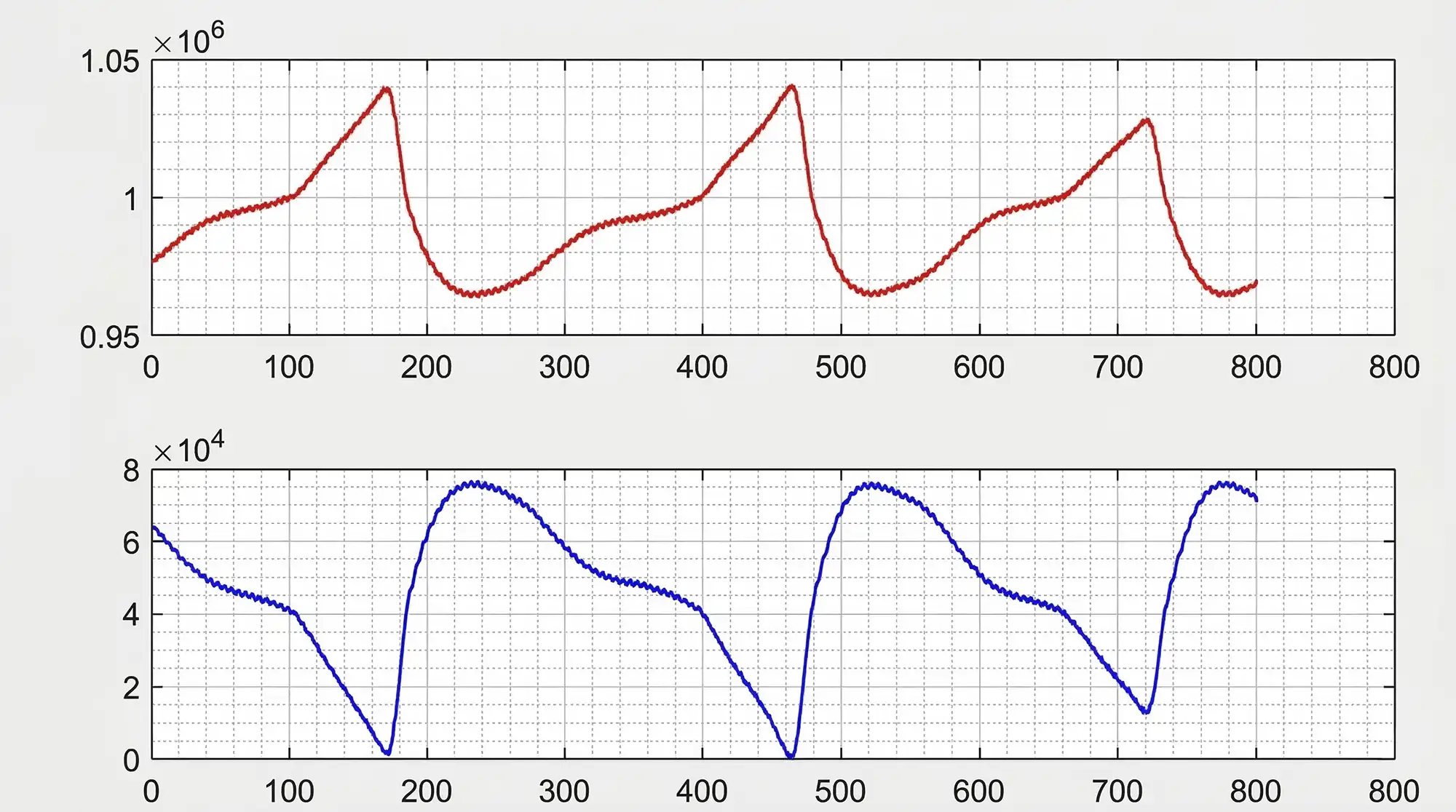
По этому графику вычисляется пульс.
Допустим, за 10 секунд алгоритм увидел 12 повторяющихся волн. Значит, за 1 секунду — 1,2 волны. Умножаем на 60 секунд и получаем 72 удара в минуту.
Как видите, всё просто. И при этом надёжно, потому что:
- алгоритм оценивает не абсолютное количество света, а его изменения;
- отсеиваются артефакты (движение, шум), т. к. система отслеживает повторяющиеся паттерны;
- даже в мелких артериолах пульсовая волна сохраняет цикличность — этого достаточно для расчёта ЧСС.
Пульсовая волна — основа для расчёта физиологических показателей
Часы и браслеты здоровья не просто измеряют пульс. По изменениям объёма крови в сосуде они моделируют пульсовую волну — по которой можно рассчитать и другие физиологические показатели, в том числе артериальное давление. И пускай это не механическое измерение, а сугубо алгоритмическая оценка, однако она тоже важна, потому что отражает суточную динамику и помогает выявлять скачки АД.
Пульсовая волна — это распространение колебаний стенок сосудов при выбросе крови из желудочков. По сути, это ударная волна жидкости, которая бежит по артериям и давит на стенки, вызывая их расширение и пульсацию.
Если с пульсом, как мы выяснили выше, всё очень просто, то с расчётом артериального давления уже сложнее — но тоже вполне реально. Ключевыми параметрами здесь являются временные и геометрические характеристики пульсовой волны.
Форма пульсовой волны
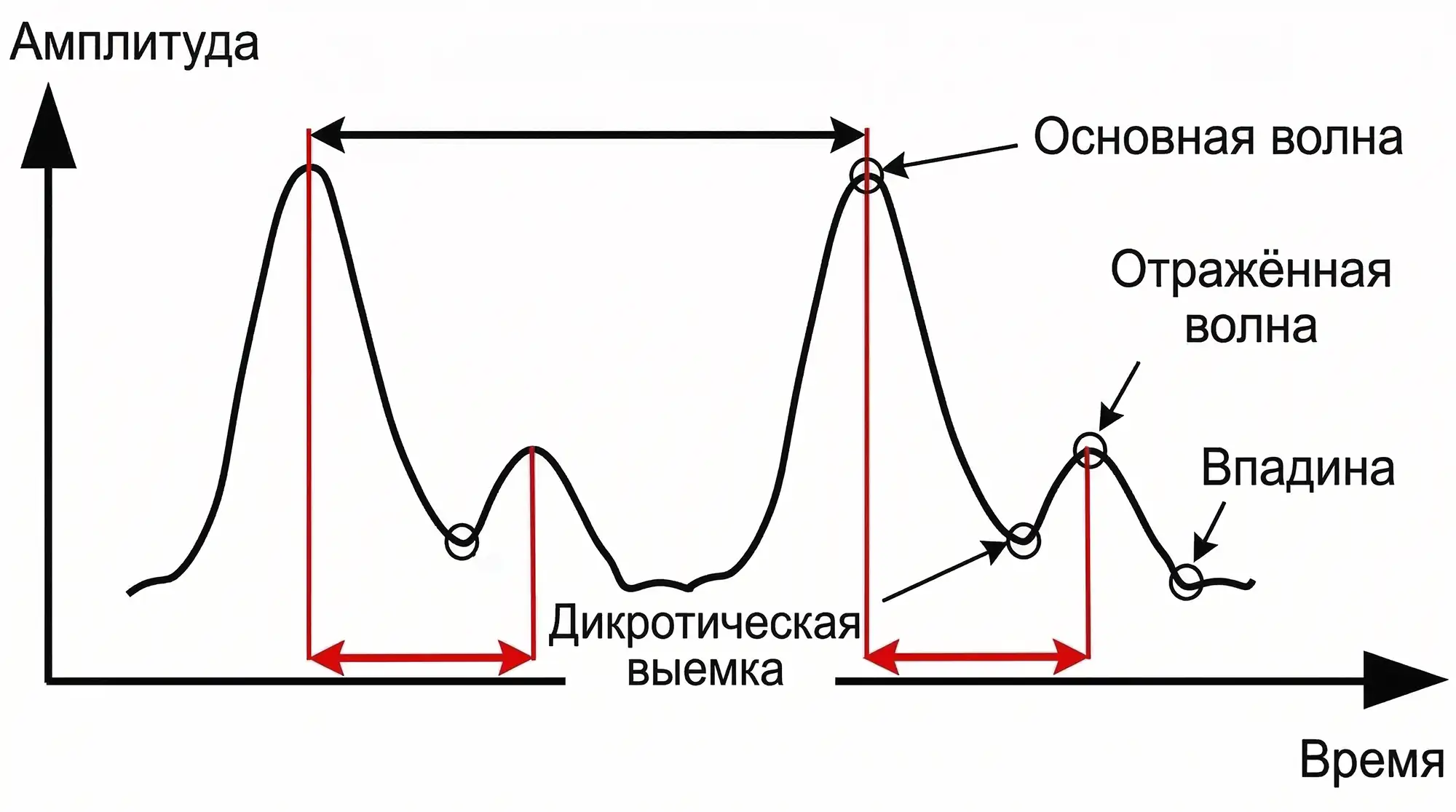
Обратите внимание, что кривая имеет второй пик, напоминающий ступеньку — это отражённая волна. Она всегда возникает, потому что сосуды не идеально ровные и бесконечно прямые, а имеют сужения, изгибы и ответвления, которые задерживают часть потока, образуя вторичную волну.
PPG-сигнал — это сложная кривая, где особое значение имеют:
- скорость нарастания фронта;
- высота и ширина пика;
- свойства отражённой волны;
- соотношение систолической и диастолической фаз.
Эти показатели зависят от жёсткости и эластичности сосудистой стенки и давления крови.
Взгляните на иллюстрации 2 и 3.
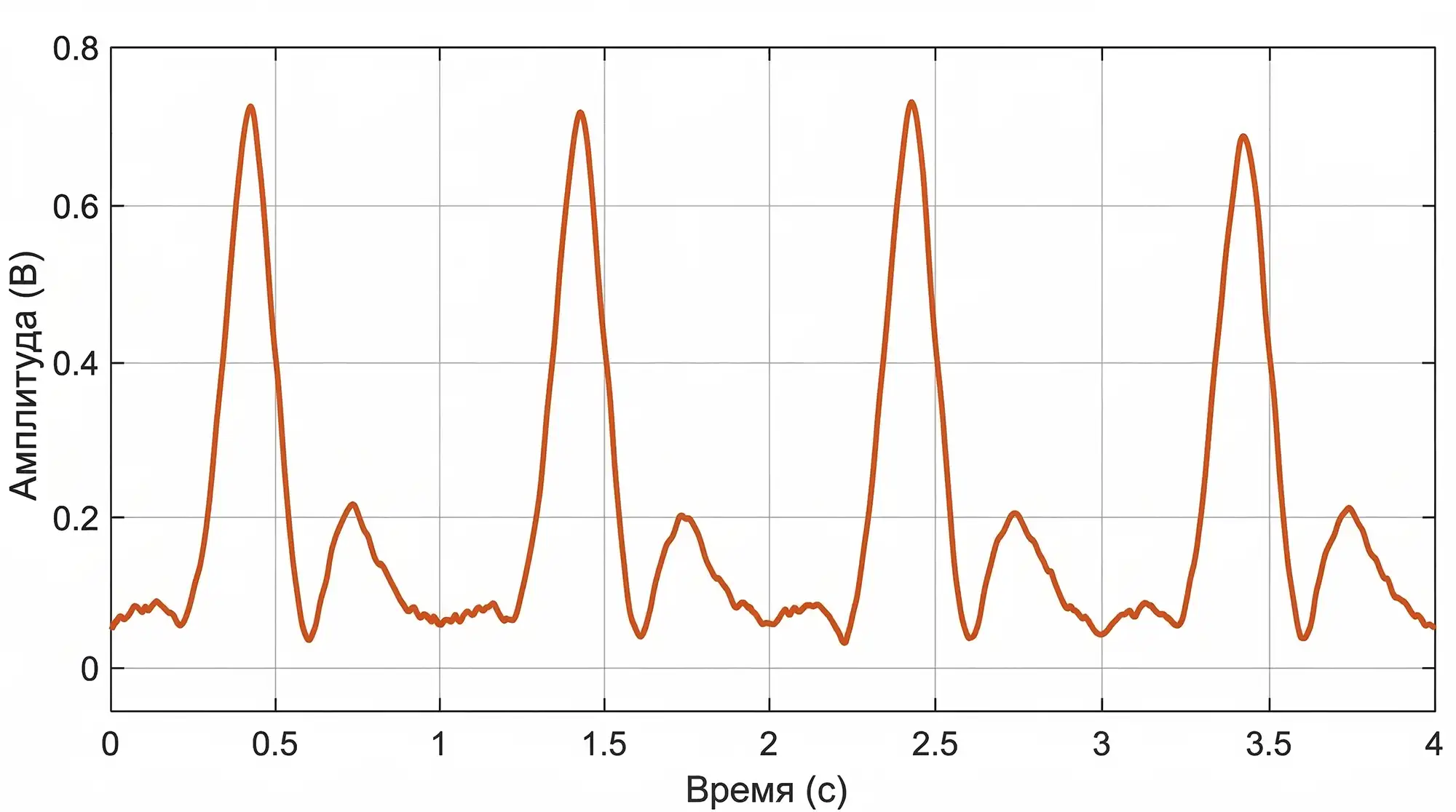
При здоровых эластичных сосудах волна поднимается плавно, основной (систолический) пик выражен отчётливо, хорошо заметна вторая волна и дикротическая выемка между ними. Сама форма волны — более растянута по оси времени. Это значит, что сосуды хорошо расширяются, отражённая волна возвращается позже — в диастолу, а давление крови распределяется мягко.
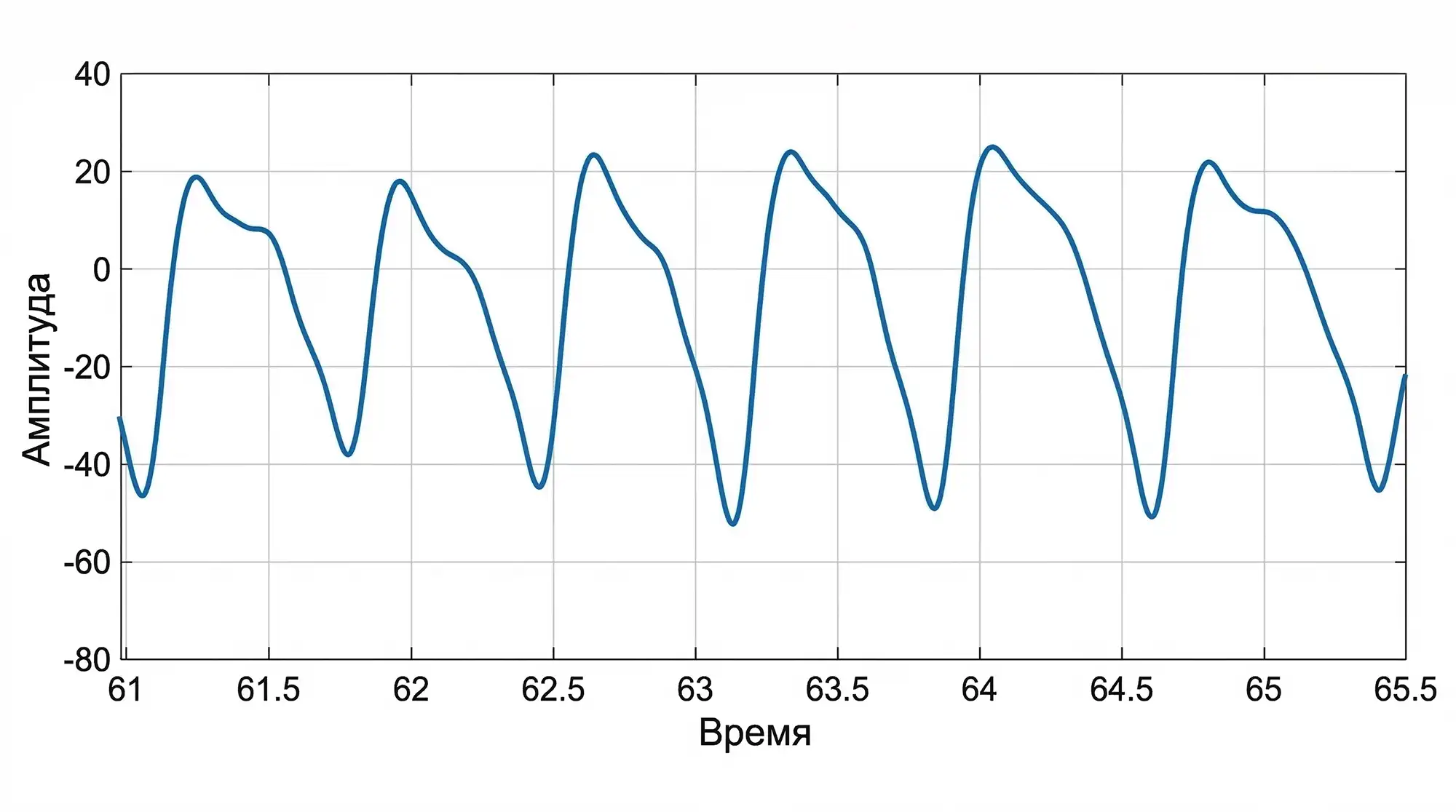
При повышенной жёсткости и низкой эластичности график изменяется. Подъём становится крутым и более резким, пик повышается и сужается, дикротическая выемка сглаживается или почти исчезает, вторичная (отражённая) волна сливается с основной. Всё это потому, что сосуды плохо амортизируют удар крови — отражённая волна возвращается раньше — в систолу, и систолическое давление возрастает. Такая PPG-картина обычно связана с повышенным АД, возрастными изменениями и/или атеросклерозом.
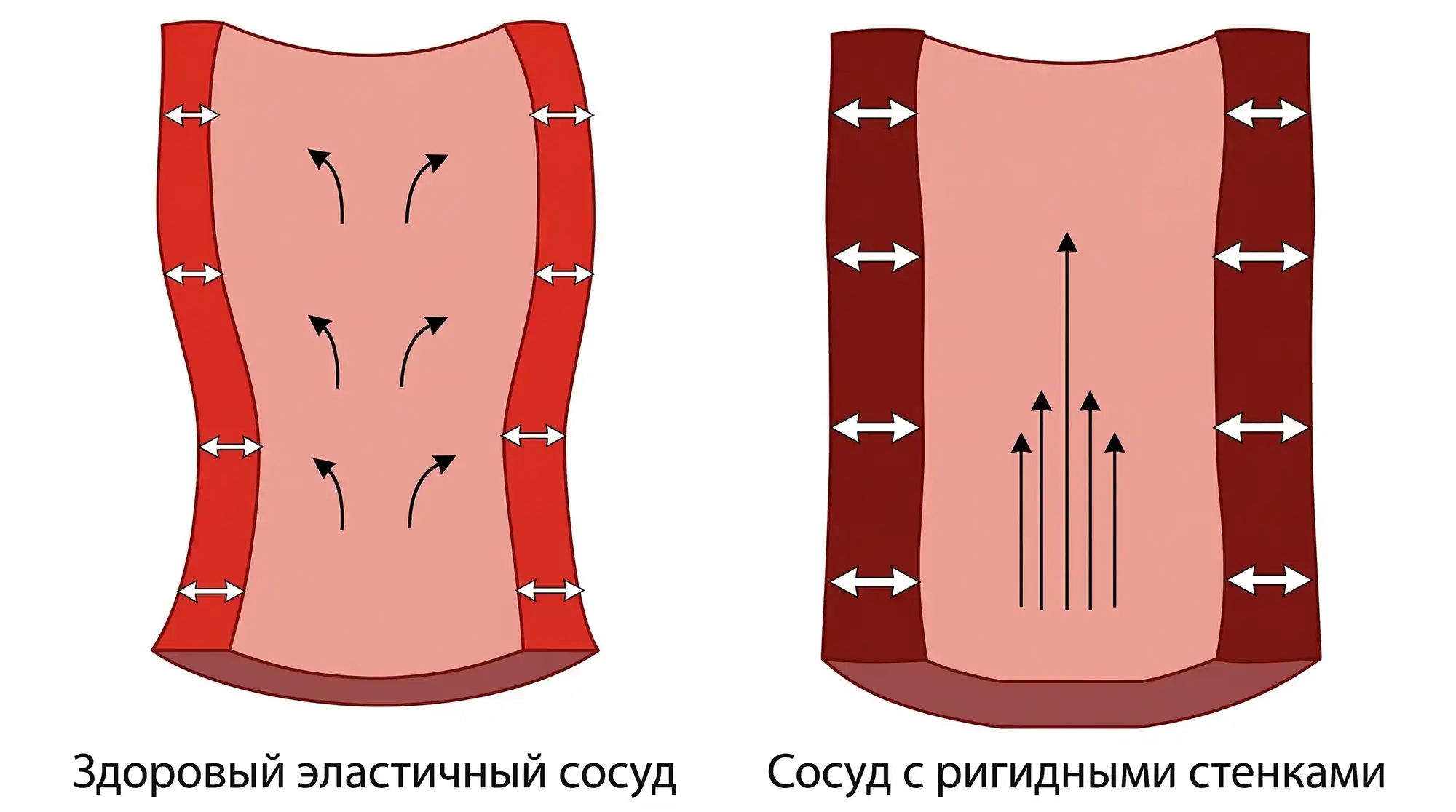
Скорость распространения пульсовой волны
По нормальным эластичным сосудам волна идёт медленнее, по жёстким и ригидным (менее растяжимым) — быстрее. Как видно на рисунке, вектор движения во втором случае направлен в большей степени вперед. Соответственно, чем выше давление и жёстче/ригиднее сосуд, тем быстрее распространяется пульсовая волна. Современные часы оценивают скорость либо по задержкам на разных участках кривой, либо по комбинации фотоплетизмографии + ЭКГ (о ней я рассказываю ниже).
Почти все системы требуют исходной калибровки с помощью манжетного тонометра — получив реальные показатели, алгоритмы адаптируют аналитические модели к конкретному человеку. Без калибровки устройство будет только отслеживать динамику, но давать корректные цифры оно не сможет.
Не пульсом единым: что ещё может показать PPG-метод
Поскольку метод не только регистрирует частоту пульса, но и позволяет формировать график пульсовой волны, по его данным можно рассчитать целый ряд физиологических показателей.
Вариабельность сердечного ритма (ВСР)
По характеру пульсации алгоритмы оценивают вариабельность сердечного ритма — важный показатель работы автономной нервной системы. ВСР по PPG — это именно пульсовая вариабельность, а не классическая по ЭКГ. Она менее точна, особенно при аритмиях, вазоспазмах и движении. Тем не менее, для оценки трендов (стресс, восстановление, переутомление, сон) она может быть весьма информативна.
Оценка уровня стресса и активности вегетативной нервной системы
На основе ВСР, ЧСС, формы пульсовой волны и её реакции на внешние стимулы алгоритмы анализируют:
- баланс симпатического и парасимпатического тонуса;
- степень напряжения сосудов;
- скорость восстановления после нагрузки.
В результате их анализа устройство формирует условную цифру, которая характеризует текущий уровень физиологического стресса.
Анализ сна
Во время сна тело становится практически неподвижным, ЧСС замедляется, температура кожи стабилизируется, а количество артефактов уменьшается. Поэтому ночь — хорошее время для сбора и анализа физиологических показателей. По данным фотоплетизмографии оценивают:
- ночную вариабельность сердечного ритма;
- степень ночного снижения, неснижения или повышения давления;
- косвенные признаки фаз сна (быстрый и медленный сон, REM-фаза).
Эпизоды обструктивного апноэ
Во время эпизода апноэ дыхание частично или полностью прекращается на несколько секунд. Воздух не поступает в лёгкие — возникает кратковременная гипоксия. Организм реагирует на это стереотипно:
- снижается насыщение крови кислородом;
- активируется симпатическая нервная система;
- возникает характерная реакция ЧСС: краткое замедление, затем резкое учащение после возобновления дыхания;
- меняется форма пульсовой волны из-за колебаний сосудистого тонуса.
Если такие эпизоды повторяются многократно, алгоритмы фиксируют их, указывая на высокую вероятность обструктивного апноэ сна. А это уже – повод для обращения к врачу и прохождения полисомнографии. Кстати, с появлением умных часов и браслетов эту патологию стали выявлять чаще — благодаря результатам домашнего PPG-мониторинга.
А можно ли верить умным часам: точность PPG-измерений пульса
Итак, мы с вами выяснили, как носимые устройства измеряют пульс, формируют пульсовую волну и на её основе вычисляют производные показатели. Возникает вопрос — а можно ли доверять этим расчётам?
Чтобы ответить на него, можно измерить пульс при помощи тонометра или секундомера и сравнить полученные цифры с данными фотоплетизмографии. Попробуйте так сделать, и вы убедитесь, что показатели будут различаться незначительно — в пределах обычных физиологических колебаний.
Сам по себе PPG-метод обладает высокой точностью. Cосуды наполняются кровью и поглощают лучи зелёного спектра — это физическое явление, которое при современных технологиях легко поддаётся измерению и анализу. Единственное, из-за чего могут возникать погрешности — нарушение детекции сигнала.
То есть:
- часы слишком свободно сидят на руке — нет нормального контакта с кожей;
- человек активно двигается — возникают артефакты измерения;
- сосуды сильно спазмированы — например, на холоде;
- в области датчика имеются рубцы и татуировки;
- слишком тёмная кожа — в процесс вмешивается меланин, поглощая часть света.
Однако если вы правильно зафиксируете часы и будете сохранять неподвижность, то получите точные данные.
Если же говорить об оценке давления — об этом у нас есть отдельная статья — то абсолютных цифр, как при манжетном измерении, фотоплетизмография не даёт. Даже при тщательной калибровке носимые устройства — это средства не измерения, а оценки динамики АД. Они показывают его примерный уровень, с колебаниями и пиками. Хотите абсолютные показатели — пользуйтесь тонометром или часами с функцией манжетного измерения.
Повысить точность измерений пульса, ВСР и других производных показателей, можно с помощью ЭКГ — более продвинутые часы и браслеты имеют такую опцию.
Фотоплетизмография + ЭКГ = самые точные показатели ЧСС и ВСР
Модели, выполняющие одноканальную ЭКГ, оснащены парными электродами. Они определяют частоту сердечных сокращений в ходе электрокардиографии, но это не PPG-метод, а ЧСС — отнюдь не пульс. Впрочем, это неважно, потому что мы с вами ещё в самом начале статьи договорились, что будем считать ЧСС и пульс синонимами.
Поэтому рассмотрим и этот способ.
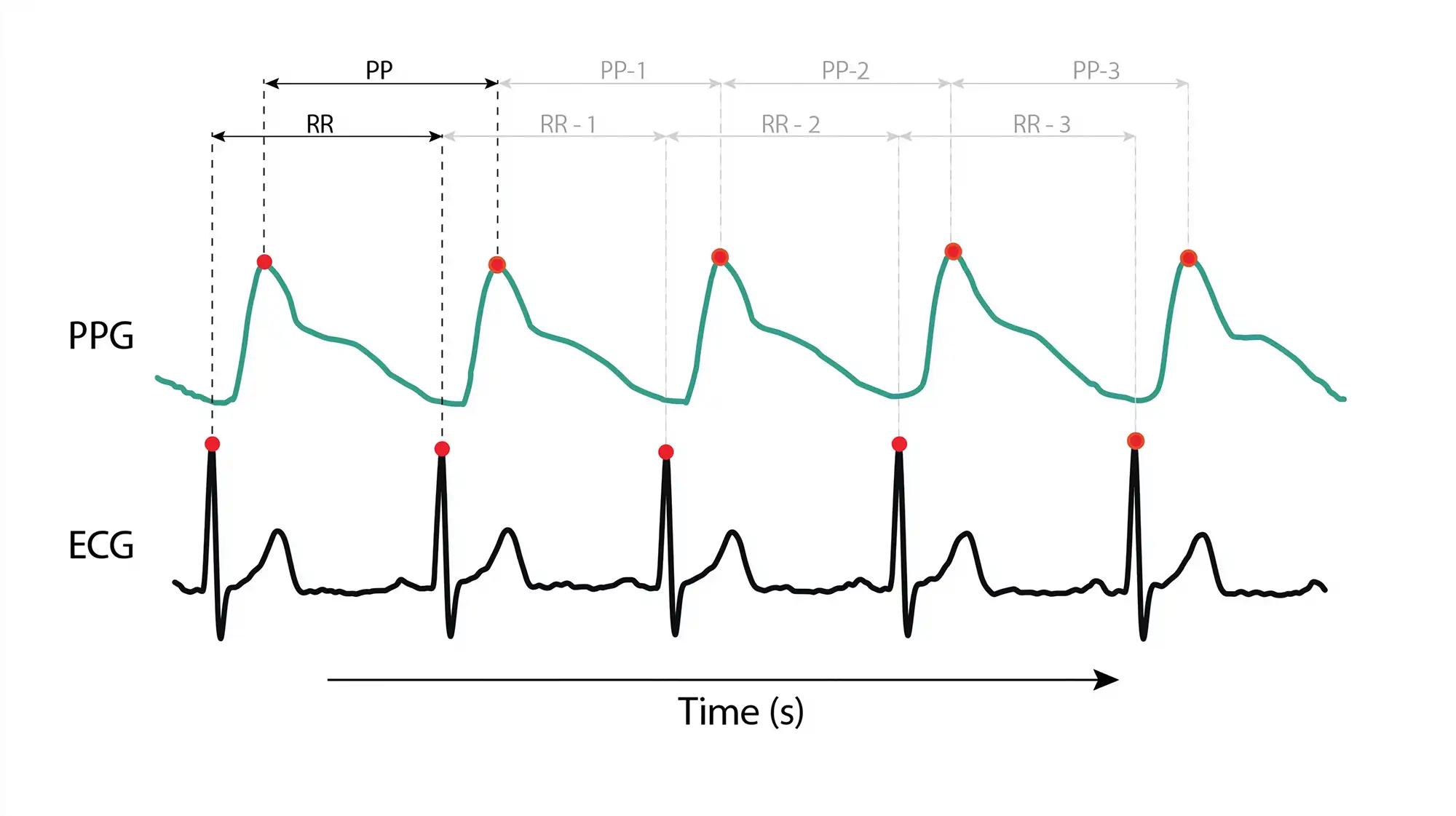
При регистрации одноканальной ЭКГ пульс (точнее — ЧСС) определяется не по пульсовой волне, а по электрическим импульсам сердца.
Один электрод расположен на задней крышке часов и контактирует с кожей запястья. Второй находится на корпусе. Когда вы касаетесь его пальцем другой руки, цепь замыкается и тело становится проводником. Так формируется одноканальное ЭКГ-отведение, близкое к стандартному I отведению в клинической электрокардиографии.
Примеры моделей с опцией ЭКГ у HEALTHBAND:
Все модели позволяют кардиограмму в 2 режимах анализа: упрощённом (напрямую с часов) и полноценном (с использованием приложения). И в том, и в другом случае вы можете видеть значение пульса и вариабельности ритма. Браслет Pro №10 обладает расширенной опцией ЭКГ – регистрацией в режиме Холтера.
Как при ЭКГ рассчитывается пульс
На ЭКГ фиксируются электрические фазы работы сердца:
- деполяризация и реполяризация предсердий,
- деполяризация желудочков.
Для расчёта ЧСС алгоритм ищет R-пики — наиболее выраженные вершины комплекса QRS, соответствующие сокращениям желудочков. Затем в дело вступают уже известные вам алгоритмы. Они измеряют интервалы R—R (см. рисунок 6), высчитывают их количество в минуту и вычисляют мгновенную и среднюю ЧСС.
Эти значения будут самыми точными, потому что:
- ЭКГ не зависит от сосудистого тонуса и температуры кожи;
- нет задержки между сокращением сердца и поступлением пульсовой волны на периферию;
- метод устойчив к аритмиям, при которых пульсовая волна может теряться.
Поэтому при фибрилляции предсердий, экстрасистолии, выраженном пульсовом дефиците лучше иметь часы с функцией ЭКГ для корректных измерений ЧСС. Единственное «но» — замер будет произвольным, в отличие от фотоплетизмографии, которая «включается» сама и фиксирует значения пульса с заданной периодичностью.
Кроме того, сочетание двух методов позволяет точнее оценивать вариабельность ритма, вычислять время распространения пульсовой волны, повышать точность алгоритмической оценки давления.
То есть, как и в ситуации с артериальным давлением, принцип оценки пульса при использовании комбинированного метода остаётся тем же: для суточной динамики мы используем PPG, а для точечных измерений без погрешностей — ЭКГ.
Больше информации о том, как умные часы и браслеты снимают ЭКГ, читайте в этой статье.
Дополнительные источники по теме
- Appel A, Theart RP. Investigating the Design of a Photoplethysmography Device for Vital Sign Monitoring. Sensors. 2025;25(6):1875.
- Park JW, Park J, Jeon J, Chae S, Kim GB, Han G, Park HS, Jeong Y, Jeong KH. Wearable Hyperspectral Photoplethysmography Allows Continuous Monitoring of Exercise-Induced Hypertension. Adv Sci. 2025;12(22):2417625.
- Nie G, Zhao Q, Tang G, Li Y, Hong S. Artificial intelligence-derived photoplethysmography age as a digital biomarker for cardiovascular health. Commun Med (Lond). 2025;5(1):481.
- Icenhower A, Murphy C, Brooks AK, Irby M, N’dah K, Robison J, Fanning J. Investigating the accuracy of Garmin PPG sensors on differing skin types based on the Fitzpatrick scale: cross-sectional comparison study. Front Digit Health. 2025;7:1553565.
- Penmetcha V, Rambabu L, Smith BG, Mantle O, Edmiston T, Hobbs L, Nagraj S, Charlton PH, Bashford T. Evaluating Diversity in Open Photoplethysmography Datasets: Protocol for a Systematic Review. JMIR Res Protoc. 2025;14:e73040.
- Park J, Xu D, et al. Photoplethysmogram Analysis and Applications. Front Physiol. 2022;12:808451. (Review on PPG method fundamentals).
- Charlton PH, Bashford T, et al. Photoplethysmography signal processing chapter. (PDF online). 2021.