Мы живём в интересное время, когда недостижимые технологии превращаются сначала в эксклюзивные, затем в обычные, а после — в общедоступные. Применительно к бытовым гаджетам — это происходит повседневно, а потому незаметно. Но когда речь заходит о профессиональных областях, мы можем сталкиваться с открытиями, которые на самом деле — давно не открытия.
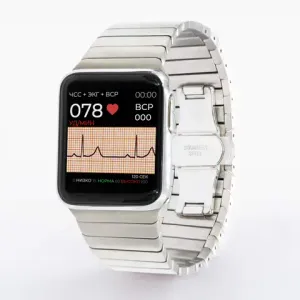
Примерно так обстоит дело и с носимыми устройствами с функцией ЭКГ.
«Как часы могут снимать ЭКГ? — удивляется знакомый. — В клинике чтобы сделать кардиограмму, на меня налепили с десяток электродов и навешали кучу проводов. А тут — пара датчиков. Не думаю, что это может быть серьёзно».
И я вспоминаю юность — когда купила свой первый смартфон, а бабушка с изумлением разглядывала его: «Как может звонить? Без АТС, проводов... Игрушка какая-то». И понимаю, что проблема — не в недоверии, а в незнании того, на чём основана ЭКГ и как её регистрируют носимые устройства. Поэтому я как биолог написала статью совместно с врачом-кардиологом Потехиным Евгением Георгиевичем и изобретателем Енокяном Сергеем Георгиевичем, где мы подробно всё рассказываем и объясняем, почему эта технология уже сейчас — надёжная и вполне информативная.

Далее мы разберём:
- механизм электрической активности сердца — это полезно и интересно знать;
- принцип электрокардиографии — уверяю, он гораздо проще, чем кажется;
- линии и зубцы на кардиограмме и особенности снятия ЭКГ с помощью носимых устройств.
Как сердце генерирует импульсы
Сердце сокращается благодаря электрическим импульсам, которые генерирует водитель ритма — синусовый, или синоатриальный узел. Это одно из чудес человеческого тела — наличие «вечного двигателя», то есть структуры, которая сама себя активирует, создавая слабый электрический ток.
Мышечные клетки, из которых состоит эта структура, отличаются от обычных кардиомиоцитов (клетки миокарда, ответственные за сокращение) и называются пейсмейкерами. Это слово пришло к нам из английского языка — оно означает «тот, кто формирует ритм».
Именно пейсмейкеры синусового узла запускают сердечный цикл — как волны, импульсы распространяются от предсердий к желудочкам, вызывая сокращение миокарда. В основе этого процесса лежит обычная биохимия — с ионами калия, натрия и кальция, курсирующими туда-сюда сквозь клеточные мембраны.
Представьте себе клетку миокарда. Например, пейсмейкерную. Она мелкая, имеет неправильную или веретенообразную форму — как на картинке.
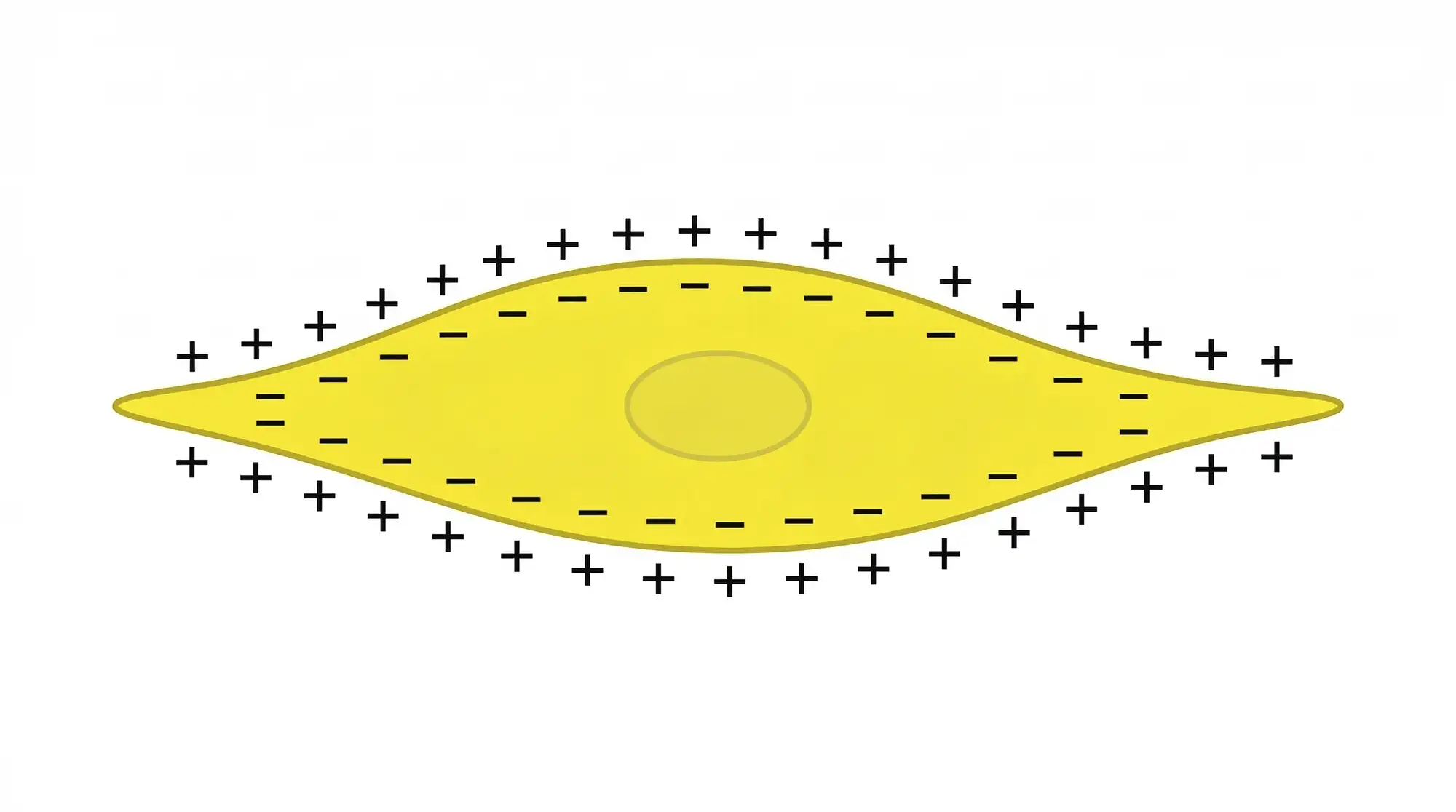
Внутри много отрицательно заряженных анионов (белки, фосфаты) и ионов калия (K⁺), в то время как во внеклеточной среде преобладают Na⁺ и Cl-. Мембрана в покое более проницаема для калия, чем для натрия, поэтому клетка теряет K+ (по градиенту концентрации он стремится туда, где его меньше), и её потенциал снижается.
Так возникает разность потенциалов между внутренней и наружной сторонами мембраны — 60–90 мВ. В физиологии внешний потенциал условно приравнивают к нулю и отталкиваются от него, чтобы измерить внутренний. В результате получается конкретная цифра.
Электрический потенциал, или напряжение — это энергия, приходящаяся на единицу заряда в данной точке поля. Ток возникает, когда есть разность потенциалов, — он движется из области высокого потенциала к низкому.
В покое потенциал отрицательный. Он равен примерно –90 мВ у обычного кардиомиоцита и –60–70 мВ у пейсмейкерной клетки.
Почему такая разница? Всё дело в том, что пейсмейкеры работают беспрерывно — у них нет стабильной паузы. А кардиомиоциты между циклами расслабляются по максимуму и ждут, когда к ним «постучится» входной импульс.
Потенциалом покоя называют условное состояние, с которого начинается деполяризация. Деполяризация — это возбуждение клетки, когда её напряжение постепенно растёт: потенциал теряет свою отрицательность, стремится к нулю и при полном возбуждении временно становится положительным.
❗️При достижении порогового уровня клетка готова либо сокращаться, либо проводить сигнал дальше.
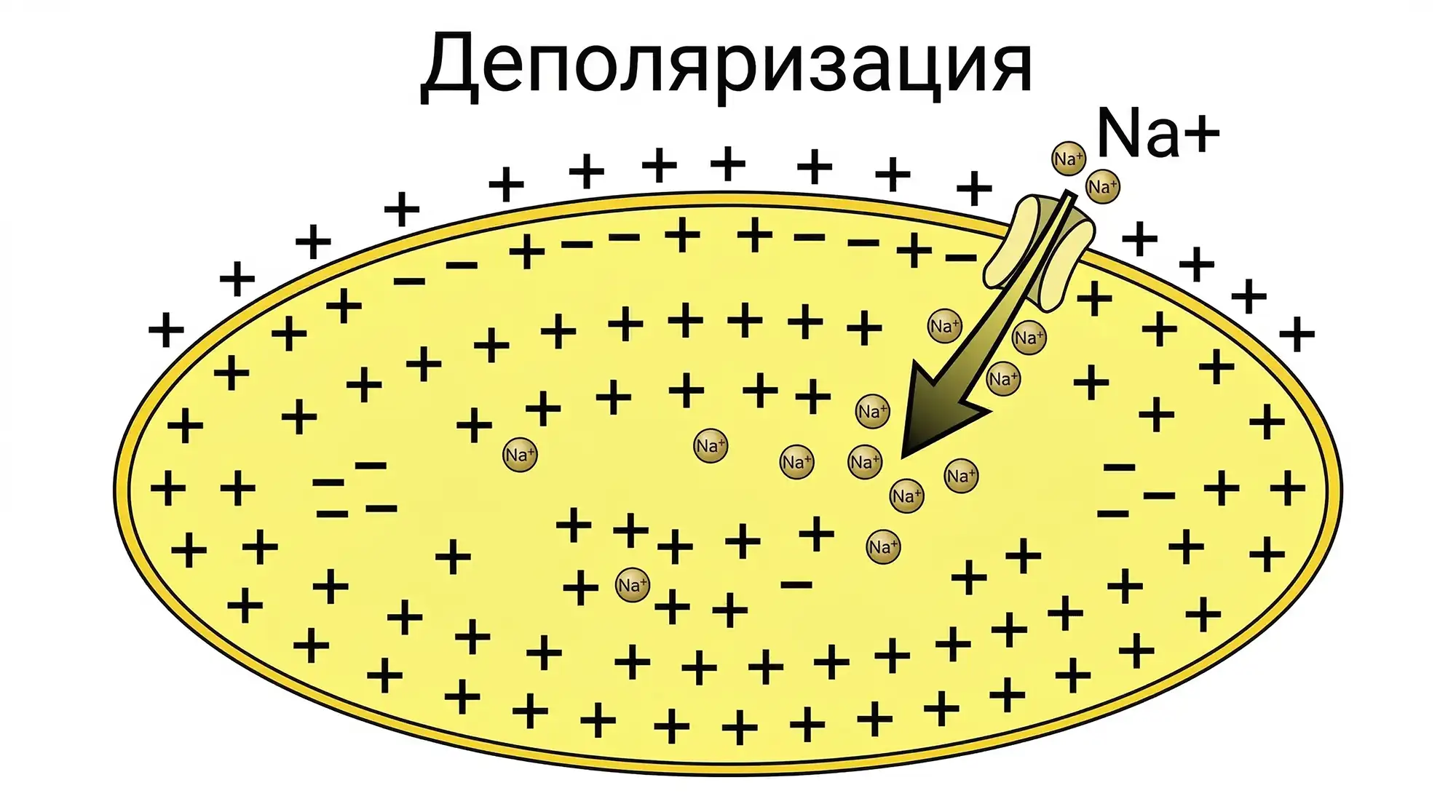
Вот как происходит это в синусовом узле:
- Через особые HCN-каналы в пейсмейкерную клетку медленно заходят ионы Na⁺.
- Мембранный потенциал ползёт вверх от −70…−60 мВ до пороговых −40 мВ.
- При достижении порога активируются Ca2+-каналы, и внутрь поступает кальций.
- В результате происходит электрический запуск — клетка проводит сигнал дальше.
В это время кардиомиоциты спокойно ждут при −90 мВ. Как только до них доходит сигнал, открываются быстрые натриевые каналы, внутрь поступают Na⁺, и мембраны деполяризуются. Причём скорее, чем пейсмейкеры: уже на −70 мВ. Рабочим кардиомиоцитам много не надо, чтобы поддержать импульс. Для них главное — реакция.
Так водитель ритма (другое название синусового узла) генерирует волну, которая распространяется по всему сердцу.
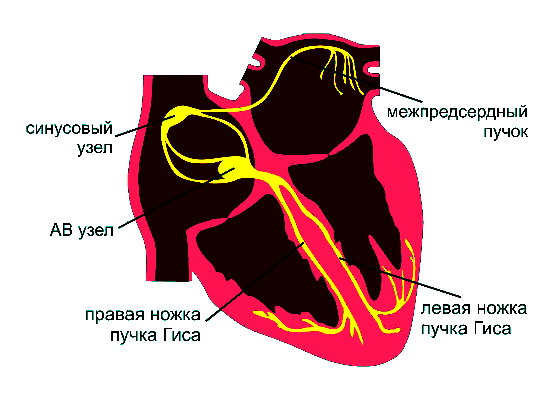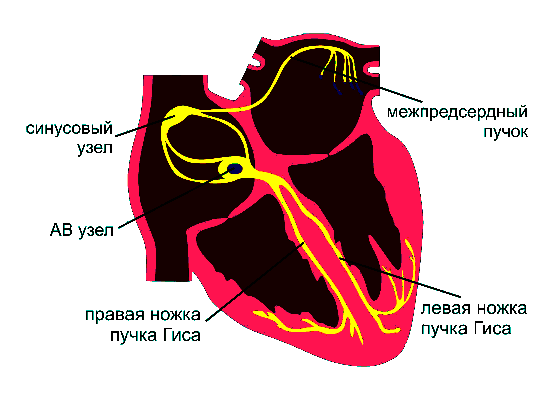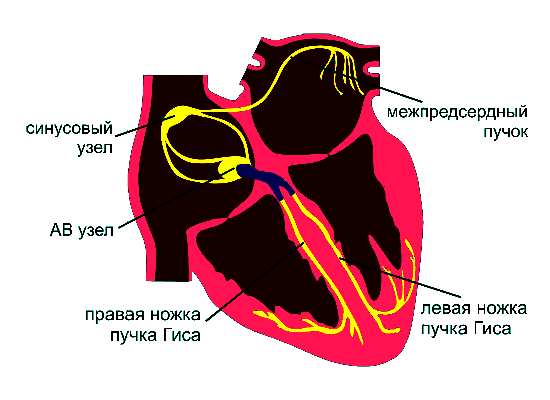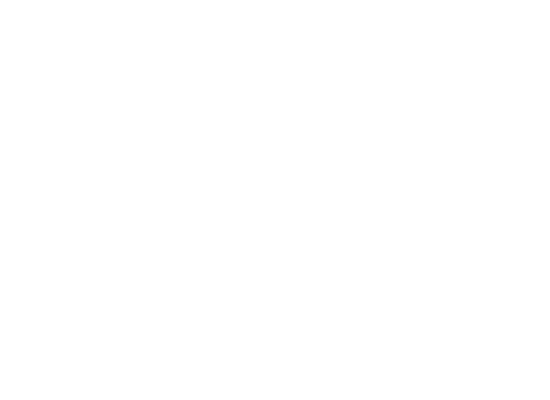
Динамика сердечного сокращения
- Волна идёт по предсердиям — те сокращаются и направляют кровь в желудочки;
- Импульс доходит до атриовентрикулярного (АВ) узла, где возникает небольшая задержка — нужно дать предсердиям закончить работу;
- Далее распространяется по пучку Гиса, его ножкам и волокнам Пуркинье в стенке желудочков;
- Желудочки сокращаются почти синхронно, выбрасывая кровь в аорту и лёгочную артерию.
Кстати, синусовый узел — не единственный, кто содержит пейсмейкерные клетки. Они есть также в АВ-узле, пучке Гиса и волокнах Пуркинье. Если водитель ритма не будет справляться со своей задачей, они поддержат работу сердца. То есть это не только проводящие узлы, но и страховочные элементы.
После сокращения наступает реполяризация. С ней всё просто: если деполяризация — это возбуждение, то реполяризация — расслабление (успокоение) клетки. Сердцебиение циклично, а любой биологический цикл состоит из нескольких фаз, включая угасание и покой. Только из покоя можно выйти в новый цикл — поэтому напряжение снижается до минимума.
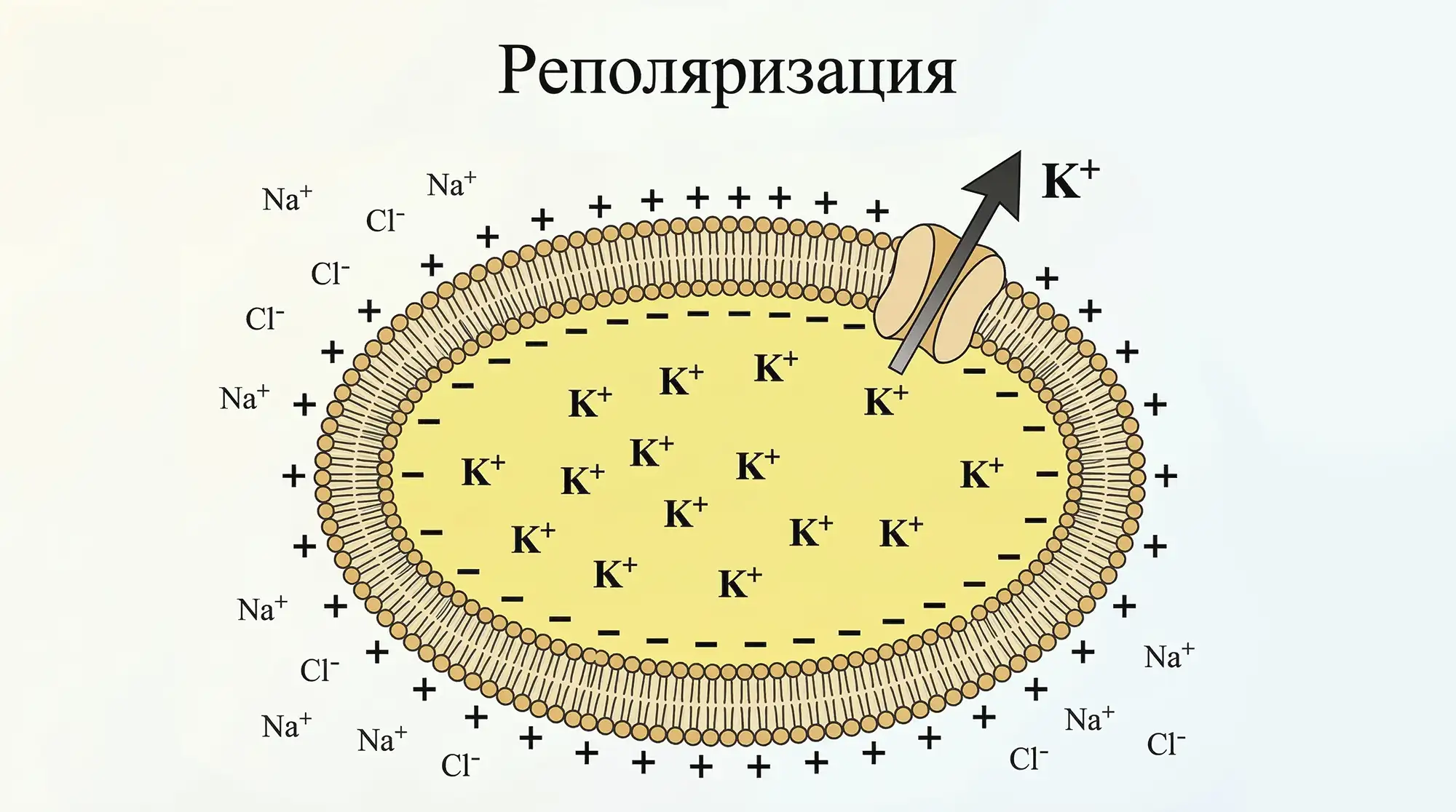
- Na⁺ и Ca²⁺ каналы закрываются,
- открываются K⁺ каналы,
- мембрана возвращается к исходному потенциалу,
- вновь начинается деполяризация.
Пейсмейкерная клетка возбуждается и генерирует импульс. Волна идёт по предсердиям, а что дальше — вы уже знаете.
Именно так бьётся наше сердце с нормальной частотой 60−90 ударов в минуту.
Как появилась ЭКГ: история метода
Помнится, в институте мы проводили опыты на лягушках. Касались металлическим прутком седалищного нерва животного, и мышца сокращалась. Это классика физиологии, известная со времён Луиджи Гальвани — врача, физика и биолога, который первым понял, что в нашем организме есть электричество. Пусть слабое, но настоящее.
Во второй половине XIX века Карл Маттеуччи доказал, что сердце вырабатывает электрический ток. А в начале XX-го голландский физиолог Эйнтховен изобрёл прибор для измерения этого тока — струнный гальванометр, а также метод регистрации электричества сердца на бумаге и систему отведений I, II, III.

Так появилась классическая ЭКГ, за которую учёный получил нобелевку в 1924 году. С тех метод расширился, но основа осталась прежней. И даже сейчас, когда появились носимые устройства, они работают по тому же принципу. Но не будем забегать вперёд — для начала рассмотрим стандартную электрокардиографию.
Как ЭКГ регистрирует электрическую активность
Тело проводит ток — это вы знаете ещё со школы. Поэтому электрическое поле, возникающее при деполяризации сердца, не ограничивается миокардом. Оно распространяется по жидкостям и тканям, достигая поверхности кожи.
И здесь его можно измерить — причём в динамике. Учёные более века шли к тому, чтобы регистрировать электрическую активность сердца без вмешательства в полость грудной клетки, и это стало в своё время гениальным открытием — и ключевым принципом ЭКГ.
Что именно измеряет ЭКГ и как это происходит
Чтобы снять электрокардиограмму, нужна пара электродов. В клинической практике используется десять (12-канальная ЭКГ), но два — это минимум, который даёт измерение и ту самую кривую, которую мы видим на ленте ЭКГ.
Объясню, почему.
Из школьного курса физики вы помните теорию диполя, где диполь — это система из двух зарядов:
- один — условно положительный (+);
- второй — условно отрицательный (–).
Между ними существует электрическое поле, которое распространяется во все стороны. В каждой точке этого поля есть определённый потенциал, т. е. готовность к некой активности. Именно разность потенциалов, возникающая между различными точками поля, и лежит в основе любых электрических явлений.
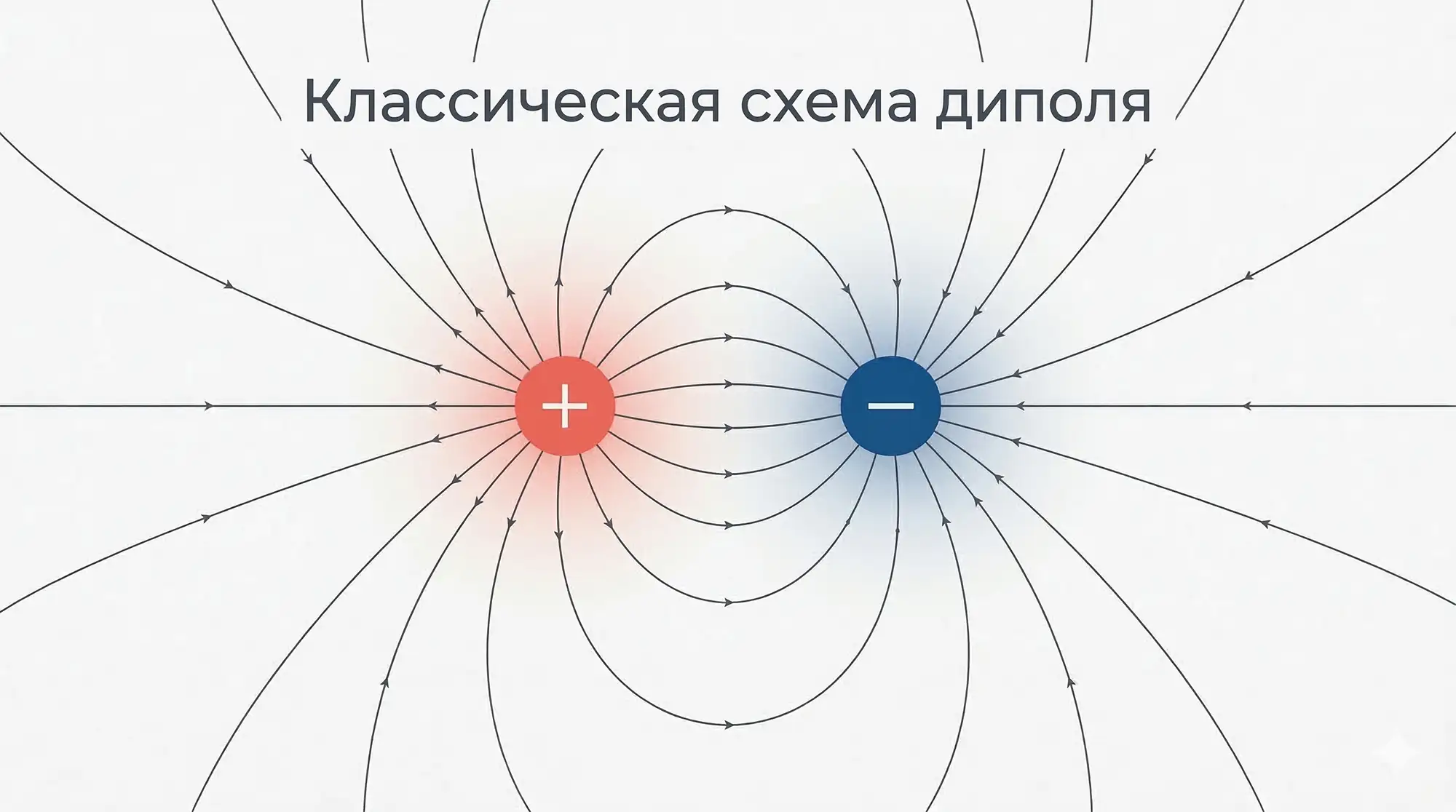
В сердце такая разность тоже имеется. При сокращении мышечное волокно не возбуждается целиком: пока одна часть клеток генерирует импульсы, другая бездействует. То есть одновременно присутствуют две области с разным электрическим состоянием:
- где клетки возбуждены — потенциал выше;
- где они спокойны — потенциал ниже.
Пара таких участков создаёт маленький диполь в пределах одного волокна. Клетки по цепочке возбуждаются — электрическое поле меняется и распространяется за пределы сердца, потому что внутренние среды организма проводят ток. В результате на коже регистрируется множество потенциалов.
Именно для измерения их разности нужны парные датчики.
Когда мы ставим на кожу два электрода, ЭКГ-прибор сравнивает, где потенциал выше/ниже и как эта разница меняется во времени.
- Если она растёт в направлении более положительного электрода, линия на электрокардиограмме идёт вверх.
- Если увеличивается в сторону минусовых значений, линия идёт вниз.
- Если не меняется, то зубчатая кривая превращается в ровную прямую. Короткая линия — обычная фаза между возбуждениями.
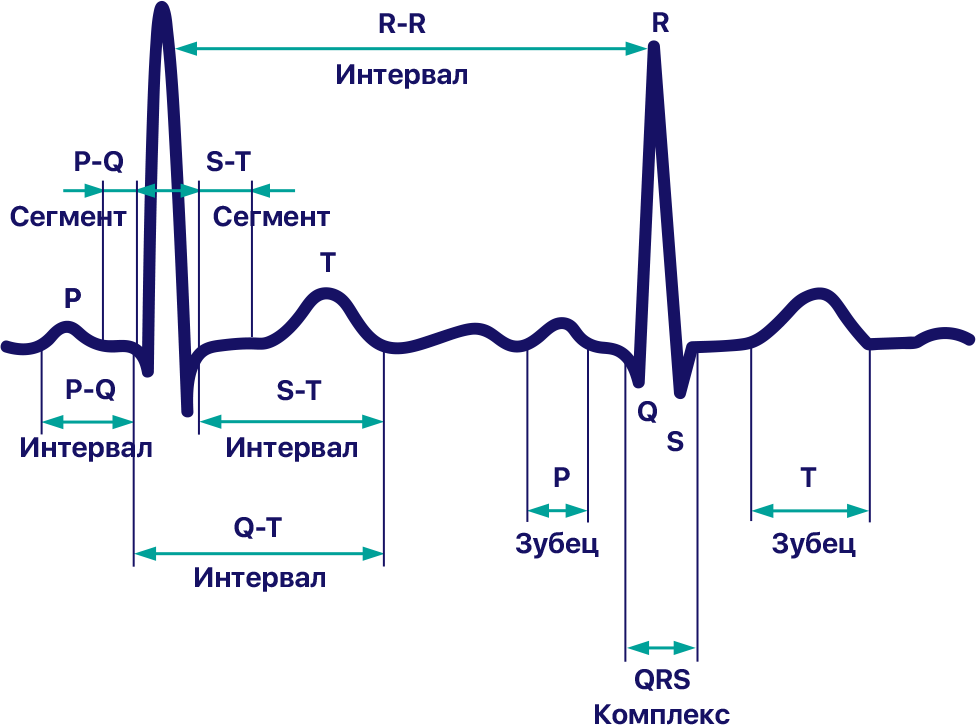
Взгляните на рисунок. Там представлен типичный фрагмент ЭКГ-кривой, где:
- зубец P — деполяризация предсердий;
- комплекс QRS — деполяризация желудочков;
- зубец T — реполяризация желудочков.
❗️Как видите, комплекс QRS выглядит как пик, потому что деполяризация желудочков — самое мощное событие в цикле. Она затрагивает наибольшую массу миокарда и происходит быстро и синхронно.
Важно понимать, что ЭКГ не регистрирует сердечные сокращения — она измеряет электрическое поле и отображает результаты графически. А врач смотрит на интервалы и сегменты, соответствующие фазам сердечного цикла, и понимает, как сокращается миокард.
Теперь разберём отведения.
ЭКГ в разных отведениях — что это такое и зачем нужно
Когда электроды стоят на коже, важно, как они расположены относительно друг друга. Каждая пара образует свою ось — направление, вдоль которого прибор сравнивает разность потенциалов. Это называется отведение.
Отведение — это разница потенциалов между двумя точками, которую прибор регистрирует в виде графика ЭКГ. То есть именно то, что я описала выше.

Но в моём примере рассматривается только одно отведение, а в стандартной ЭКГ их 12 — это разные оси наблюдения за сердцем.
Конечностные отведения: I, II, III
Первой была классическая схема из трёх отведений, которую предложил Эйнтховен в 1913 году. Она образует фигуру, знакомую всем врачам — треугольник Эйнтховена.
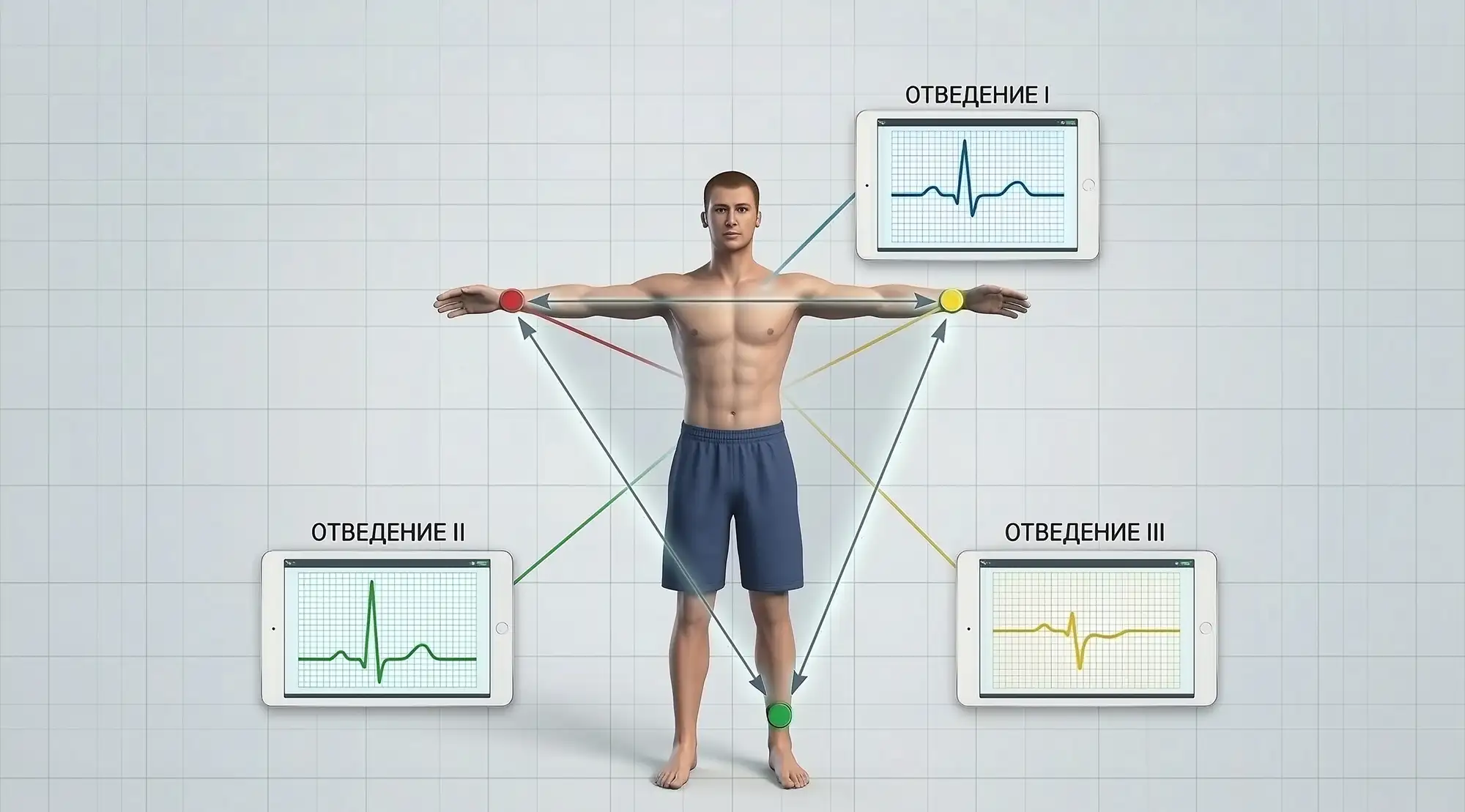
- I отведение: левая рука — правая рука;
- II отведение: левая нога — правая рука;
- III отведение: левая нога — левая рука.
Каждая пара формирует свою ось. Измеряя разницу потенциалов по этой оси, мы наблюдаем одну и ту же электрическую волну сердца, но как будто с разных ракурсов. Например, QRS может быть высоким и положительным во II отведении и небольшим в I, и это нормально.
Грудные отведения: V1–V6
Эти отведения появились в 30-е гг. XX века. Они регистрируют разность потенциалов между конкретной точкой на грудной клетке (V1, V2, …, V6) и расчётным центральным электродом, который создаётся аппаратом из комбинации конечностных электродов. В реальности он не существует — это просто условный параметр.
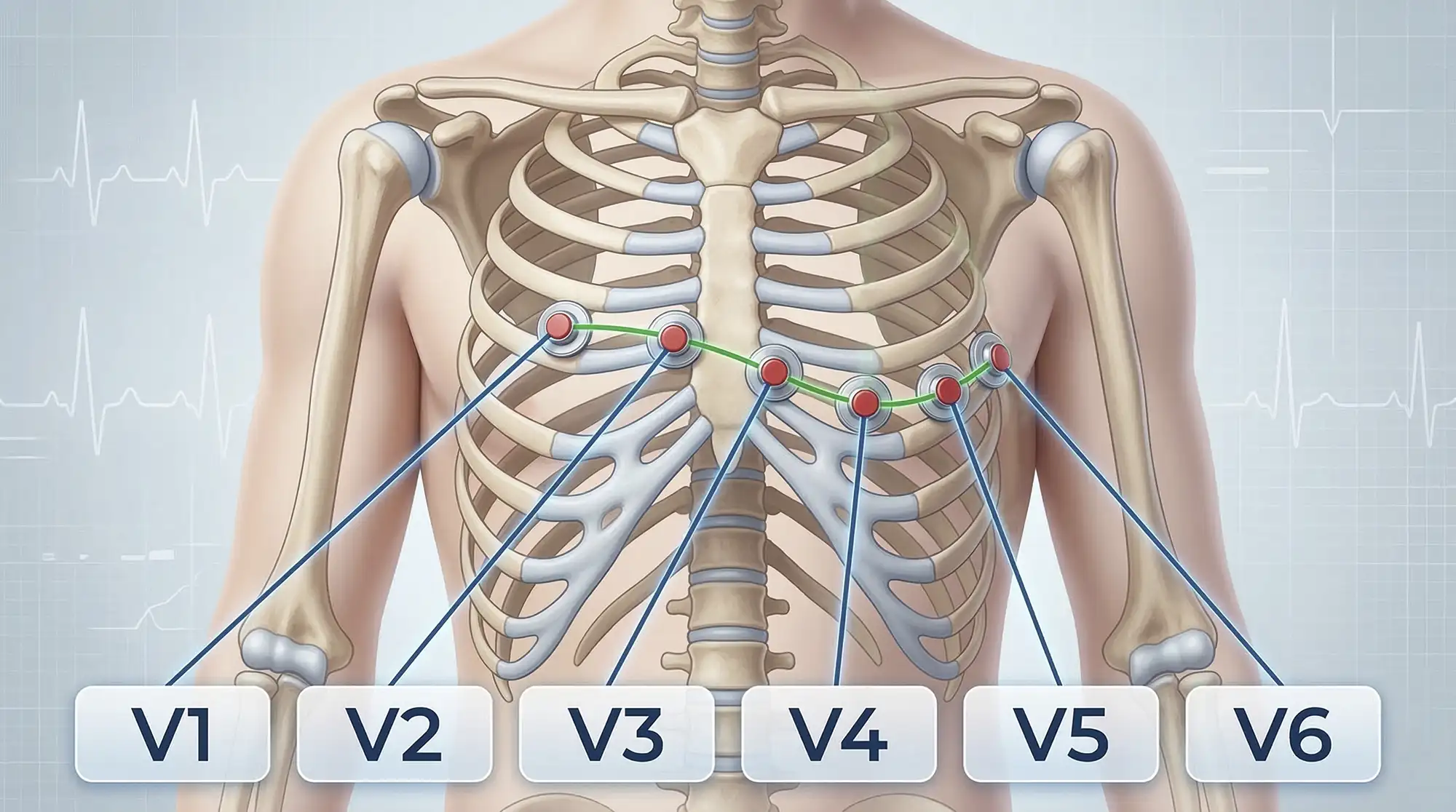
Грудные отведения расположены по дуге от правого края грудины к подмышечной линии. Каждое показывает свою проекцию электрической активности желудочков.
- V1–V2 — перегородка/правые отделы;
- V3–V4 — передняя стенка (часто с перегородочной зоной);
- V5–V6 — боковая стенка левого желудочка.
Так мы получаем пространственный анализ электрической активности сердца: спереди, сбоку, справа и слева.
Усиленные отведения: aVR, aVL, aVF
В 1942 году появились усиленные однополюсные отведения, которые измеряют разность потенциалов между электродом на одной конечности и усиленным электродом, регистрирующим средний потенциал двух других конечностей. Это такой же расчётный параметр, как и в грудных отведениях.
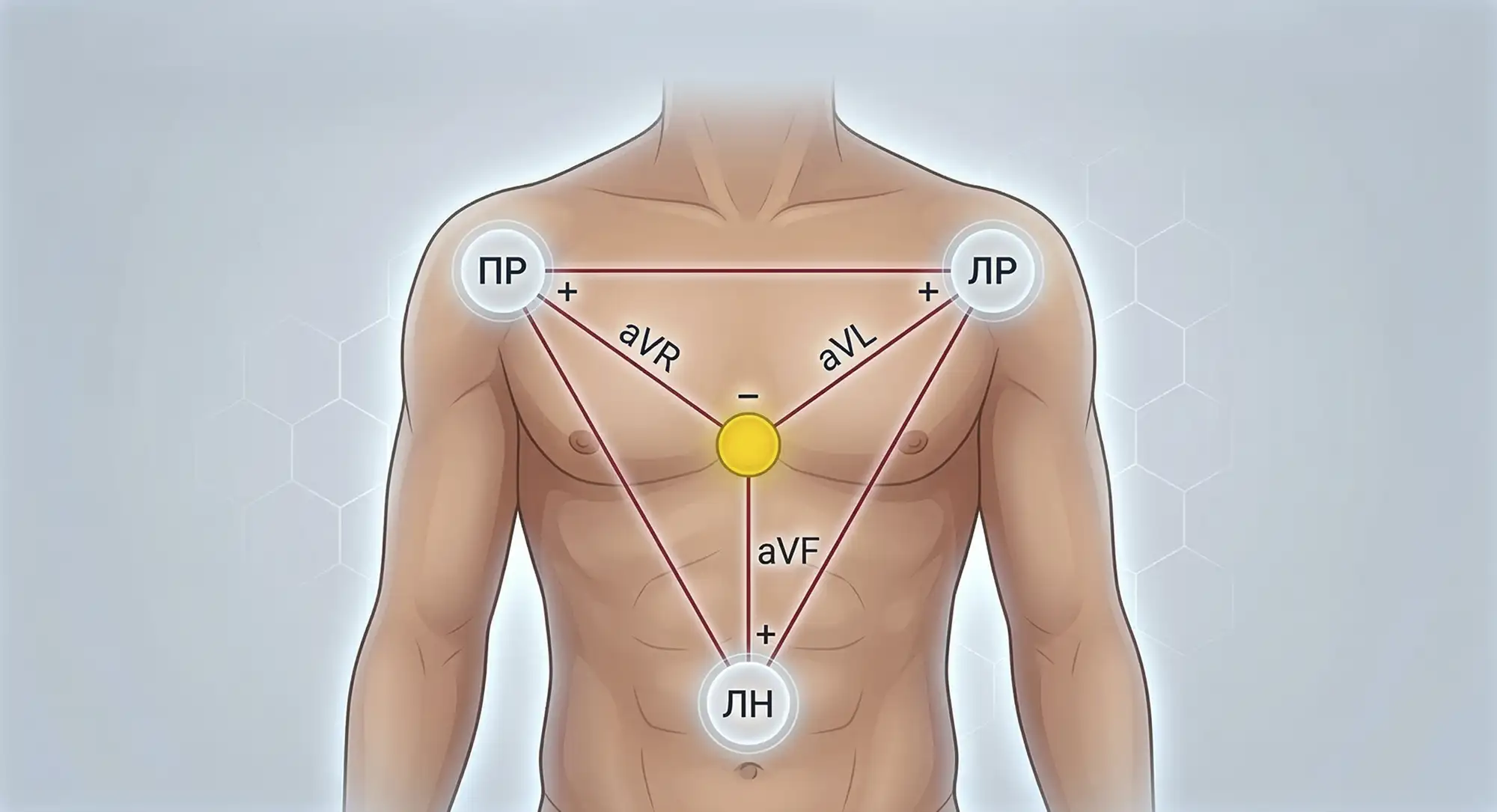
- aVR — «смотрит» на сердце со стороны правой руки;
- aVL — со стороны левой руки;
- aVF — снизу (со стороны ног).
Получается ещё три угла наблюдения, и конечностных направлений становится шесть: I, II, III, aVR, aVL, aVF. Это обеспечивает более объёмную картину электрической активности сердца.
Почему графики ЭКГ в разных отведениях отличаются друг от друга
Когда сердце последовательно деполяризуется, электрическое поле меняет направление. Прибор фиксирует, как меняется разность потенциалов вдоль каждой оси. Одна и та же волна возбуждения может выглядеть:
- высокой и узкой в одном отведении,
- низкой и широкой — в другом,
- вообще отрицательной — в третьем.
Это как смотреть на прямоугольник с разных сторон: спереди он широкий, сбоку узкий, а сверху — средний.
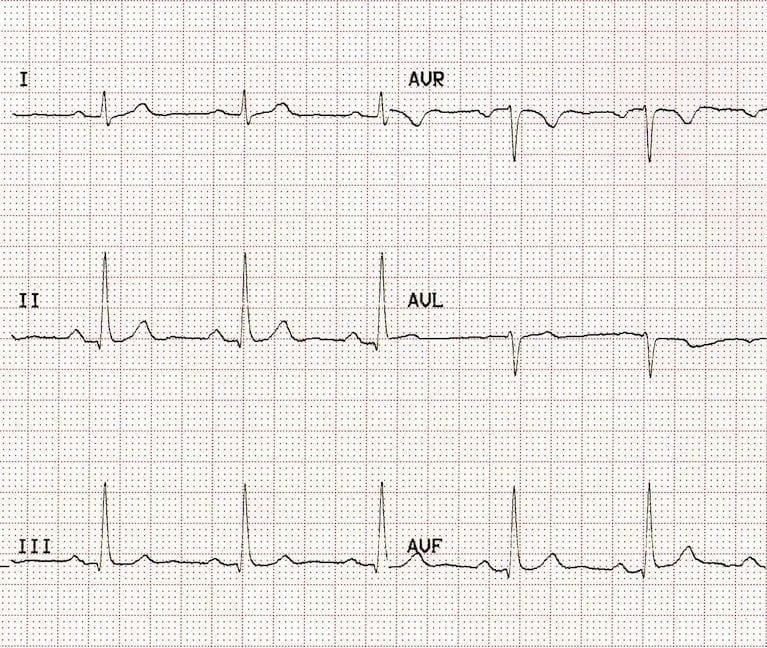
Например, на этом рисунке представлен один и тот же сердечный цикл, зарегистрированный в разных конечностных отведениях (I, II, III, aVR, aVL, aVF).
В тех отведениях, ось которых близка к направлению электрической активности сердца (II, III, aVF), комплексы получаются высокими и положительными. В отведении aVR, ось которого направлена в противоположную сторону, комплексы становятся отрицательными. А в aVL, где направление близко к поперечному, сигнал выглядит слабым и малозаметным.
Норма или патология: как врач читает графики ЭКГ
Сначала врач оценивает, откуда идёт ритм и насколько он регулярный: есть ли перед каждым комплексом QRS зубец P и одинаков ли он от цикла к циклу. Если да — ритм синусовый, то есть нормальный по происхождению.
Затем смотрит на частоту сокращений: слишком редкий ритм может указывать на брадикардию или нарушения проводимости, слишком частый — на тахикардию или аритмию.
После этого врач смотрит, как электрический импульс проходит по сердцу: удлинение интервала PR говорит о замедлении проведения между предсердиями и желудочками, а расширение комплекса QRS — о нарушении проведения внутри желудочков (например, при блокаде ножек пучка Гиса).
Дальше внимание переключается на форму комплексов и сегментов, потому что именно здесь чаще всего проявляются патологии. Так, появление глубоких или необычных зубцов Q может указывать на перенесённый инфаркт, слишком высокие зубцы — на перегрузку или гипертрофию отделов сердца.
Особое значение имеет сегмент ST и зубец T:
- подъём ST в нескольких соседних отведениях — признак острого повреждения миокарда;
- депрессия ST — возможной ишемии;
- инверсия T — нарушения процессов восстановления сердечной мышцы.
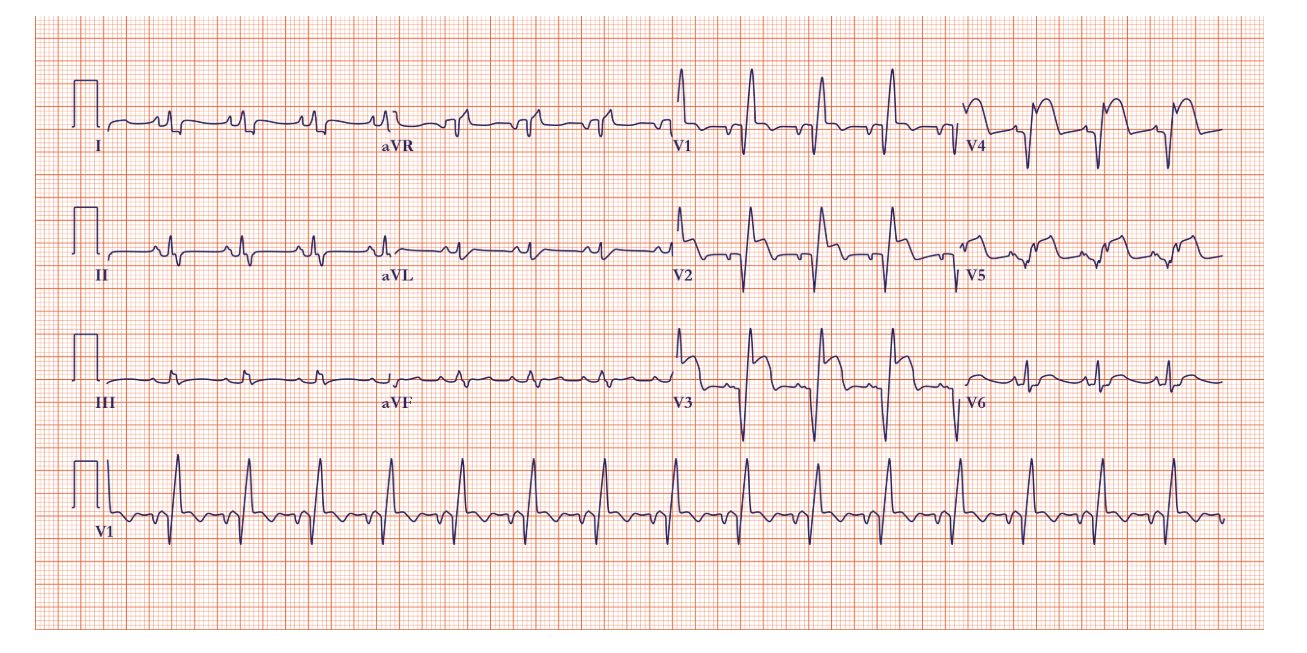
Как видите, врач делает выводы не по одному отведению. Норма — это согласованная, регулярная электрическая активность по группе отведений без значимых смещений, а патология — это отклонения в источнике ритма, его проведении или восстановлении, которые всегда сопоставляются с жалобами, состоянием пациента и результатами инструментальных исследований.
Однако ЭКГ в одном отведении тоже востребована. Именно она используется в носимых устройствах — и может надёжно сигнализировать о наличии ряда патологий. Она не даст исчерпывающей информации о том, что происходит с сердцем, но выявит тревожные сигналы, которые позволят вовремя обратиться к врачу.
Рассмотрим теперь, как работают часы и браслеты с функцией ЭКГ.
Носимые устройства с функцией ЭКГ — будущее или настоящее?
Носимые устройства внедряются в амбулаторный мониторинг сердечно-сосудистой системы. Их активно исследуют и у нас, и за рубежом, чтобы оценить реальную пользу, уровни погрешности и перспективы применения. Исследования показывают многообещающие результаты. Поэтому в США и ряде других стран некоторые модели уже получили клиническое одобрение для домашнего использования.
С технической точки зрения носимые устройства регистрируют одноканальную ЭКГ, близкую к I отведению. В корпус часов встроены два металлических электрода:
- один контактирует с кожей запястья,
- ко второму нужно приложить палец другой руки.
Так формируется ось для измерения потенциалов — биполярное отведение, основанное на тех же принципах, что и классическая электрокардиография.

Кривая отображается на экране. Параллельно сигнал передаётся в приложение, где проходит автоматическую обработку и ИИ-анализ. Пользователь видит заключение о состоянии ритма, ЧСС и показатель вариабельности. При необходимости запись можно сохранить или отправить лечащему врачу.
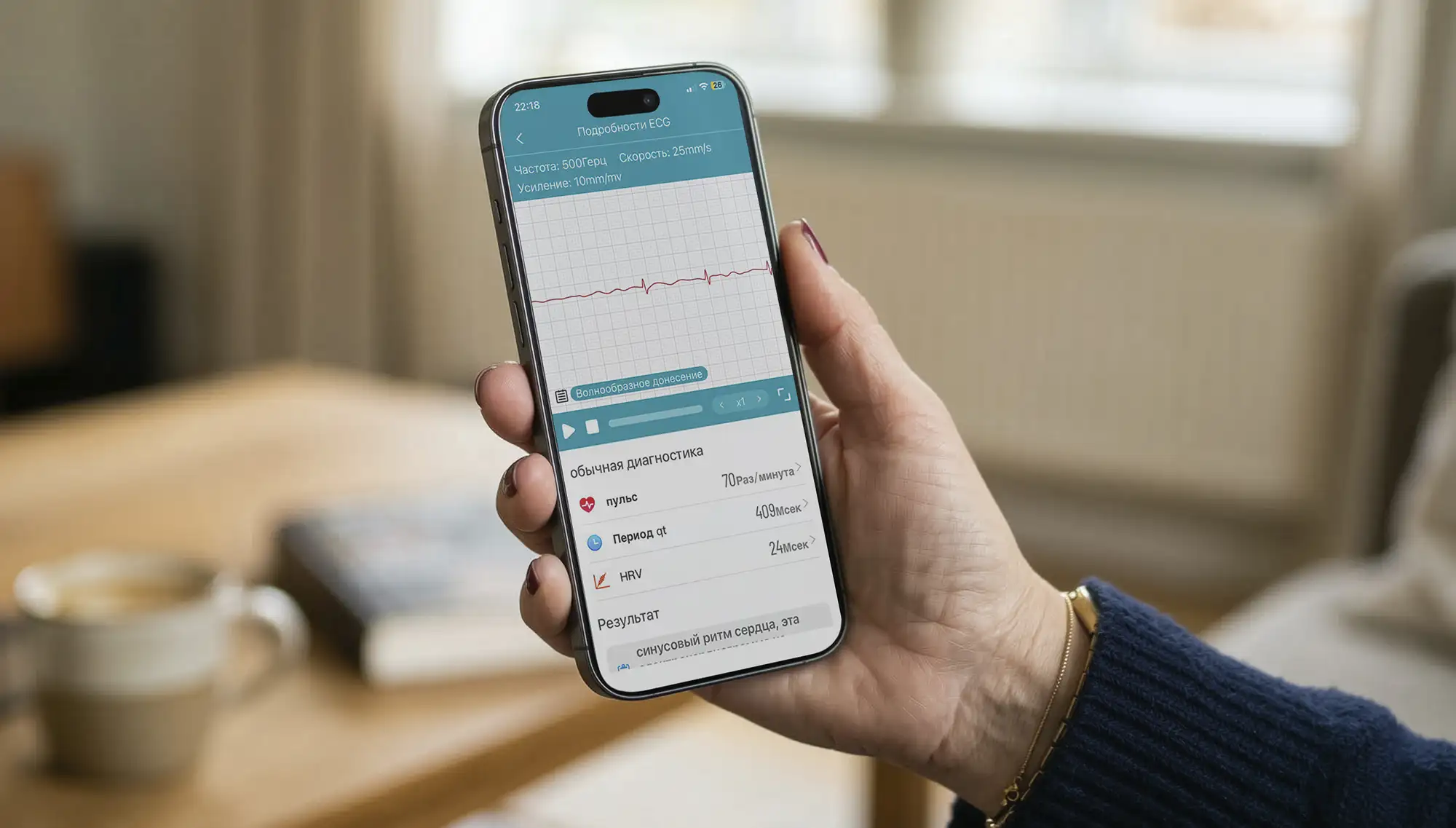
Для ряда состояний одного отведения достаточно, особенно если речь идёт не о разовой диагностике, а о регулярном и длительном наблюдении.
В первую очередь это:
- фибрилляция и трепетание предсердий;
- наджелудочковые тахикардии;
- выраженные нарушения ритма;
- эпизоды брадикардии и паузы.
❗️При таких нарушениях носимое устройство — действенная профилактика.
Посудите сами: если вы чувствуете себя хорошо, как часто вас посещает мысль сходить в клинику, чтобы снять ЭКГ? У большинства ответ будет не просто «редко», а «никогда». А если есть умные часы с такой опцией, её пусть хотя бы время от времени, но используют. И многие пациенты обнаруживают первые эпизоды аритмии самостоятельно и обращаются к врачу до развития осложнений.
Отдельное преимущество, которое стало доступно в последние несколько лет — качественный анализ результатов. Всё благодаря ИИ, алгоритмы которого отчасти даже превзошли традиционные системы интерпретации ЭКГ. Конечно, ничто не заменит опытного врача с данными 12-канальной ЭКГ, но для повседневного мониторинга эти алгоритмы идеальны. ИИ основывается на больших массивах информации, распознаёт сложные паттерны и сам себя тренирует.
Кроме того, носимые устройства можно рассматривать как упрощённую альтернативу холтеровскому мониторированию. Они лишены недостатков классического Холтера: не требуют визита в клинику, удобны в повседневной жизни, могут использоваться длительно и по инициативе самого пациента. Не нужно брать направление, ждать своей очереди или выполнять платное исследование.
Так что, отвечая на вопрос, которым озаглавлен раздел, можно сказать уверенно: «ЭКГ на персональных носимых устройствах — это настоящее». В будущем функция будет развиваться, но уже сейчас это вполне рабочий вариант кардиомониторинга.
Поэтому будьте внимательны к себе, доверяйте научно-техническому прогрессу и пользуйтесь технологиями, которые разрабатываются для нас с вами — чтобы мы могли жить долго и полноценно.
Дополнительная литература
- Орлов, В.Н. Руководство по электрокардиографии. 11-е изд., испр. — Москва : ООО «Медицинское информационное агентство», 2023.
- Волкова Н.И., Джериева И.С., Зибарев А.Л. Электрокардиография: учебное пособие. — Москва : ГЭОТАР-Медиа, 2023.
- Khan B. et al. Next-generation wearable ECG systems: Soft materials, AI integration, and personalized healthcare applications. Chemical Engineering Journal, 2025.
- Smith S., Maisrikrod S. Wearable Electrocardiogram Technology: Help or Hindrance to the Modern Doctor? JMIR Cardio, 2025.
- Sridhar A.R. et al. State of the art of mobile health technologies use in clinical arrhythmia care. Communications Medicine (Nature), 2024
- The Validation of a Mobile Based Ambulatory Heart Rhythm Monitoring Device (Vigo Heart wearable patch) Healthcare Bulletin, 2024.
- Choi H.I. et al. Efficacy of Wearable Single-Lead ECG Monitoring during Exercise Stress Testing. Sensors, 2024.
- Mahajan S. et al. Spandan smartphone-based ECG device: A Cross-Sectional Study in a Large Patient Cohort. Anatolian Journal of Cardiology, 2025.