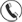Когда важно не просто выявить аритмию, а понять, где и почему она возникает, назначают ЭФИ сердца. Этот метод позволяет отследить работу проводящей системы и определить механизм нарушения ритма. Часто диагностика сочетается с лечением — если причина выявлена, её можно устранить во время той же процедуры. Что такое электрофизиологическое исследование сердца, что оно показывает, как выполняется и какой подготовки требует — рассказываю в этой статье.
Что такое ЭФИ сердца
Электрофизиологическое исследование (ЭФИ) — это высокоточный метод диагностики аритмий и нарушений проводимости сердца. Процедура может выполняться через пищевод или инвазивно, когда катетеры с электродами вводятся в сердечные камеры. Электроды считывают сигналы проводящей системы, а аппаратура их записывает и отображает.
Метод сформировался в 1970–1980-х годах, когда стали доступны катетеры с электродами и аппаратура для записи сигналов проводящей системы. В конце 1980-х в него включили абляцию, и это полностью изменило лечение аритмий. Теперь можно прицельно устранять причину — в рамках одной процедуры, при обнаружении.
ЭФИ относится к инструментальным методам диагностики сердца и сосудов, но по сути является специализированным методом оценки проводящей системы.
Зачем проводится исследование
В отличие от обычной ЭКГ и холтер-мониторирования, которые только фиксируют нарушения, ЭФИ уточняет их причины. Специалист может провоцировать аритмии контролируемыми импульсами, чтобы найти источник, оценить ответ проводящей системы и уточнить патологический механизм.
По результатам врач-кардиолог планирует лечение. Оно может быть медикаментозное, с помощью абляции (прижигания очага) или имплантации устройств, таких как кардиостимулятор или дефибриллятор. Чаще применяют радиочастотное воздействие, реже — крио- или электроимпульсное.
Определение механизма и локализации аритмии
Нарушения ритма имеют три основных механизма развития.
-
Автоматические аритмии возникают, когда вне синусового узла появляется зона, генерирующая собственные импульсы. Вместо одного водителя ритма (синусового узла) появляется несколько, и сердцебиение становится нерегулярным или ускоренным.
-
Ре-энтри (повторный вход) — сигнал, который должен затухнуть, возвращается и возбуждает те же участки, создавая замкнутый круг. Так возникают АВ-узловые и АВ-реципрокные тахикардии, а также трепетание предсердий.
-
Триггерные аритмии — после нормального импульса в клетках-пейсмейкерах возникают дополнительные колебания потенциала. Такие отголоски электрической активности провоцируют новые внеплановые сокращения.
Понимание механизма аритмии — ключ к выбору лечения. Определив тип тахикардии и область, где возникает патологический сигнал или проходит петля повторного входа, врач может «выключить» эту зону.
Оценка проводящей системы
Метод позволяет оценить, как импульс проходит между структурами сердца. Катетеры с электродами фиксируют внутрисердечные интервалы — время, за которое сигнал проходит от предсердий к АВ-узлу и дальше к желудочкам.
Если проведение замедлено или нарушено, значит, есть риск атриовентрикулярной блокады сердца. В таких случаях кардиолог может заранее рассмотреть вопрос об установке кардиостимулятора, чтобы предотвратить эпизоды опасного урежения ритма.
Проверка эффективности антиаритмических препаратов
Иногда выполняют фармакологические пробы, при которых внутривенно вводят препараты с быстрым непродолжительным действием. Их первая задача — проверить механизм аритмии (подавляется, провоцируется, изменяется ли проведение через АВ-узел и т. д.). Вторая — определить, подходит ли препарат для лечения. Если, скажем, аритмия исчезает под действием прокаинамида, значит этот класс антиаритмиков можно рассматривать для данного пациента.
Подготовка к абляции
Радиочастотная абляция (РЧА) — малоинвазивная процедура, при которой через катетер на патологическую зону подаётся радиочастотная энергия. Это вызывает точечный нагрев участка ткани и приводит к его выключению из проводящей системы сердца. Также может использоваться криоабляция, когда участок подвергают точечной заморозке, или электроимпульсная — основанная на воздействии ультракоротких высоковольтных импульсов. Обычно диагностика и лечение проводятся в одном сеансе.
| Метод | Принцип | Где применяется |
|---|---|---|
| Радиочастотная абляция | Точечный нагрев ткани до 50–60°C | Наджелудочковые тахикардии, трепетание предсердий, синдром Вольфа–Паркинсона–Уайта, идиопатические и рубцовые ЖТ |
| Криоабляция | Замораживание ткани до –70°C | Абляция медленного пути, изоляция устьев лёгочных вен при фибрилляции предсердий |
| Электрическая импульсная абляция | Электропорация — ультракороткие высоковольтные импульсы разрушают клетки без нагрева | Изоляция устьев лёгочных вен при фибрилляции предсердий |
Контроль после имплантации кардиостимулятора или ИКД
Исследование может проводиться по показаниям при наблюдении пациентов после установки кардиостимулятора или имплантируемого кардиовертера-дефибриллятора (ИКД). Врач проверяет, что устройство правильно распознаёт разные типы ритма и включается тогда, когда это действительно необходимо.
Виды электрофизиологического исследования сердца
ЭФИ бывает инвазивным и неинвазивным. Выбор доступа зависит от клинической задачи.
-
Чреспищеводное ЭФИ (ЧПЭФИ) подходит для первичной оценки и динамического контроля.
-
Внутрисердечное инвазивное — для диагностики и лечения сложных нарушений.
-
Если есть возможность, подходы объединяют и ориентируются по ситуации.
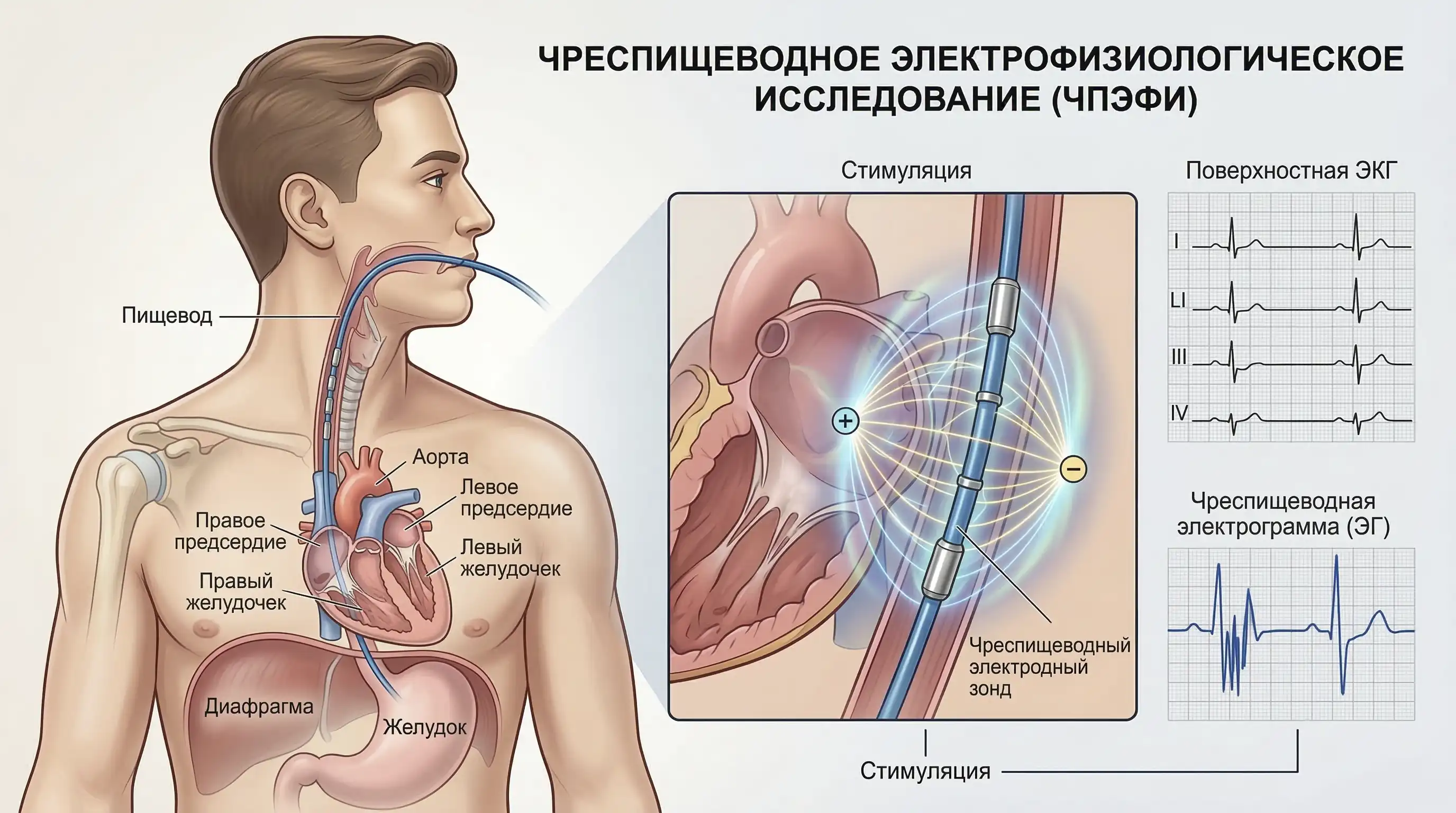
Неинвазивное ЧПЭФИ
Самый щадящий вариант — ЧПЭФИ, когда электроды вводятся не по сосудам, а через пищевод. Их размещают на уровне левого предсердия. Такое положение позволяет регистрировать активность верхних отделов сердца и проводить стимуляцию, позволяющую оценить работу АВ-узла и спровоцировать наджелудочковые тахикардии.
Чреспищеводное ЭФИ применяют:
-
Для безопасной диагностики наджелудочковых тахикардий;
-
для проверки функции АВ-узла (задержки, блокады, двойные пути проведения);
-
для подбора доз антиаритмических препаратов и оценки их эффективности.
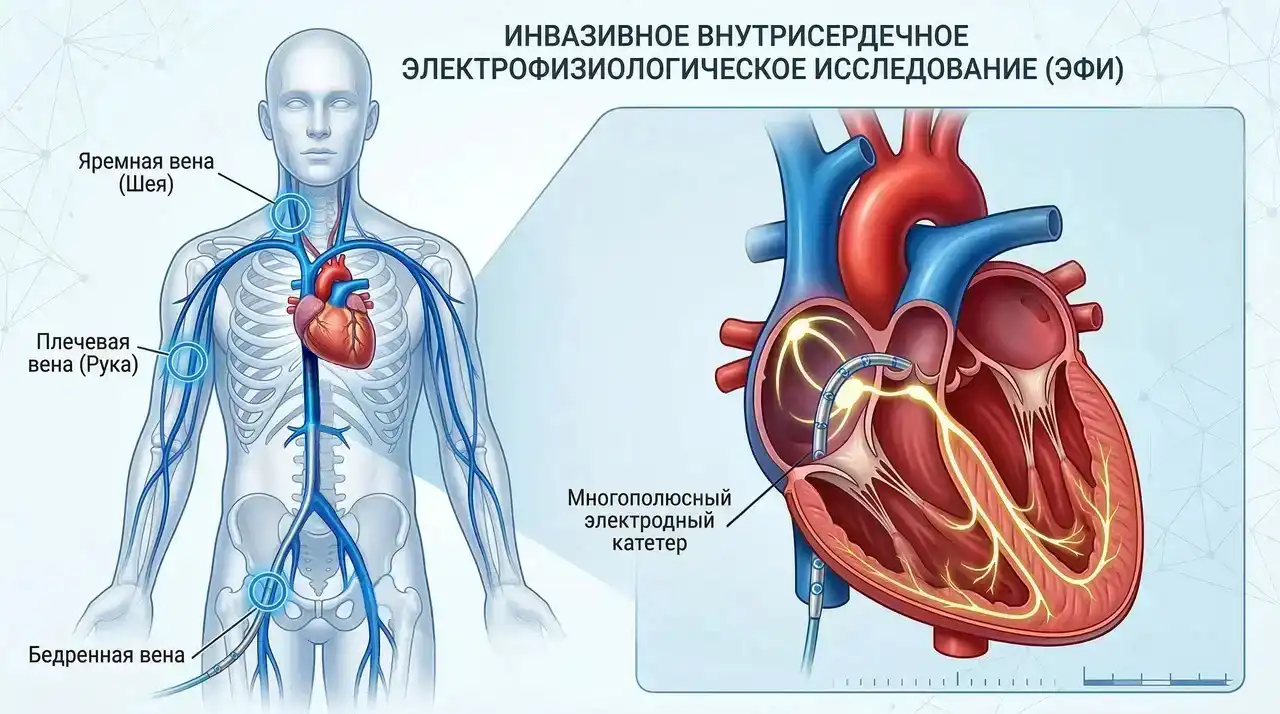
Инвазивное внутрисердечное ЭФИ
Инвазивное электрофизиологическое исследование — золотой стандарт диагностики механизмов нарушений ритма и проводимости во всех отделах. Нередко его совмещают с абляцией: специалист уточняет механизм аритмии, а затем устраняет патологический участок в ходе этой же процедуры.
При инвазивном исследовании, которое выполняется в условиях операционной, через сосуды (чаще используется бедренная вена) вводится несколько катетеров с множественными электродами. Под контролем специальной рентгеновской системы их располагают:
-
в правом предсердии и правом желудочке;
-
в месте проекции пучка Гиса;
-
в устье коронарного (венозного) синуса.
Электроды считывают сигналы и при необходимости подают стимулирующие импульсы для индукции нарушений ритма.
При сложных аритмиях, особенно желудочковых, применяется трёхмерное электроанатомическое картирование. Это технология, которая позволяет создать объёмную модель органа в реальном времени.
Катетер с сенсорными датчиками сканирует внутренние поверхности камер и фиксирует их форму и размеры, электрические потенциалы, направление и скорость распространения сигнала. Полученная 3D-карта показывает, где находятся:
-
здоровые участки миокарда,
-
замедленные зоны проведения,
-
рубцовые или патологически активные участки.
Это помогает правильно выбрать зону абляции, чтобы не затрагивать здоровые ткани.
Комбинированные протоколы
Иногда применяют оба метода, но последовательно. Сначала электроды подводят к сердцу через пищевод и, если полученных данных недостаточно, переходят к внутрисердечному методу. Это разумный и гибкий подход, ведь во многих случаях можно обойтись без катетеризации — просто не всегда это ясно заранее, на этапе направления на обследование.
Как проводится ЭФИ сердца
Подготовка
До процедуры выполняют базовые обследования: ЭКГ, общий и биохимический анализ крови, при необходимости — коагулограмму (оценку свёртываемости крови). Врач-кардиолог может временно отменить или скорректировать приём антиаритмических препаратов и β-блокаторов. Обычно просят приходить натощак: не есть за 6–8 часов до визита в клинику.
Исследование
-
Под местной анестезией через бедренную вену (реже — другой сосуд) вводятся катетеры, которые аккуратно проводят в кардиальные полости. Для точного размещения используется рентген или трёхмерное картирование.
-
Электроды на катетерах регистрируют внутрисердечные электограммы, которые отражают электрическую активность сердца. Затем врач делает стимуляцию: подаёт контролируемые импульсы с разных точек и наблюдает за ответом проводящей системы.
-
Могут выполняться фармакологические пробы для оценки эффекта лекарственных средств или медикаментозной провокации/купирования аритмии. Также возможно электроанатомическое картирование.
-
Если выявляется очаг аритмии или участок, по которому замыкается патологическая петля, его, как правило, сразу устраняют с помощью РЧА или криоабляции.
Во время процедуры контролируют сердечный ритм (ЭКГ), частоту пульса, уровень кислорода в крови и артериальное давление. Эти данные отображаются на мониторе, чтобы врач видел реакцию проводящей системы.
Диагностика занимает 40–90 минут. Если в том же сеансе выполняется лечение, время увеличивается до 1,5–3 часов; при сложных желудочковых аритмиях может быть дольше.
Наблюдение и рекомендации
После инвазивной процедуры пациента оставляют под наблюдением: на 2–4 часа после диагностики и на 6–24 часов после ЭФИ с абляцией.
В течение 1–3 суток ограничивают физическую нагрузку: нельзя резко вставать, активно двигаться, поднимать тяжести. При РЧА и криоабляции врач может назначить антикоагулянты для профилактики тромбозов и/или антиаритмические средства, чтобы стабилизировать сердечный ритм на время заживления тканей.

Риски и возможные осложнения процедуры
Чреспищеводное ЭФИ не вызывает осложнений. Внутрисердечное тоже считается безопасным при условии, что проводится в специализированном центре опытными врачами. По статистике, серьёзные явления встречаются менее чем у 1 % обследуемых. Однако, как и любое вмешательство в организм, инвазивное исследование не лишено некоторых рисков.
Самые распространённые реакции
-
Небольшая боль или синяк в области бедренной вены. Это естественно и проходит за несколько дней.
-
Кратковременное учащение сердцебиения и перебои во время стимуляции — нормальная часть процедуры.
-
Недомогание, слабость, головокружение — из-за стресса или кратковременного падения давления после вмешательства.
Реже встречающиеся осложнения
-
Кровотечение, инфекция в месте прокола вены или крупная гематома — может потребоваться лечение (мази, раневые повязки и т. п.).
-
Прокол (перфорация) стенки сердца катетером — обычно связано с особенностями анатомии или необходимостью сложных манипуляций. При современном оборудовании и контроле встречается крайне редко.
-
Образование тромбов — риск выше при нарушениях свёртываемости, поэтому перед процедурой сдают анализ на коагулограмму.
-
Переход транзиторной аритмии в устойчивую — контролируемое состояние, которое устраняется на месте.
Риски при комбинированных процедурах
При абляции ткань травмируется, и это тоже может вызывать нежелательные явления. Чаще — преходящие боли за грудиной, реже — воспаление перикарда, крайне редко — формирование блокады проведения, требующей установки кардиостимулятора.
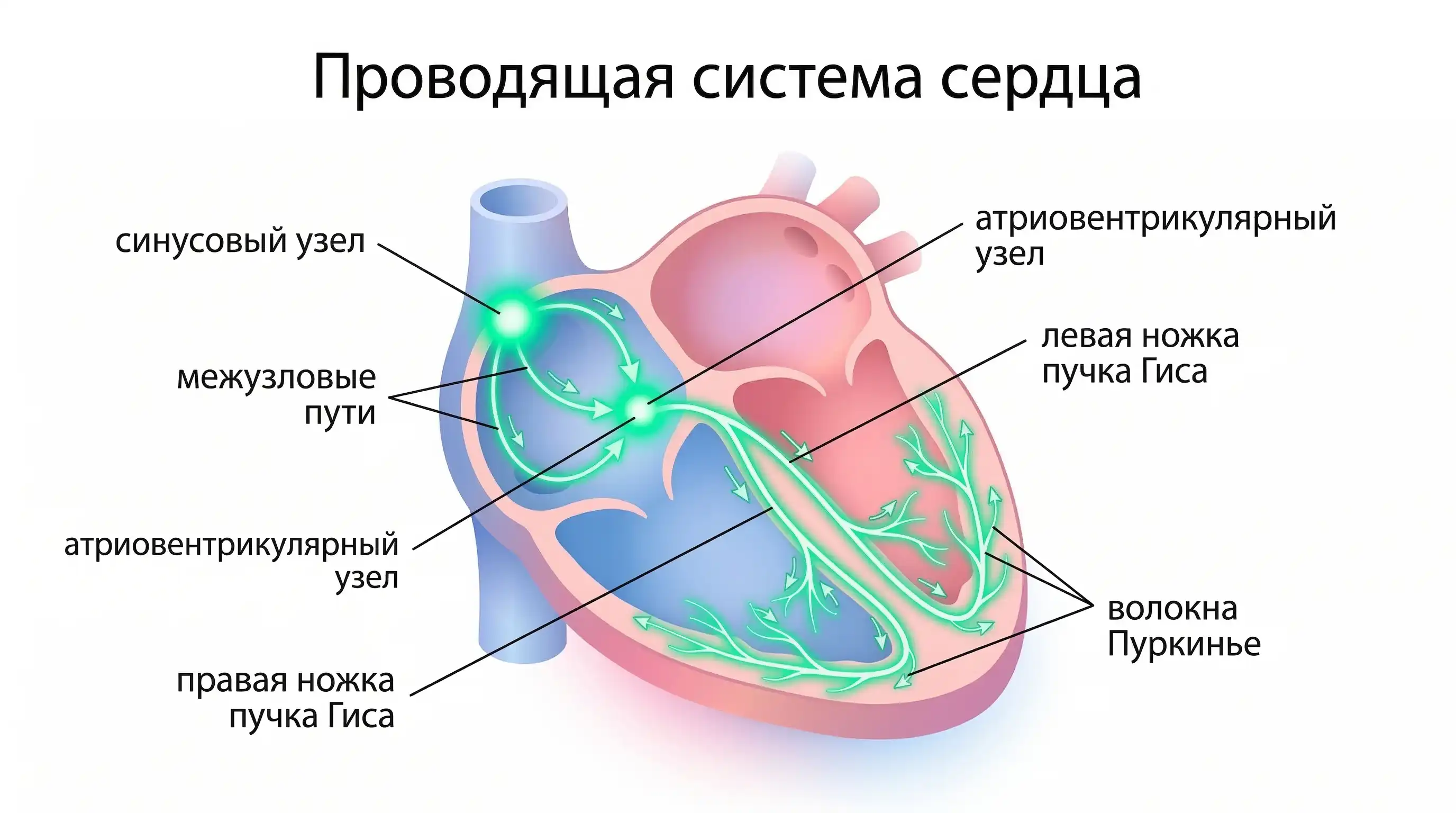
Что показывает электрофизиологическое исследование сердца
Исследование показывает, как именно электрические сигналы распространяются по миокарду. Это единственный метод, который не просто регистрирует факт аритмии, а уточняет её источник, механизм и поведение проводящей системы. От этого зависит тактика лечения: медикаменты, абляция или имплантация устройства.
Локализация очагов
Врач определяет локализацию очага возбуждения или критический участок ре-энтри цепи. Для этого он использует стимуляцию сердца и картирование, при котором электроды фиксируют последовательность прохождения сигналов.
-
Очагом возбуждения называют место, где рождается неправильный сигнал. Ритм задаётся одной патологически активной зоной, клетки которой начинают генерировать импульсы чаще, чем синусовый узел, или вне физиологической последовательности.
-
Ре-энтри — другое, но не менее патологичное явление. В норме импульс проходит один раз и затухает. При механизме ре-энтри он возвращается и начинает ходить по замкнутому кругу. Получается устойчивая петля возбуждения, которая поддерживает тахикардию сама по себе.
Врач смотрит, где находится «неправильная» зона — в области предсердия, перегородки, желудочка и т. д. — и прижигает очаг возбуждения либо участок петли. Аритмия прекращается.
Тип аритмии
Прежде всего исследование определяет тип нарушения ритма:
-
предсердные аритмии — фибрилляция или трепетание предсердий, фокальная предсердная тахикардия;
-
АВ-узловые, когда патологический круг возбуждения проходит через атриовентрикулярный (АВ) узел;
-
АВ-реципрокные — при наличии дополнительных путей между предсердиями и желудочками;
-
желудочковые тахикардии, возникающие из миокарда желудочков — бывают идиопатические (без структурных изменений) и рубцовые (после инфаркта).
Параметры проведения импульсов
Метод позволяет измерить ключевые интервалы и характеристики проводящей системы:
-
AH-интервал — время прохождения сигнала от предсердия до АВ-узла;
-
HV-интервал — время проведения от пучка Гиса до желудочков;
-
рефрактерные периоды — минимальные интервалы, при которых проводящие структуры могут вновь ответить на импульс;
-
индуцируемость блокад — возможность появления временной или стойкой блокады при стимуляции.
На основе этих параметров можно прогнозировать тяжёлые нарушения ритма, такие как АВ-блокада* или внезапная остановка сердца.
Реакция на стимуляцию и фармакологические пробы
Во время ЭФИ используют различные режимы стимуляции сердца — через электроды подают импульсы с разной частотой. Редкие позволяют отследить, как проходит сигнал, более частые — проверить, не нарушается ли узел, не появляется ли блокада. С помощью серий разной длины провоцируют аритмию, чтобы уточнить её механизм.
Также врач может назначить фармакологические пробы, чтобы оценить эффективность медикаментов и исключить проаритмогенные эффекты* — когда лекарство вызывает новые нарушения сердечного ритма.
| Что оценивают | Что это значит | Для чего важно |
|---|---|---|
| Тип аритмии | Из какого отдела исходит нарушение: предсердная, АВ-узловая, АВ-реципрокная, желудочковая | Уточняет выбор метода лечения: медикаменты, абляция, установка устройства |
| Источник нарушения ритма | Очаг — зона, где импульс генерируется патологически. Ре-энтри — замкнутый контур, по которому сигнал циркулирует повторно | Определяет стратегию вмешательства: при очаге — прицельное разрушение точки, при ре-энтри — разрыв критического участка петли |
| Локализация патологической зоны | Картирование показывает, где расположена активная зона или контур: предсердия, перегородка, коронарный синус, желудочковые отделы и др. | Позволяет выполнить абляцию в нужной области, не затрагивая здоровых тканей |
| Параметры проведения | AH-интервал, HV-интервал, рефрактерные периоды проводящих структур, индуцируемость блокад | Помогает выявить нарушения проводимости, оценить риск АВ-блокады или опасных желудочковых аритмий |
| Реакция на стимуляцию | Ответ проводящей системы на серии импульсов разной частоты и структуры | Позволяет воспроизвести аритмию в контролируемых условиях и подтвердить её механизм |
| Фармакологические пробы | Внутривенное введение препаратов с коротким временем действия для оценки влияния на проводимость и индуцируемость аритмий | Помогает подобрать антиаритмическую терапию и исключить проаритмогенные эффекты |
Показания к исследованию
-
Пароксизмальные наджелудочковые тахикардии, экстрасистолия, трепетание и фибрилляция предсердий. При этих состояниях метод покажет, является ли аритмия АВ-узловой, предсердной, АВ-реципрокной или желудочковой и поможет выбрать оптимальную тактику лечения.
-
Неясные синкопальные состояния. Если стандартные обследования не дают информации о причинах синкопе, ЭФИ поможет выявить потенциальный источник — аритмию.
-
Подбор и оценка антиаритмической терапии. При аритмиях с неочевидным механизмом или нестабильным течением можно выполнить фармакологические пробы, наблюдая за тем, как меняются проводимость и ритм. Это поможет выбрать эффективное лечение.
-
Подготовка к абляции или имплантации кардиоустройств. ЭФИ часто сочетается с абляцией, особенно при наджелудочковых тахикардиях, трепетании или фибрилляции предсердий, а также желудочковых тахикардиях.
-
Кроме того, метод применяют для прогнозирования риска внезапной сердечной смерти у пациентов с желудочковыми аритмиями, перенесённым инфарктом или тяжёлой сердечной недостаточностью.
Противопоказания
Ситуации, при которых процедуру следует отложить до стабилизации состояния:
-
острый инфаркт миокарда или тромбоз крупных сосудов;
-
активная инфекция или сепсис — риск распространения при катетеризации;
-
нестабильная сердечная недостаточность неаритмической природы;
-
тяжёлая неконтролируемая анемия и нарушения свёртываемости крови, которые невозможно скорректировать перед процедурой.
Относительным противопоказанием является беременность — электрофизиологическое исследование допускается при острой необходимости с использованием радиационной защиты или неинвазивного доступа.
Выводы
Ещё 50 лет назад лечение аритмий во многом было эмпирическим: врач ориентировался на симптомы и эффект лекарств, не всегда понимая, где именно нарушено проведение импульса. Появление ЭФИ сделало диагностику адресной. Теперь мы можем установить механизм и воздействовать непосредственно на причину — медикаментозно или с помощью абляции.
При ЭФИ врач может искусственно изменять ритм, чтобы выявить сбои в проводящей системе, и оценивать реакцию на препараты с помощью фармакологических проб. Важным преимуществом является то, что после диагностики можно сразу устранять патологические очаги. Это повышает эффективность лечения и улучшает прогноз для пациента.
FAQ (часто задаваемые вопросы) по ЭФИ сердца
Что такое ЭФИ сердца простыми словами?
Электрофизиологическое исследование — это оценка электрической активности сердца изнутри, на уровне механизмов. Через пищевод или по сосудам подводят катетеры с электродами, записывают сигналы и стимулируют ритм, чтобы понять, где и почему возникает аритмия.
Когда назначают ЭФИ?
-
Если ЭКГ показала нарушение ритма и нужно выяснить его механизм;
-
при повторяющихся приступах наджелудочковой тахикардии, трепетании/фибрилляции предсердий;
-
при желудочковых аритмиях/после инфаркта для оценки риска;
-
при необъяснимых обмороках с подозрением на аритмию;
-
для подбора антиаритмической терапии;
-
при планировании абляции и контроле имплантируемых устройств.
Чем отличается внутрисердечное и чреспищеводное ЭФИ?
-
Чреспищеводное, когда электроды вводят через пищевод, информативно при наджелудочковых аритмиях и нарушениях проводимости АВ-узла.
-
Внутрисердечное, при котором катетеры проводят по сосудам в камеры сердца, обеспечивает диагностику любых нарушений и их немедленное устранение.
-
Иногда применяют поэтапный подход: сначала ЧПЭФИ, при необходимости переходят к внутрисердечному.
Опасно ли электрофизиологическое исследование сердца?
ЭФИ считается безопасной процедурой, если она проводится квалифицированными специалистами. Серьёзные осложнения редки (порядка <1%). Более распространённые — синяк/боль в месте пункции, кратковременное учащение ритма во время стимуляции. Редко возможны кровотечение, крупная гематома, инфекция. Очень редко — перфорация, тромбоэмболия или переход транзиторной аритмии в устойчивую, которые купируют на месте.
Может ли ЭФИ сразу перейти в абляцию?
Если во время инвазивного исследования удаётся найти причину нарушения ритма и/или проводимости, можно сразу устранить её.
Сколько длится процедура и как к ней готовиться?
ЧПЭФИ длится от 20 до 40 минут, внутрисердечное — 40–90 минут, диагностика + абляция —1,5–3 часа, при сложных желудочковых аритмиях может быть дольше.
Подготовка минимальная: сдать анализы крови, которые назначил врач, и следовать его указаниям по приёму лекарств. На процедуру приходят натощак, по завершении могут оставить в клинике на несколько часов для наблюдения. Подробнее — см. памятку для пациента.
Список литературы
-
Brugada J., Katritsis D.G., Arbelo E., Arribas F., Bax J.J., Blomström-Lundqvist C., et al. 2019 ESC Guidelines for the management of patients with supraventricular tachycardia. Eur Heart J. 2020;41(5):655-720.
-
Priori S.G., Blomström-Lundqvist C., Mazzanti A., Blom N., Borggrefe M., Camm J., et al. 2022 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death. Eur Heart J. 2022;43(39):3997-4126.
-
Page R.L., Joglar J.A., Caldwell M.A., Calkins H., Conti J.B., Deal B.J., et al. 2015 ACC/AHA/HRS Guideline for the Management of Adult Patients With Supraventricular Tachycardia. Circulation. 2016;133(14):e506-74.
-
Российское кардиологическое общество (РКО), Всероссийское научное общество аритмологов (ВНОА). Наджелудочковые тахикардии: клинические рекомендации. М.; 2020.
-
Российское кардиологическое общество (РКО). Фибрилляция и трепетание предсердий: клинические рекомендации. М.; 2020.
-
Клиническая аритмология и электрофизиология: дополнение к руководству по сердечно-сосудистой медицине «Болезни сердца» по Браунвальду. — М.: Логосфера; 2021. — 496 с.
-
Nayyar S, Chen J. Electrophysiologic Study Interpretation. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023.
-
Saba S, AlJaroudi W. Electrophysiologic Testing. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023.
-
StatPearls Point-of-Care. EP Study — Indications and Evaluation. Treasure Island (FL): StatPearls Publishing; 2023.
-
Brembilla-Perrot B, et al. Diagnostic value of transesophageal electrophysiologic study in patients with suspected supraventricular tachycardia. Pacing Clin Electrophysiol. 2004;27(9):1234-42.
-
Wiley Editorial Board. Transesophageal atrial pacing (TEAP) and stimulation in electrophysiologic testing: modern applications and perspectives. Wiley Rev Card Electrophysiol. 2025;12(2):1-18.