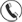Липидограмма — одно из важнейших лабораторных исследований в кардиологии. «Плохой» холестерин и хроническое микровоспаление сосудистой стенки считаются главным факторами развития атеросклероза. А он, в свою очередь, как минимум в 2–3 раза повышает риск инфарктов и инсультов. В этой статье я расскажу про липидный профиль: из чего он состоит, какими данными обеспечивает врача и в каких случаях назначается пациентам.
Что такое липидограмма
Липидограмма (липидный профиль, липидная панель) — комплексный биохимический анализ, который оценивает разные фракции липидов и липопротеинов в крови. Он показывает, какие именно соединения и в каких соотношениях циркулируют в организме. Его значения отражают особенности жирового обмена и склонность к атеросклерозу. Это один из основных методов лабораторной диагностики у пациентов с заболеваниями сердца и сосудов.
К липидам относят большую группу жиров и жироподобных веществ, в т. ч. холестерин, триглицериды, фосфолипиды и жирные кислоты. Они участвуют во всех жизненно важных процессах — это структурные и энергетические молекулы, без которых невозможно существование клетки. Они не растворяются в воде, поэтому переносятся с кровью в составе специальных частиц — липопротеинов.
Для врача липидограмма — комплексный маркер сосудистого риска. То есть набор показателей, по которым можно понять:
- есть ли условия для формирования и прогрессирования бляшек;
- стабильны ли уже существующие бляшки или могут стать опасными;
- каков риск инфаркта, инсульта и заболеваний периферических артерий.
По результатам анализа на липиды врач решает, нужна ли липидснижающая терапия и в каком режиме.
Зачем сдаётся липидограмма
Оценка риска атеросклероза
Липидная панель — один из ключевых компонентов оценки сердечно-сосудистого риска. Повышенное содержание атерогенных (способствующих атеросклеротическим изменениям) фракций признано главным фактором атеросклероза. Повлияв на профиль липидов, можно остановить или замедлить развитие болезни, поэтому контроль дислипидемии — важная часть профилактики патологий сердца и сосудов.
Дислипидемия — это нарушение липидного обмена, при котором в крови изменяется концентрация одного или нескольких показателей.
Например:
- повышенный уровень ЛПНП;
- низкий — ЛПВП;
- высокие триглицериды;
- смешанная дислипидемия — когда не в порядке несколько параметров;
- редкие наследственные формы (например, семейная гиперхолестеринемия).
Дислипидемии свойственно бессимптомное течение, при этом она способствует формированию атеросклеротических бляшек, что незаметно увеличивает риск острого коронарного события. То есть человек чувствует себя хорошо — а проблема есть, и угроза инфаркта или инсульта гораздо ближе, чем кажется.
Для коррекции липидного профиля назначают лекарства (обычно — статины, эзетимиб, реже — ингибиторы PCSK9 и др.) и дают рекомендации по коррекции образа жизни: физическая активность, диета, контроль веса и здоровья, отказ от вредных привычек.
Выявление ранних нарушений обмена веществ
От липидных нарушений до первых сердечно-сосудистых симптомов проходят годы, поэтому своевременный скрининг — важная профилактика атеросклероза и ИБС. Липидограмма — простой и сравнительно недорогой анализ, но его значение огромно, ведь он помогает выявить:
- признаки скрытых атеросклеротических изменений и метаболических нарушений;
- пациентов с наследственной гиперхолестеринемией или другими дислипидемиями;
- неблагоприятный профиль у больных предиабетом и ранним сахарным диабетом.
Всё это позволяет назначить терапию до или на начальных стадиях заболевания — а значит, предотвратить его развитие.
Мониторинг при болезнях сердца и сосудов
У пациентов, перенёсших сердечно-сосудистые события — инфаркт, острый коронарный синдром, ишемический инсульт или периферический атеросклероз, — липидная панель служит инструментом регулярного контроля. Она позволяет убедиться, что атерогенные фракции уменьшились до безопасного уровня, и понять, нужно ли усиливать терапию статинами или другими препаратами.
Контроль эффективности лечения
Эффективность липидснижающего лечения оценивают по липидограмме, которую выполняют каждые 3–12 месяцев, начиная через 6–12 недель после старта или коррекции терапии.
- регулярный контроль позволяет уточнить, насколько снизились атерогенные фракции по сравнению с исходными значениями,
- убедиться, что достигнуты целевые уровни липидов, при которых снижается риск инфаркта и инсульта,
- определить, достаточно ли текущей терапии: если нет — решить, усиливать ли дозировки или корректировать немедикаментозные факторы (диету, физическую активность, снижение веса).
Что входит в базовую липидограмму
Общий холестерин
Общий холестерин (ОХС) отражает суммарное содержание холестерина во всех фракциях липопротеинов. Это приблизительный ориентир. Если ОХС высокий, он повышает вероятность того, что профиль липидов в целом неблагоприятный. Но снижать или оценивать отдельно этот показатель бессмысленно. Сам по себе он ни о чём не говорит, если не знать, какие фракции его формируют.
Фракции липопротеинов
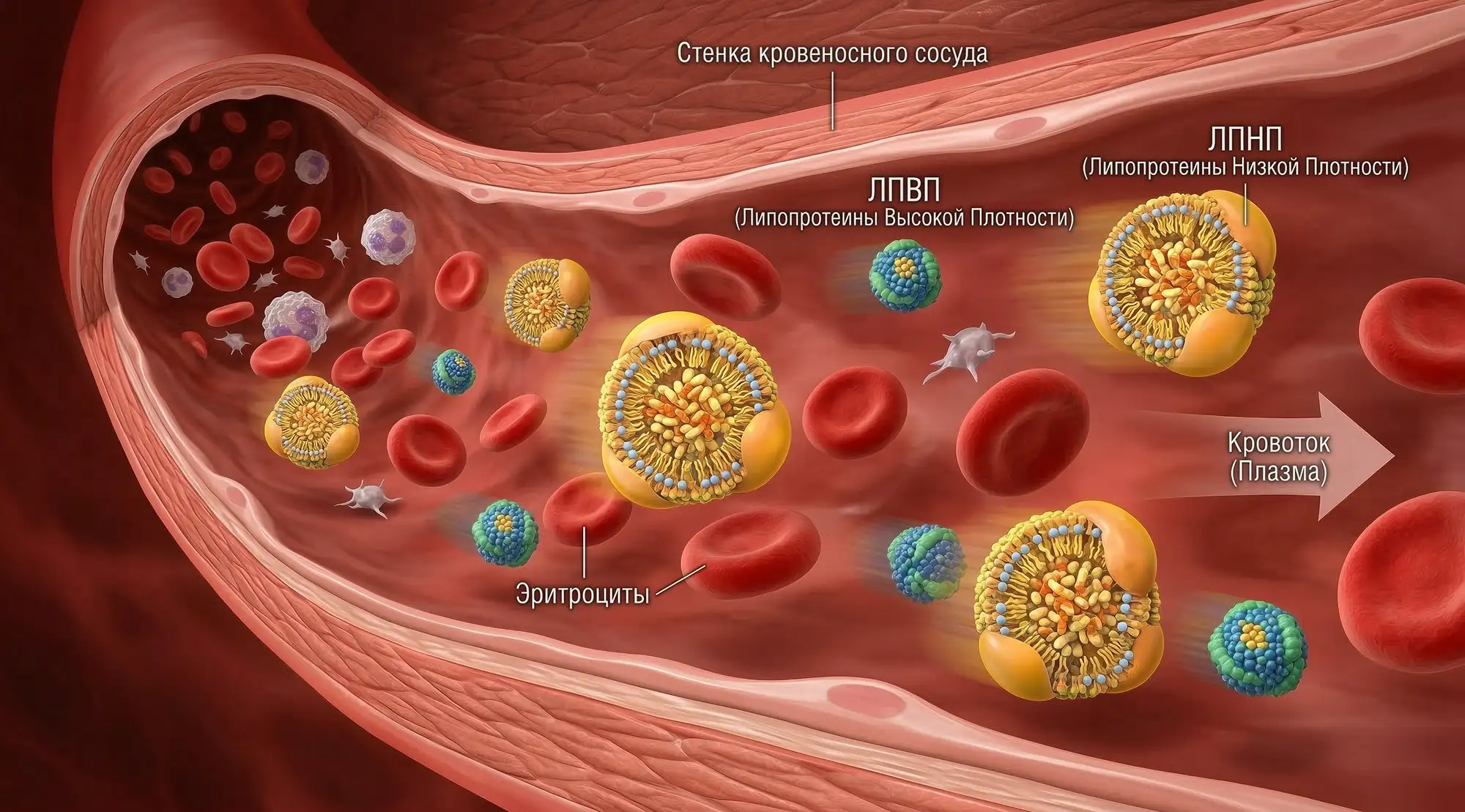
Липопротеинами называют комплексы липидов и белков, которые являются переносчиками холестерина.
- ЛПНП (липопротеины низкой плотности) — главный транспортёр холестерина к тканям. Когда ЛПНП слишком много, они проникают в интиму артерий, где окисляются, вызывают воспаление и запускают формирование бляшек. Это основная атерогенная фракция и мишень лекарственной терапии: её избыток повышает риск сердечно-сосудистых заболеваний.
- ЛПОНП (липопротеины очень низкой плотности) — переносят в основном триглицериды, но тоже содержат холестерин. После метаболизма превращаются в ЛПНП, причём происходит это в сосудистом русле, и на каждом этапе они могут проникать в стенку артерий, окисляться и провоцировать воспалительный ответ. Таким образом, высокие ЛПОНП — особенно при гипертриглицеридемии — усиливают атерогенный фон.
- Ремнантные частицы (остаточные липопротеины) — это промежуточные продукты расщепления ЛПОНП. Они меньше по размеру, легче проникают в сосудистую стенку, содержат много холестерина, быстро вызывают воспаление эндотелия. Исследования показывают, что ремнанты не менее опасны, чем ЛПНП, а иногда и более агрессивны. При метаболическом синдроме и диабете именно они растут сильнее всего, при этом уровень ЛПНП может оставаться нормальным.
- ЛПВП (липопротеины высокой плотности) — переносят холестерин от тканей обратно в печень — для переработки и выведения из организма. Это антиатерогенная, защитная фракция, которая забирает избыток холестерина из сосудистой стенки. Низкий ЛПВП — самостоятельный маркер риска.
Триглицериды
Триглицериды (ТГ) — основной транспортный и запасной вид жиров. Их уровень зависит от питания, алкоголя, массы тела и углеводного обмена — это маркер метаболических проблем.
ТГ умеренно растут при ожирении, инсулинорезистентности и диабете II типа. При повышенных ТГ возрастает количество ЛПОНП и ремнантных частиц, поэтому гипертриглицеридемия рассматривается как фактор сосудистого риска.
Снижение ТГ — признак улучшения метаболизма жиров и углеводов. Если пациент меняет образ жизни (диета, снижение веса, повышение физической активности) и ТГ падают, это говорит об изменении чувствительности к инсулину, стабилизации углеводного обмена и нормализации продукции ЛПОНП печенью.
Расширенная липидная панель
На практике всё чаще используется не-ЛПВП-холестерин — ОХС минус ЛПВП. Он отражает суммарное количество атерогенных частиц (ЛПНП, ЛПОНП, ремнанты). Это простой и надёжный показатель, тесно связанный с риском сердечно-сосудистых заболеваний, особенно при высоких ТГ.
ApoB и ApoA1 — показатели атерогенных и защитных частиц соответственно, которые присутствуют в любых фракциях липопротеина. Их назначают, когда стандартная панель не даёт достаточно информации. ApoB указывает на атеросклеротические риски, ApoA1 отражает функцию ЛПВП — важно ведь не только количество, но и качество защитных липопротеинов. Если они недостаточно активно выводят холестерин из сосудов, даже нормальный показатель будет обманчив.
Липопротеин(а) — частица, схожая с ЛПНП, но обусловленная генетически. Его уровень связан с вариантом гена LPA и практически не зависит ни от диеты, ни от образа жизни, ни от статинов. Если Лп(а) повышен, он усиливает воспаление в бляшках и увеличивает вероятность инфаркта и инсульта. Поэтому этот анализ назначают тем, у кого есть подозрение на наследственный фактор.
| Показатель | Что отражает | Клинический смысл |
|---|---|---|
| ОХС | Суммарное содержание холестерина во всех липопротеинах | Грубая оценка липидного статуса Используется только в контексте других фракций |
| ЛПНП | Атерогенные частицы, переносящие холестерин к тканям | Главный фактор атеросклероза Основной целевой показатель терапии |
| ЛПВП | Частицы, выводящие холестерин из сосудов в печень | Антиатерогенная защита Низкие значения повышают риск |
| ТГ | Запасные энергетические жиры, транспортируемые ЛПОНП | Маркер метаболических нарушений, инсулинорезистентности, панкреатита при высоких уровнях |
| Не-ЛПВП-холестерин | ОХС минус ЛПВП: совокупность всех атерогенных частиц (ЛПНП, ЛПОНП, ремнанты) | Простой интегральный показатель атерогенности, особенно значим при высоких ТГ |
| ApoB | Количество атерогенных частиц (ЛПНП, ЛПОНП, ремнанты) | Маркер атеросклеротических изменений Полезен при высоких ТГ и спорных результатах |
| ApoA1 | Основный белок ЛПВП, отражает эффективность обратного транспорта холестерина | Маркер качества ЛПВП Помогает оценить антиатерогенную защиту |
| Липопротеин(а) | Наследуемая ЛПНП-подобная частица | Независимый генетический фактор Повышает склонность бляшек к воспалению и тромбозу |
Комплексность анализа на липиды — взаимосвязь показателей
Интерпретация липидного профиля не сводится к конкретному параметру. Врач-кардиолог оценивает содержание всех фракций, их корреляцию с уровнем АД, гликемией, функцией почек, наличием атеросклероза — и отслеживает динамику изменений.
В ряде отечественных лабораторий дополнительно рассчитываются индексы, которые можно использовать как вспомогательные инструменты.
- Коэффициент атерогенности вычисляют по формуле (ОХС — ЛПВП) / ЛПВП и отражает соотношение «плохих» и «хороших» липопротеинов. Он отражает, насколько в крови преобладают атерогенные частицы, способные ускорять образование бляшек. Чем выше его значение, тем выше сосудистый риск, особенно при одновременном повышении ЛПНП и снижении ЛПВП.
- Атерогенный индекс плазмы вычисляют по формуле log(ТГ/ЛПВП). Он отражает наличие мелких плотных ЛПНП — наиболее опасных для сосудов частиц. Этот индекс особенно информативен при высоких ТГ, низком ЛПВП, инсулинорезистентности и метаболическом синдроме.
- ApoB / ApoA1 — индекс дислипидемии, который указывает на повышенный риск атеросклероза. Это один из наиболее информативных показателей, потому что учитывает не только количество, но и качество липопротеидов.
Сочетание липидограммы с инструментальной диагностикой
Липидограмма всегда сопоставляется с данными инструментальной диагностики сердца: ЭКГ, мониторинга ЧСС и АД, ЭхоКГ, КТ-ангиографии и др. Они формируют единую клиническую картину — например, артериальной гипертензии в сочетании с метаболическим синдромом и повышенным риском атеросклероза. Более того, ряд показателей можно (и нужно!) отслеживать самостоятельно. Сегодня у всех дома есть тонометры, а многие используют гаджеты: смарт-часы для здоровья и фитнес-браслеты.
Носимые устройства удобны тем, что позволяют измерять показатели круглосуточно и формировать подробные отчёты по ЧСС, АД и нарушениям ритма — в ежедневной динамике. В частности, профессиональные часы HEALTHBAND позволяют снимать холтеровскую ЭКГ, мониторить пульс, давление, сатурацию и другие показатели. По этим данным кардиолог может корректировать терапию и направлять на дополнительные обследования.
Мир не стоит на месте. Современный пациент — не объект здравоохранения, а его активный участник. Он осознанно относится к лечению, изучает медицинскую информацию, следит за своим состоянием. Самоконтроль становится важной частью терапии, в которой пациент отслеживает изменения сердечно-сосудистых показателей и предоставляет информацию лечащему врачу.
| Показатель | Что фиксирует | Какую информацию даёт врачу |
|---|---|---|
| АД (манжетный метод) | Осциллометрическое измерение, аналогичное запястному тонометру | Точные значения давления в покое; контроль гипертонии, подбор терапии, выявление эпизодов повышения АД |
| АД (оптический метод) | Изменения кровотока при движении; частые автозамеры | Оценка динамики АД в течение дня, реакций на нагрузку и стрессы; выявление перегрузок и нестабильности давления |
| Автоматический мониторинг АД (оптика) | Автозамеры каждые 10 минут, суточная кривая АД | Наблюдение за вариабельностью давления, утренними подъёмами, вечерним снижением; выявление суточных пиков |
| ЭКГ (короткая) | Регистрация сердечного ритма | Скрининг нарушений ритма (тахикардия, брадикардия, экстрасистолия, эпизоды мерцательной аритмии) |
| ЭКГ в режиме Холтера | Длительная регистрация 24/7 | Выявление эпизодических аритмий, которые невозможно поймать на обычной ЭКГ; оценка эффективности антиаритмической терапии |
| ЧСС | Частота пульса в покое, при нагрузке, суточная динамика | Диагностика тахикардии/брадикардии, оценка нагрузки, реакции на стресс |
| Вариабельность сердечного ритма | Колебания интервалов между ударами сердца | Непрямой показатель вегетативной регуляции и стресса; помогает оценить восстановление и хроническое перенапряжение |
| Сатурация (SpO₂) | Фотоплетизмография; ручной и ночной мониторинг | Раннее выявление гипоксии; оценка риска обструктивного апноэ сна; наблюдение за пациентами с ХОБЛ, ковидом, анемией |
| Дыхательные паузы / эпизоды апноэ | Снижение сатурации ночью, вибросигналы тревоги | Скрининг синдрома обструктивного апноэ сна |
| Температура тела | Изменения кожной и центральной температуры | Оценка инфекций, воспалительных состояний, реакции на стресс, мониторинг температуры у хронических больных |
| Анализ физической активности | Шаги, нагрузка, интенсивность, энергетические траты | Контроль образа жизни, оценка эффективности реабилитации, понимание причин нестабильного давления или утомляемости |
| Анализ сна | Фазы сна, пробуждения, эффективность ночного восстановления | Нарушения сна как фактор гипертонии, аритмий, тревожных расстройств; помогает корректировать режим |
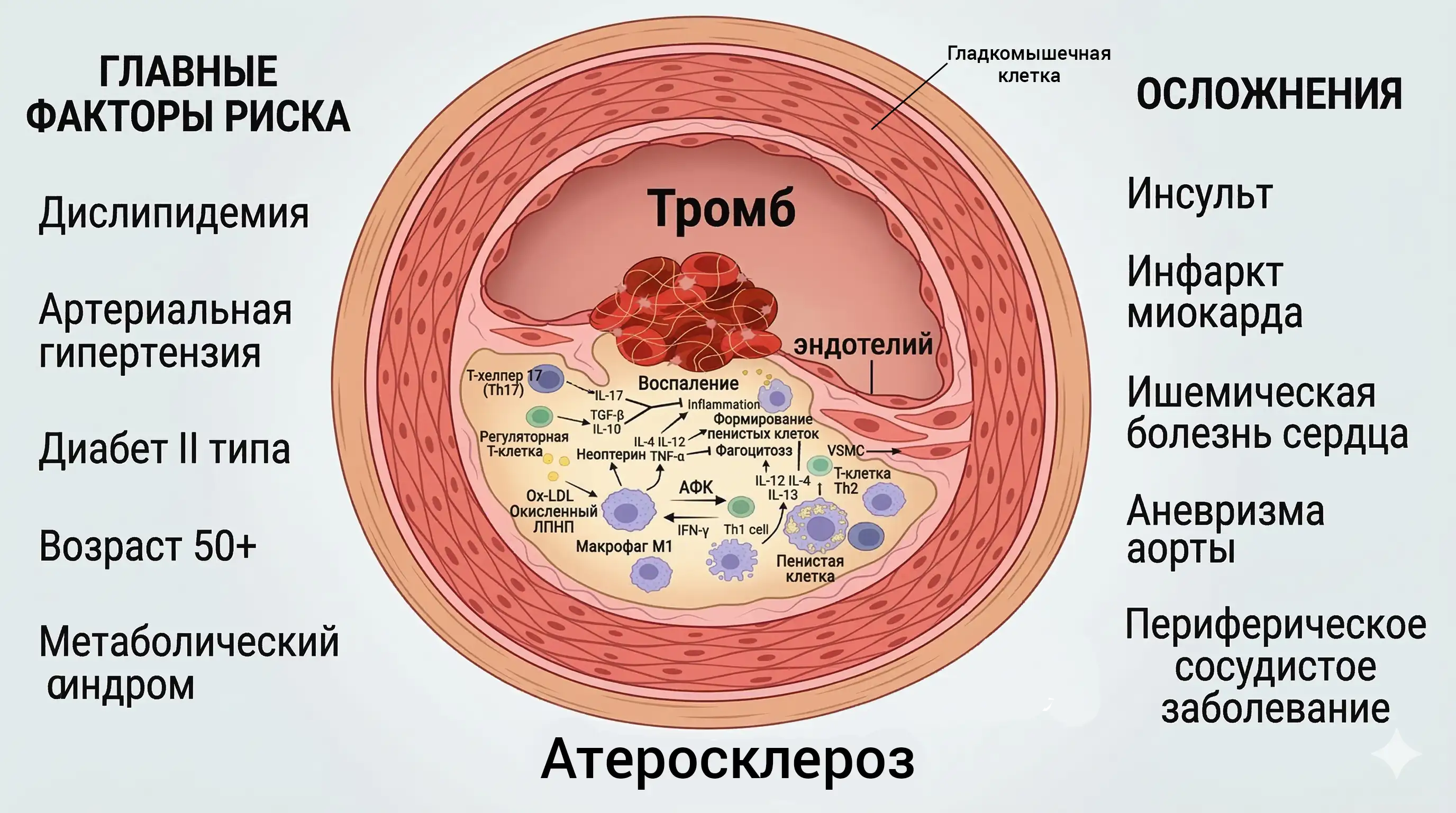
Что может выявить липидограмма
Склонность к образованию атеросклеротических бляшек
Неблагоприятный липидный профиль (повышенные атерогенные фракции, сниженный ЛПВП, высокий не-ЛПВП-холестерин, гипертриглицеридемия) указывает на:
- ускоренное формирование атеросклеротических бляшек;
- повышенную вероятность нестабильных бляшек и острых коронарных событий;
- прогрессирование уже имеющегося атеросклероза сонных и периферических артерий.
Нарушения жирового обмена, влияющие на сердце
По липидной панели можно увидеть признаки метаболического синдрома: высокие триглицериды, низкий ЛПВП, повышенный не-ЛПВП. Такой профиль характерен для инсулинорезистентности, преддиабета и диабета II типа.
Также анализ показывает, какой вклад липиды вносят в развитие ишемической болезни, сердечной недостаточности, атеросклероза. Если врач видит по липидограмме, что риск достаточно высокий, он может направить на КТ-коронарографию и/или кальциевый скоринг (индекс), чтобы не пропустить скрытый атеросклероз и ИБС.
Метаболические причины изменения давления и частоты пульса
Липидограмма помогает выделить пациентов, у которых есть и дислипидемия, и гипертония одновременно. Такая комбинация — особенно опасна, потому что резко повышает вероятность инфаркта и инсульта.
Липидный профиль показывает нарушения метаболизма жиров, при которых хуже контролируется давление. Высокие ТГ, низкий ЛПВП, лишний вес, инсулинорезистентность — всё это факторы, осложняющие лечение. Они снижают чувствительность сосудов к регуляции, ухудшают реакцию на антигипертензивные препараты, делает АД более устойчивым.
Если корректировать только давление, но не трогать липиды и другие факторы, эффект будет слабым. Нормализация липидов и снижение веса в разы улучшают контроль давления и пульса.
Ограничения липидограммы
Липидограмма позволяет оценить риски, но не заменяет инструментальные методы. Она не показывает бляшки, степень стеноза и их стабильность — для этого нужны УЗИ сонных артерий, КТ-коронарография и другие исследования.
Фракции липидов чувствительны к образу жизни, весу, алкоголю, курению, лекарствам и острым воспалениям, поэтому при интерпретации всегда учитывается общее состояние пациента. При необходимости выполняется повторное исследование.
Липидограмма никогда не трактуется изолированно: врач-кардиолог делает выводы с учётом клиники, анамнеза и других методов. И наконец, это регулярный тест — липиды нужно контролировать в динамике, с интервалами, которые зависят от показаний и проводимой терапии.
Кому показана липидограмма
Согласно российским и международным рекомендациям, анализ на липиды назначают:
- пациентам с факторами риска (семейный анамнез, курение, вес, питание и др.);
- людям с артериальной гипертензией, тахикардией, мерцательной аритмией и другими нарушениями ритма;
- мужчинам начиная примерно с 40 лет и женщинам старше 50 лет (или после менопаузы);
- после операций, стентирования, инфаркта — для подбора комплексной терапии.
Выводы
Липидограмма позволяет специалисту выбрать правильную стратегию лечения. По сочетанию липидов и общего сердечно-сосудистого риска он может понять, достаточно ли пациенту изменить образ жизни или нужно назначать препараты, какую дозировку статинов выбрать и требуются ли дополнительные средства.
Динамика липидов помогает отслеживать состояние сосудов и оценивать эффективность терапии. Кроме того, липидограмма полезна при жалобах на нестабильное давление, слабость или снижение переносимости нагрузки: она показывает, не стоит ли за этими симптомами сочетание гипертонии и дислипидемии на фоне метаболических нарушений, помогает уточнить общий риск и определить, насколько активной должна быть тактика обследования и лечения. Такой подход делает профилактику острых сосудистых событий своевременной и эффективной.
Часто задаваемые вопрос (FAQ) по липидограмме
Можно ли определить риск инфаркта по липидному профилю?
Липидограмма показывает один из ключевых компонентов риска — уровень атерогенных липидов. Но окончательная оценка всегда учитывает возраст, давление, вредные привычки, диабет, ожирение, наследственность, результаты ЭКГ/ЭхоКГ и другие данные. Липидный профиль — важный, но не самостоятельный маркер для сердца.
Нужна ли липидограмма, если меня ничего не беспокоит?
Да. Атеросклероз развивается бессимптомно годами. Иногда первым его проявлением становится инфаркт или инсульт. Именно поэтому липидный профиль считается главным инструментом ранней профилактики, когда ещё можно вмешаться и предотвратить болезнь.
Как часто надо сдавать липидный профиль?
При стабильных показателях и невысоком риске — ежегодно.
При назначении или изменении терапии — первый анализ через 6–12 недель, далее каждые 3–12 месяцев в зависимости от состояния пациента.
После инфаркта/инсульта или при высоком риске — регулярно, обычно раз в 3–6 месяцев, пока не достигнуты целевые значения.
Отличается ли липидограмма у мужчин и женщин?
Сами значения липидов интерпретируются одинаково. Но у женщин репродуктивного возраста естественно выше ЛПВП и ниже ЛПНП, поэтому вероятность атеросклероза возрастает после менопаузы. Затем липидный профиль становится таким же, как у мужчин. Целевые уровни для обоих полов одинаковы.
Почему липидограмму нужно сочетать с контролем давления и пульса?
Потому что при высоких липидах и гипертонии вероятность инфаркта и инсульта увеличивается кратно. Контроль пульса важен для выявления аритмий и оценки нагрузки. Липиды показывают биохимические факторы, АД — гемодинамическую нагрузку, пульс — функциональное состояние сердца. Вместе эти данные позволяют правильно выбрать терапию.
Список литературы
- Mach F., Baigent C., Catapano A.L., Koskinas K.C., Casula M., Badimon L. et al. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J. 2020;41(1):111-188.
- Mach F., Koskinas K.C., Roeters van Lennep J.E., Tokgözoğlu L., Badimon L., Baigent C., et al. 2025 Focused Update of the 2019 ESC/EAS Guidelines for the management of dyslipidaemias. Eur Heart J. 2025;46(42):4359-4378.
- Visseren F.L.J., Mach F., Smulders Y.M., Carballo D., Koskinas K.C., Bäck M. et al. 2021 ESC Guidelines on cardiovascular disease prevention in clinical practice. Eur Heart J. 2021;42(34):3227-3337.
- Grundy S.M., Stone N.J., Bailey A.L., Beam C., Birtcher K.K., Blumenthal R.S. et al. 2018 AHA/ACC/AACVPR/AAPA/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA guideline on the management of blood cholesterol. J Am Coll Cardiol. 2019;73(24):e285-e350.
- Newman C.B., Blaha MJ, Boord JB, Cariou B, Chait A, Cohen DE, et al. Lipid management in patients with endocrine disorders: An Endocrine Society clinical practice guideline. J Clin Endocrinol Metab. 2020;105(12):3613-3682. doi:10.1210/clinem/dgaa674.
- Ежов М.В., Сергиенко И.В., Кухарчук В.В. Клинические рекомендации по нарушениям липидного обмена 2023. Что нового? Атеросклероз и дислипидемии. 2023;3(52):5-9.
- Ежов М.В., Кухарчук В.В., Сергиенко И.В., Алиева А.С., Анциферов М.Б., Аншелес А.А., и др. Нарушения липидного обмена. Клинические рекомендации 2023. Russ J Cardiol. 2023;28(5):5471.
- Ahmad M., Sniderman A.D., Hegele R.A. Apolipoprotein B in cardiovascular risk assessment. CMAJ. 2023;195(33):E1124.
- Kosmas C.E., Rodriguez Polanco S., Bousvarou M.D., Papakonstantinou E.J., Peña Genao E., Guzman E. et al. The triglyceride/high-density lipoprotein cholesterol (TG/HDL-C) ratio as a risk marker for metabolic syndrome and cardiovascular disease. Diagnostics (Basel). 2023;13(5):929.
- Xu D., Xie L., Cheng C., Xue F., Sun C. Triglyceride-rich lipoproteins and cardiovascular diseases. Front Endocrinol (Lausanne). 2024;15:1409653.