Анализ на сердечные маркеры — один из самых точных способов узнать, что происходит с сердцем на биохимическом уровне: есть ли повреждение миокарда, воспаление или перегрузка камер. На них опираются современные алгоритмы диагностики инфаркта и сердечной недостаточности. В этой статье я расскажу, какие лабораторные показатели используются в кардиологии — и как врач интерпретирует их в разных клинических ситуациях.
Что такое сердечные маркеры
Сердечные маркеры — это вещества (ферменты, белки, пептиды), которые появляются или меняют концентрацию в крови при:
- повреждении тканей сердечной мышцы;
- воспалении в миокарде или сосудистой стенке;
- перегрузке полостей сердца давлением или объёмом.
Они связаны с биохимическими процессами, которыми сопровождаются патологии, а потому сигнализируют о нарушениях. В отличие от обычных анализов (ОАК, биохимия), результаты которых могут указывать на широкий спектр заболеваний, кардиомаркеры точно характеризуют функцию сердца и состояния сосудов.

Их содержание изменяется во времени (нарастает или уменьшается), что позволяет судить о начале, пике и регрессе патологического процесса. Поэтому все современные алгоритмы диагностики острых коронарных событий и сердечной недостаточности включают исследования на эти специфические вещества.
Первые маркеры появились в 1950–1960-х гг., когда для диагностики инфаркта начали использовать клеточные ферменты, выделяющиеся при повреждении тканей. Настоящим прорывом стали 1970-е, когда была выделена MB-фракция КФК — первый относительно специфичный маркер миокарда.
В 1990-е произошла революция: появились тесты на кардиальные тропонины T и I, отличающиеся высокой специфичностью и чувствительностью к разрушению кардиомиоцитов. С 2010-х годов в практику вошли высокочувствительные тропонины (hs-cTn), которые сигнализируют о повреждении миокарда уже в первые 1–2 часа. С 2000-х применяются BNP/NT-proBNP для выявления сердечной недостаточности и вч-СРБ для оценки микровоспаления при атеросклерозе.
Благодаря им врач может:
- отличить острое поражение от хронического;
- заподозрить или исключить сердечную недостаточность;
- оценить выраженность воспаления при атеросклерозе;
- уточнить прогноз и необходимость коррекции терапии.
Роль сердечных маркеров в диагностике и терапии
Эти анализы используют при подозрении на повреждение миокарда, миокардит, острую и хроническую сердечную недостаточность (ОСН и ХСН), перегрузку сердца и другие заболевания, включая атеросклероз коронарных (и не только) артерий. Они помогают отследить динамику болезни и оценить эффективность лечения, что особенно важно при коронарных событиях*.
Диагностика повреждения миокарда
Высокочувствительные сердечные тропонины — ключевой критерий миокардиального повреждения. Это белки в составе кардиомиоцитов. Когда те разрушаются, тропонины выходят наружу и попадают в кровь, где их выявляют с помощью методов лабораторной диагностики сердца. По их концентрациям можно отличить инфаркт от нестабильной стенокардии, оценить объём некроза и риск осложнений.
Выявление воспаления или перегрузки сердца
C-реактивный белок (СРБ, вч-СРБ) показывает активность воспалительного процесса, в том числе микрососудистого. Повышенные концентрации могут быть связаны с риском инфаркта, инсульта и ОСН/ХСН, но как маркер СРБ неспецифичен и оценивается лишь в комплексе с другими показателями. Однако в анализах на воспаление он может играть ключевую роль как предиктор атеросклероза и нарушений перфузии. Известно, что бляшки формируются не только под влиянием «плохого» холестерина, но и в присутствии латентного воспаления сосудов. Признаком такого воспаления и является вч-СРБ.
Натрийуретические пептиды (BNP, NT-proBNP) растут при увеличении давления и растяжении стенок желудочков — это гормоны, которые выделяют ткани сердца в ответ на возрастающую нагрузку. В норме они снижают АД за счёт одноимённого механизма, вне нормы — сигнализируют о том, что орган плохо справляется с перекачиванием крови. В кардиологии натрийуретические пептиды используются для оценки тяжести ОСН и ХСН. Значения также могут повышаться при проблемах с почками, пожилом возрасте и ряде внесердечных патологий (ТЭЛА, сепсис, лёгочная гипертензия и др.).
Дополнительно врач оценивает лабораторные показатели (ОАК, ферритин, печёночные и почечные показатели и т. д.), которые характеризуют общую картину: анемия, дефицит железа, хроническое воспаление, поражение других органов.
Мониторинг динамики заболевания
Также маркеры отображают ход патологического процесса. Повторные измерения тропонинов и натрийуретических пептидов позволяют оценивать нарастание или регресс некроза миокарда или перегрузки сердца, отслеживать декомпенсацию ХСН, уточнять прогноз заболевания и необходимость изменения терапии.
СРБ используется для оценки динамики воспаления — как системного, так и микрососудистого. С его помощью можно отследить снижение активности процесса, особенно при инфекционных и аутоиммунных заболеваниях. При сердечно-сосудистых патологиях вч-СРБ отражает степень микровоспаления сосудистой стенки, но не применяется для мониторинга ишемического повреждения тканей миокарда.
Контроль эффективности лечения
Если при лечении ХСН уровни натрийуретических пептидов снижаются, а тропонины слегка уменьшаются или хотя бы стабилизируются, это говорит об улучшении прогноза.
При воспалительных состояниях и атеросклеротических изменениях регулярный анализ вч-СРБ позволяет отследить хроническое воспаление сосудов, которое может присутствовать даже при нормальной липидограмме.
Повторные данные дают больше информации, чем разовые исследования. Они позволяют оценить, как меняется состояние больного во времени.
- Тропонин показывает развитие процесса: продолжается ли повреждение сердечной мышцы или остановилось.
- BNP/NT-proBNP отражают нагрузку на сердце. Снижение уровней на фоне терапии означает улучшение гемодинамики.
- вч-СРБ показывает, уменьшается ли воспаление, связанное с сердечно-сосудистым риском. Используется для оценки риска атеросклероза даже при нормализованном липидном профиле.
Основные виды сердечных маркеров
Лабораторные показатели можно разделить на три группы, каждая из которых указывает на конкретный патологический процесс, связанный с сердцем и/или сосудами.
- Повреждение миокарда;
- Воспаление в организме или в сосудах;
- Перегрузку сердца и изменения его структуры.
1. Маркеры повреждения миокарда
Главным показателем являются тропонины I и T. К тропонинам относят комплекс из трёх белков, которые находятся внутри мышечных клеток. Тропонин C связывает кальций, тропонин I тормозит сокращение мышцы, тропонин T помогает тропониновому комплексу прикрепляться к тропомиозину.
В мышечных клетках сердца есть специфические изоформы:
- тропонин I (cTnI);
- тропонин T (cTnT).
Несмотря на идентичные названия, сердечные тропонины отличаются по строению от скелетных. Когда кардиомиоциты повреждаются или разрушаются, эти изоформы выходят в кровь — и анализы показывают повышенный тропонин.
Для кардиолога это прежде всего сигнал об инфаркте. В современной практике используются только высокочувствительные тропонины (hs-cTn), позволяющие выявлять минимальное повреждение миокарда и оценивать динамику уже через 1 час после события.
Также тропонин может повышаться при:
- воспалении сердца (миокардите);
- тяжёлом состоянии организма (сепсисе, шоке);
- критической нагрузке на сердце (ТЭЛА, тяжёлой тахикардии);
- декомпенсации сердечной недостаточности;
- хронической болезни почек.
То есть повышенный уровень не всегда свидетельствует об инфаркте. Чаще он указывает на поражение тканей, но возможны и другие причины.
Креатинкиназа-МВ (CK-MB) — фермент мышечной ткани, чья фракция MB специфична для сердца. Когда кардиомиоциты повреждаются, он выходит в кровь. Раньше этот фермент был маркером инфаркта миокарда, однако он заметно уступает по чувствительности и специфичности тропонинам. Кроме того, креатинкиназа может повышаться при травмах и заболеваниях скелетных мышц или после нагрузок — поэтому это не идеальный показатель. Сейчас она рассматривается как вспомогательный анализ для оценки реинфаркта, или если в лаборатории нет возможности выполнить исследование на тропонины.
Миоглобин и H-FABP — белки, которые переносят вещества внутри клеток. Они использовались до эры высокочувствительных тропонинов, но сейчас почти вышли из клинической практики, поскольку могут повышаться по самым разным причинам.
2. Маркеры воспаления
Так называют вещества, которые сигнализируют о воспалительном процессе. Главным и наиболее информативным показателем является С-реактивный белок, особенно высокочувствительный.
О чём сигнализирует вч-СРБ:
- системное воспаление (инфекции, аутоиммунные процессы);
- микровоспаление сосудистой стенки, связанное с атеросклерозом.
Даже если холестерин нормальный, высокий вч-СРБ говорит о повышенном риске инфаркта или инсульта.
Цитокины (например, IL-6) изучаются как дополнительные прогностические данные при ИМ и ХСН, но пока не вошли в рутинные алгоритмы первичной диагностики.
3. Маркеры перегрузки и ремоделирования сердца
Если орган перегружен и работает в условиях повышенного давления, его клетки выделяют натрийуретические пептиды (BNP и NT-proBNP).
Эти гормоны указывают на:
- ОСН и ХСН;
- растяжение стенок желудочков;
- возросшее давление крови внутри сердечных камер.
Высокий уровень говорит о повышенной нагрузке на орган. Чаще всего причина — недостаточность миокарда, реже — хроническая болезнь почек, лёгочная патология (гипертензия, ТЭЛА, тяжёлая пневмония), тахиаритмии, сепсис и другие тяжёлые системные состояния.
ST2 и галектин-3 — маркеры изменения структуры миокарда. Когда кардиальная мышца хронически перегружена, в ней развивается воспаление и, как следствие, происходит активация фибробластов. Это приводит к формированию и разрастанию рубцовой ткани. ST2 и галектин-3 отражают эти процессы.
- ST2 — белок, который выделяется при стрессе кардиомиоцитов и активации фиброза. Высокий ST2 говорит о том, что сердце испытывает хроническое напряжение и перестраивается в сторону фиброзирования. ST2 — один из самых сильных дополнительных прогностических параметров при ХСН.
- Галектин-3 — белок, который выделяется макрофагами. Он запускает воспалительную реакцию, активацию фибробластов, синтез коллагена, что приводит к фиброзу. Это происходит при хронических состояниях, поэтому галектин-3 используют для прогноза у больных ХСН.
Эти два показателя используют преимущественно в США и Европе для прогноза при сердечной недостаточности и после острого инфаркта. В рутинной практике их не применяют.

Когда и зачем назначают анализы на сердечные показатели
Сердечные маркеры назначают в ситуациях, когда нужно понять, повреждено ли сердце, есть ли воспаление, перегрузка и каков дальнейший прогноз.
Боли в груди или подозрение на ишемию
В этом случае назначают высокочувствительные тропонины (hs-cTnI или hs-cTnT) — с повторами по алгоритму 0/1 ч, 0/2 ч или 0/3 ч, поскольку важна динамика, а не разовое измерение.
Основная задача — отличить острый коронарный синдром от других причин боли (невралгия, тревога, эзофагит, плеврит, ТЭЛА, миозит, перикардит). Если тропонин не изменяется — инфаркт, скорее всего, исключён. Если показатель растёт — вероятно, ишемия или воспалительный процесс.
Иногда к этим маркерам добавляют:
- CK-MB — если возникают сомнения по тропонинам.
- D-димер — чтобы исключить ТЭЛА/расслоение аорты.
- Биохимия крови (креатинин, электролиты) — для решения о лечебной тактике.
- СРБ — для исключения перикардита или миокардита.
Одышка, слабость, отёки
Эти симптомы могут быть связаны с сердечной недостаточностью, лёгочными патологиями, анемией, ожирением и другими состояниями. Чтобы подтвердить перегрузку сердца, выполняют анализ на BNP или NT-proBNP — натрийуретические пептиды.
Часто — в сочетании с тропонином, чтобы проверить, нет ли скрытой ишемии. Если кардиальные полости перегружены, BNP/NT-proBNP повышаются, поэтому если BNP нормальный, для большинства пациентов ХСН почти исключена. Если уровень гормона высокий, больного отправляют на ЭхоКГ для уточнения причины.
Нарушения ритма
При аритмии врач задаётся вопросами, вызвала ли она повреждение сердца или, наоборот, возникла из-за перегрузки. Также важно понимать, не пропустили ли миокардит и нет ли ХСН на фоне фибрилляции предсердий. Чтобы на них ответить, больному назначают исследования на тропонин и BNP/NT-proBNP.
Тахиаритмии увеличивают нагрузку на орган, соответственно, может расти BNP. Ишемия может провоцировать нарушения ритма, при которых повышается тропонин. Без анализов сложно разобраться, что первично, а что является следствием.
После перенесённых заболеваний
Чтобы понимать, как идёт восстановление после инфаркта, есть ли участки необратимого поражения миокарда и насколько высока вероятность повторного события, назначают тропонин и натрийуретические пептиды. Первый должен постепенно уменьшаться, но может и достаточно долго оставаться повышенным, а вторые позволяют оценить риск ХСН.
После миокардита назначают тропонин — мониторинг остаточного повреждения, СРБ — маркер воспалительной активности, реже — BNP, если была сердечная недостаточность.
После декомпенсации ХСН выполняют анализ на BNP/NT-proBNP (сравнивают с уровнем при выписке), и на тропонин — небольшие, но стабильные повышения указывают на хроническое поражение.
Контроль хронически больных
У пациентов с ХСН, тяжёлой ИБС, после операций, при сложной кардиомиопатии регулярные анализы помогают обнаружить декомпенсацию до появления одышки и отёков, а также оценить эффективность терапии и уточнить прогноз.
Для этого назначают:
- BNP/NT-proBNP — ключевой показатель ХСН; он растёт раньше, чем появляются симптомы, и позволяет корректировать терапию, пока пациент ещё стабилен;
- тропонин — если есть риск ишемии или хронического повреждения;
- вч-СРБ — оценка риска атеросклероза, особенно если уровни липидов контролируются медикаментозно.
Оценка воспалительного процесса (вч-СРБ)
Вч-СРБ назначают для выявления:
- микрососудистого воспаления;
- остаточного риска инфаркта при нормальном холестерине;
- эффективности противовоспалительной терапии.
Исследование полезно для ишемических и постинфарктных пациентов, больных, получающих терапию статинами, а также имеющих хронические заболевания, усугубляющие факторы риска (диабет, почечная недостаточность, иммунные нарушения и т. д.).
| Маркер | Что показывает | Для чего нужен |
|---|---|---|
| Тропонин | повреждение сердца | инфаркт, миокардит, токсичность, перегрузка |
| BNP/NT-proBNP | перегрузка и давление | ОСН и ХСН, прогноз, динамика |
| вч-СРБ | воспаление сосудов | остаточный риск инфаркта |
| CK-MB | старый маркер повреждения | редко, если нет тропонина |
| ST2, галектин-3 | фиброз, ремоделирование | прогноз при ХСН |
Как врач интерпретирует сердечные маркеры
1. Контекст первичен, цифра вторична
Врач никогда не смотрит лабораторные показатели в отрыве от общей клинической картины. Любой признак — это только сигнал, а диагноз ставится с учётом всех факторов.
1) Симптоматика: боль, одышка, обмороки, слабость, температура, отёки, длительность проявлений и провоцирующие факторы (физическая активность, стресс и т. д.).
2) ЭКГ: есть ли ишемические изменения, нарушения ритма, признаки повышенной нагрузки.
3) ЭхоКГ: есть ли признаки растяжения камер, перегрузки правых отделов, снижения фракции выброса, клапанные дефекты.
4) Сопутствующие состояния:
- при ХБП повышается NT-proBNP и тропонин;
- анемия провоцирует тахикардию, и растёт BNP
- инфекция сопровождается увеличением СРБ, может подниматься тропонин;
- ожирение парадоксально «глушит» BNP, а с возрастом NT-proBNP становится выше.
2. Динамика важнее единичного значения
Это ключевой принцип. Например, для тропонина важно изменение уровня со временем. Если он растёт, процесс повреждения миокарда активен, что бывает при ишемии, миокардите, сепсисе или перегрузке. Если уменьшается, то повреждение было, но сейчас всё стабилизируется. Если держится, значит, маркер либо хронически повышен (ХСН или ХБП), либо анализ взяли слишком рано.
Это позволяет отличить острое состояние от хронического — что критично, потому что диагноз инфаркта опирается на изменения лабораторных показателей.
3. BNP / NT-proBNP — фокус на индивидуальные критерии
У каждого пациента есть свой рабочий уровень натрийуретических пептидов. Важно сравнивать его не с нормами, а с предыдущими значениями у конкретного человека. Кроме того, натрийуретические пептиды — маркеры перегруженности сердца, которая почти всегда имеет внешние проявления. Поэтому врач сопоставляет показатели с симптомами (одышка, ортопноэ, отёки), массой тела, результатами ЭхоКГ, терапией (диуретики, ИАПФ/сакубитрил/бета-блокаторы).
4. Пороговые значения могут различаться
По тропонину пороговые значения отличаются у разных производителей тестов, поэтому интерпретация всегда проводится в рамках конкретного метода и его референсов; также существуют гендерные и возрастные различия.
Для BNP/NT-proBNP пороги зависят от возраста (у пожилых — выше), функции почек, развития ХСН. В острых ситуациях NT-proBNP < 300 пг/мл фактически исключает ОСН. Значения выше требуют оценки с учётом клиники, ЭхоКГ и сопутствующих факторов (возраст, болезнь почек, мерцательная аритмия).
5. Мультимаркерный подход — основа диагностики
Реальная клиника учитывает несколько показателей, потому что сердечная патология —комплексный процесс. Он включает в себя повреждение (тропонин), перегрузку (BNP), воспаление (вч-СРБ) и фиброз (ST2, галектин-3).
В комбинации исследования дают более точный прогноз:
- тропонин + NP — риск смерти и декомпенсации;
- натрийуретические пептиды + галектин-3 / ST2 — развитие фиброза;
- натрийуретические пептиды + СРБ — нагрузка и воспаление;
- тропонин + СРБ — ишемия и воспаление.
Это особенно важно при ХСН и после инфаркта.
Нельзя делать выводы о патологии по одному анализу. Тропонин может быть чуть повышен при ХБП; BNP часто занижен у людей с ожирением, высокий — у пожилых без СН; СРБ растёт при любой инфекции; тропонин повышается при тахикардии или сепсисе.
Сердечные маркеры + инструментальная диагностика: почему важен комплексный подход
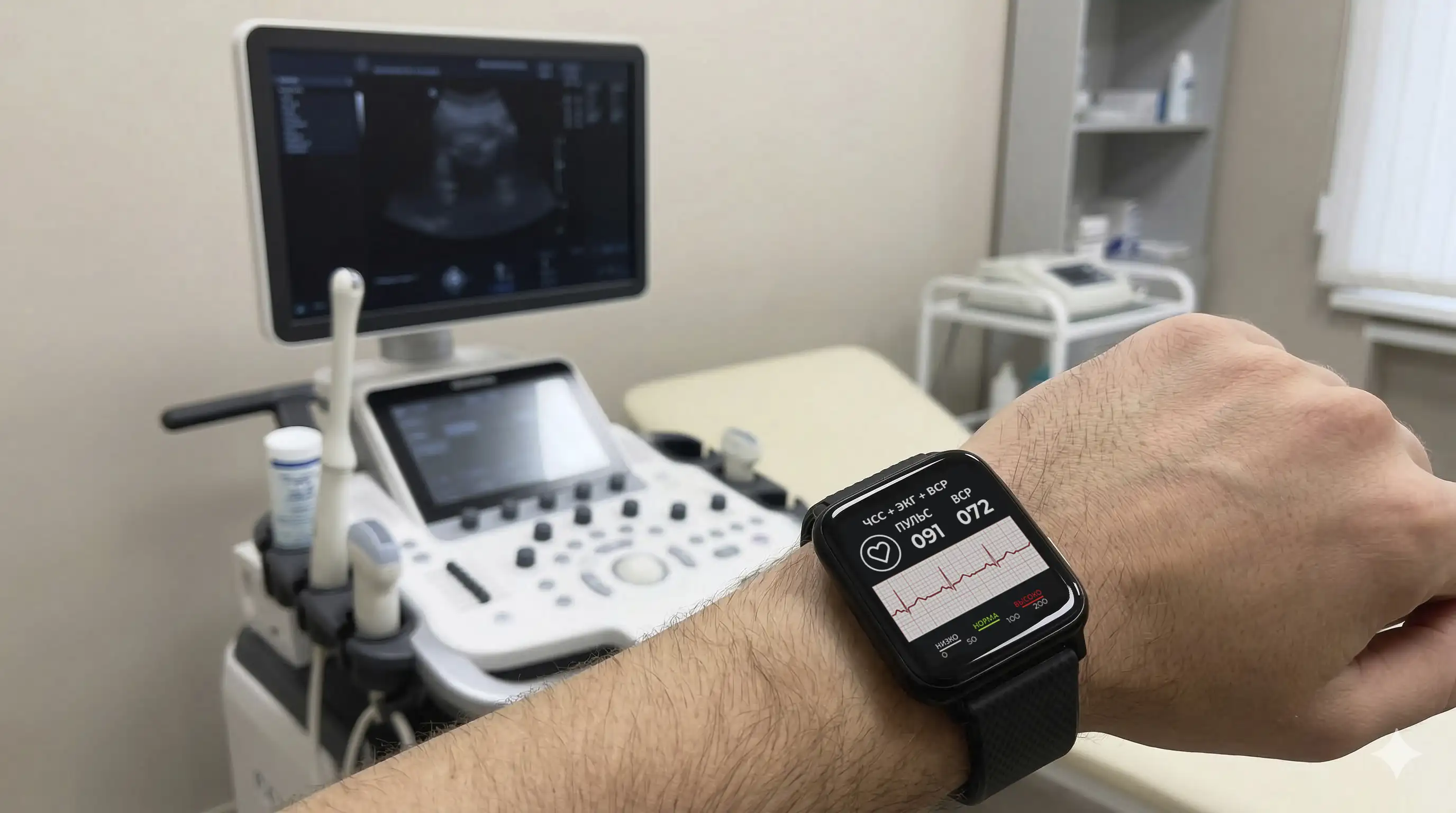
Лабораторные маркеры — это биохимические признаки, следы повреждения миокарда, воспаления или перегрузки сердца. Они ничего не говорят о том, как орган работает вживую — во время быстрой ходьбы, при подъёме по лестнице, во сне или при стрессе. А без этой информации невозможно уточнить диагноз. Поэтому врач сопоставляет их с клиническими данными: ритмом на ЭКГ, частотой пульса, уровнем артериального давления, суточной картиной симптомов и эпизодами аритмии. Эти параметры невозможно оценить за один визит — их нужно отслеживать ежедневно.
Раньше для мониторинга приходилось ложиться в больницу, где ежедневно измеряли кардиологические показатели. Или проходить исследования амбулаторно, например, по методу Холтера. Сегодня возможности шире — контроль здоровья и профилактика осложнений доступны самому пациенту.
Мобильные ЭКГ, умные часы и другие носимые устройства регистрируют данные о давлении, пульсе, насыщенности кислородом, вариабельности ритма и даже эпизоды нарушения проводимости. Результаты можно анализировать через специальное приложение — и делиться ими с лечащим врачом. В совокупности с биохимическими маркерами это даёт исчерпывающую картину состояния сердца и сосудов.
Устройства HEALTHBAND дают врачу и пациенту возможность работать с реальной динамикой, а не эпизодическими данными — именно такой подход лежит в основе современной персонализированной кардиологии.
| Вопрос | Исследования | Маркеры | Результат |
|---|---|---|---|
| Есть ли повреждение миокарда | ЭКГ (ишемическая болезнь сердца), ЭхоКГ (локальные нарушения сократимости) | Тропонин показывает факт и развитие повреждения | Подтверждение или исключение инфаркта, дифференциация ишемии и миокардита |
| Нагрузка на сердце, декомпенсация ХСН | ЭхоКГ (ФВ, размеры камер), ЧСС, АД, сатурация | BNP/NT-proBNP отражают давление и растяжение стенок | Раннее выявление декомпенсации, оценка эффективности терапии |
| Состояние сосудистой стенки и воспаление | ЭКГ (косвенно), УЗИ сосудов, клиника | вч-СРБ оценивает микровоспаление, связанное с риском ИМ/инсульта | Оценка остаточного риска при нормальной липидограмме, уточнение прогноза |
| Фиброз и ремоделирование | ЭхоКГ, МРТ (фиброз) | ST2, галектин-3 отражают активность фиброза | Точный прогноз ХСН и ремоделирования, стратификация риска |
| Причина одышки или слабости | ЭхоКГ, ЭКГ, показатели дыхания, сатурация | BNP/NT-proBNP, тропонин помогают разделить кардиальную и некардиальную причины | Быстрая дифференциация: ХСН, ИБС, ТЭЛА, лёгочные заболевания |
| Риск событий в ближайшие месяцы | Тредмил-тест и велоэргометрия, ЭхоКГ, МРТ сердца | Комбинация тропонина, BNP/NT-proBNP, вч-СРБ | Персонализированный прогноз, выбор интенсивности терапии и наблюдения |
Выводы
Сердечные маркеры обладают важными диагностическими возможностями, но их повышение не всегда означает заболевание сердца. Тропонины могут расти при тяжёлых системных состояниях — сепсисе, шоке, анемии, хронической болезни почек, выраженной лёгочной гипертензии или тахиаритмиях, когда нагрузка на миокард увеличивается, но прямого ишемического поражения нет. Натрийуретические пептиды чувствительны к перегрузке, но их уровень сильно зависит от функции почек, возраста и заболеваний лёгких. Воспалительные маркеры отражают патологический процесс, но не позволяют отличить кардиальную причину от некардиальной.
Интерпретация возможна только с учётом клинической картины, ЭКГ, ЭхоКГ, визуализации и сопутствующих заболеваний. Неверная трактовка одиночного результата, особенно пограничного, может вести к гипердиагностике инфаркта или ХСН. Поэтому современные рекомендации подчёркивают, что маркеры должны использоваться комплексно. Только интеграция симптомов, данных физикального обследования, лабораторной и инструментальной диагностики позволяет объективно оценить состояние сердца.
Частые вопросы (FAQ) по сердечным маркерам
Можно ли по маркерам поставить диагноз инфаркта?
Нет, только по цифрам — нельзя. Диагноз ставят по совокупности данных: характер боли/симптомов, изменения на ЭКГ, повышение и динамика высокочувствительного тропонина и результаты визуализации (ЭхоКГ, КТ/МРТ, коронарография). Тропонин —признак поражения кардиомиоцитов, но он может повышаться и при других состояниях (миокардит, ТЭЛА, сепсис, ХСН, ХБП).
Как быстро изменяются сердечные маркеры?
Скорость зависит от показателя и ситуации:
- тропонин начинает расти через 1–3 часа от начала острого повреждения миокарда, достигает пика к 12–24 часам и постепенно снижается в течение нескольких дней.
- CK-MB растёт чуть позже тропонина и быстрее возвращается к норме (обычно в течение 2–3 суток).
- BNP/NT-proBNP меняются медленнее: их уровень отражает нагрузку на сердце и обычно реагирует в течение часов–дней на декомпенсацию и последующую терапию.
- вч-СРБ — маркер воспаления, существенные изменения чаще видны в диапазоне суток, а не часов.
Поэтому в клинике важны повторные измерения по алгоритмам 0/1–0/3 часа (для тропонина) и динамика в течение нескольких дней (для НП и СРБ).
Почему маркеры повышаются даже у здоровых людей?
Во-первых, современные тесты очень чувствительны. Высокочувствительный тропонин и вч-СРБ могут определяться в низких концентрациях даже у людей без явной патологии. Во-вторых, уровни зависят от возраста, массы тела, вредных привычек и функции почек. Например:
- у пожилых людей и при ХБП выше исходный NT-proBNP;
- ожирение может, наоборот, снижать BNP;
- вч-СРБ повышается при лёгких инфекциях, курении, субклиническом воспалении.
Заменяют ли сердечные маркеры ЭКГ?
Маркеры и ЭКГ дополняют, а не заменяют друг друга.
- ЭКГ показывает электрическую активность органа здесь и сейчас: ишемию, острый инфаркт, нарушения ритма, проводимости, признаки перегрузки.
- Маркеры отражают повреждение, воспаление или перегрузку миокарда и позволяют оценить давность и выраженность процесса.
Возможна ситуация, когда кардиограмма почти нормальная, а тропонин уже растёт, и наоборот — выраженные изменения на ЭКГ при ещё нормальных показателях.
Когда анализ наиболее информативен?
При подозрении на инфаркт первый тропонин берут при поступлении и повторяют через 1–3 часа по стандартным алгоритмам (0/1 ч, 0/2 ч, 0/3 ч). Сам по себе ранний отрицательный анализ, если не делали повторов, не исключает инфаркта.
Для оценки ХСН и перегрузки сердца BNP/NT-proBNP наиболее полезны при появлении/усилении симптомов (одышка, отёки, снижение толерантности к нагрузке) и в динамике на фоне терапии, с привязкой к ЭхоКГ.
вч-СРБ имеет смысл смотреть при стабильном состоянии, вне острой инфекции, чтобы оценить именно сердечно-сосудистый риск, а не банальную простуду.
Для контроля хронических больных (ХСН, пост-ИМ, сложные кардиомиопатии) маркеры информативны именно в повторных измерениях.
Список литературы
- Byrne RA, Rossello X, Coughlan JJ, Barbato E, Berry C, Chieffo A, et al. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023;44(38):3720–3826.
- Gulati M, Levy PD, Mukherjee D, Amsterdam E, Bhatt DL, Birtcher KK, et al. 2021 AHA/ACC/ASE/CHEST/SAEM/SCCT/SCMR Guideline for the evaluation and diagnosis of chest pain. Circulation. 2021;144(22):e368–e454.
- Chapman AR, Adamson PD, Shah ASV, Anand A, Strachan FE, Ferry AV, et al. High-sensitivity cardiac troponin and the universal definition of myocardial infarction. Circulation. 2020;141(3):161–171.
- Sandoval Y, Apple FS, Mahler SA, Body R, Collinson PO, Jaffe AS, et al. High-sensitivity cardiac troponin and the 2021 AHA/ACC/ASE/CHEST/SAEM/SCCT/SCMR guidelines for the evaluation and diagnosis of acute chest pain. Circulation. 2022;146(7):569–581.
- McDonagh TA, Metra M, Adamo M, Gardner RS, Baumbach A, Böhm M, et al. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J. 2021;42(36):3599–3726.
- McDonagh TA, Metra M, Adamo M, Gardner RS, Baumbach A, Böhm M, et al. 2023 Focused Update of the 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J. 2023;44(37):3627–3639.
- Merino-Merino A, Gonzalez-Bernal J, Fernandez-Zoppino D, Saez-Maleta R, Perez-Rivera JA. The role of galectin-3 and ST2 in cardiology: a short review. Biomolecules. 2021;11(8):1167.
- Bielecka-Dabrowa A, von Haehling S, Aronow WS, Ahmed MI, Rysz J, Banach M. Role of C-reactive protein in patient risk stratification and treatment. Eur Cardiol. 2021;16:e15.
- Минздрав России. Хроническая сердечная недостаточность. Клинические рекомендации. Москва; 2020.
- Минздрав России. Острый коронарный синдром без подъёма сегмента ST. Клинические рекомендации. Москва; 2020.