 Здравствуйте, уважаемые читатели. Я Вера Чубейко практикующий врач функциональной диагностики. Сегодня расскажу вам о причинах и симптомах инфаркта миокарда. Эта информация поможет понять, как предупредить развитие этого заболевания и как своевременно его обнаружить. Чем раньше начато лечение инфаркта, тем лучше его результаты.
Здравствуйте, уважаемые читатели. Я Вера Чубейко практикующий врач функциональной диагностики. Сегодня расскажу вам о причинах и симптомах инфаркта миокарда. Эта информация поможет понять, как предупредить развитие этого заболевания и как своевременно его обнаружить. Чем раньше начато лечение инфаркта, тем лучше его результаты.
Стенка сердца человека образована тремя слоями. Миокард - центральный и самый важный слой , состоящий из поперечно полосатой сердечной мышечной ткани, волокна которой образованы кардиомиоцитами. Основной функцией миокарда является создание давления для перекачивания крови через сосуды к органам и тканям, которые нуждаются в кислороде и питательных веществах. Давление в кровеносной системе создаётся благодаря сокращению миокарда.
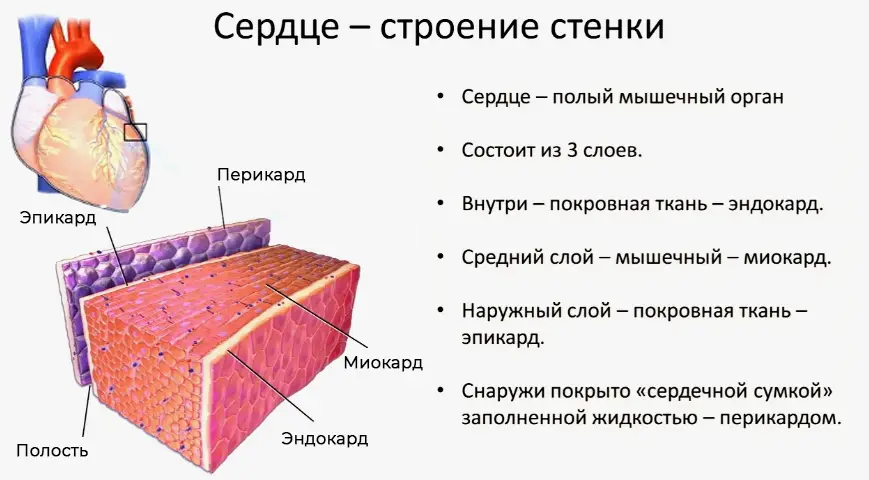
Инфаркт миокарда – заболевание сердца, которое связано с прекращением поступления крови к части сердечной мышцы. У многих больных он протекает скрытно, у некоторых людей, напротив, вызывает выраженные нарушения кровообращения. Большинство случаев патологии развивается на фоне ишемической болезни сердца (ИБС), основа которой - атеросклероз коронарных («сердечных») артерий.
Отложение холестерина и других веществ на стенке сосуда приводит к образованию уплотнения – бляшки. Она постепенно растёт и перекрывает просвет артерии, затрудняя кровоток по ней. Пока пациент находится в спокойном состоянии, его сердцу хватает крови и кислорода, и он чувствует себя хорошо. Стоит больному ускорить шаг или подняться по лестнице, у него возникает дефицит кровоснабжения миокарда. Это вызывает приступ боли в грудной клетке – стенокардию. Постепенно человек всё хуже справляется с нагрузкой. Если артерия полностью блокируется, возникает инфаркт миокарда.
Лишение клеток сердечной мышцы кислорода приводит к их гибели. Некроз миокарда часто проявляется сильной болью, давлением, жжением за грудиной. Нередко резко падает артериальное давление, появляется внезапная резкая одышка, холодный пот, сердцебиение. При подобных симптомах необходимо вызвать «Скорую помощь». Подтвердить диагноз можно с помощью некоторых лабораторных тестов и данных ЭКГ.
Инфаркт миокарда является одной из форм ишемической болезни сердца (ИБС) и имеет с ней одинаковые предпосылки. Каждому человеку интересно, что он может сделать, чтобы снизить свой индивидуальный риск этого заболевания. По данным крупного исследования INTERHEART патология чаще развивается на фоне таких факторов риска:
Из всех этих факторов сильнее всего влияют на развитие инфаркта миокарда курение и нарушения липидного состава крови. Для женщин более, чем для мужчин, опасно наличие диабета и гипертонии, а кардионагрузка более эффективна в целях профилактики инфаркта.
Все перечисленные выше условия относятся к модифицируемым. В силах каждого человека повлиять на них и тем самым защитить себя от болезни сердца. Есть и немодифицируемые факторы – мужской пол, пожилой возраст, наследственная предрасположенность. У мужчин первый эпизод заболевания возникает в среднем в 65 лет, у женщин – в 72 года. Общая распространённость патологии среди взрослых людей составляет 3%.
Непосредственная причина омертвения части сердечной мышцы – внезапное прекращение кровотока по ней в результате окклюзии (закупорки). После остановки кровообращения некроз клеток происходит через 20 – 40 минут. Окклюзия вызвана тромбом, который формируется при разрыве атеросклеротической бляшки на стенке артерии.
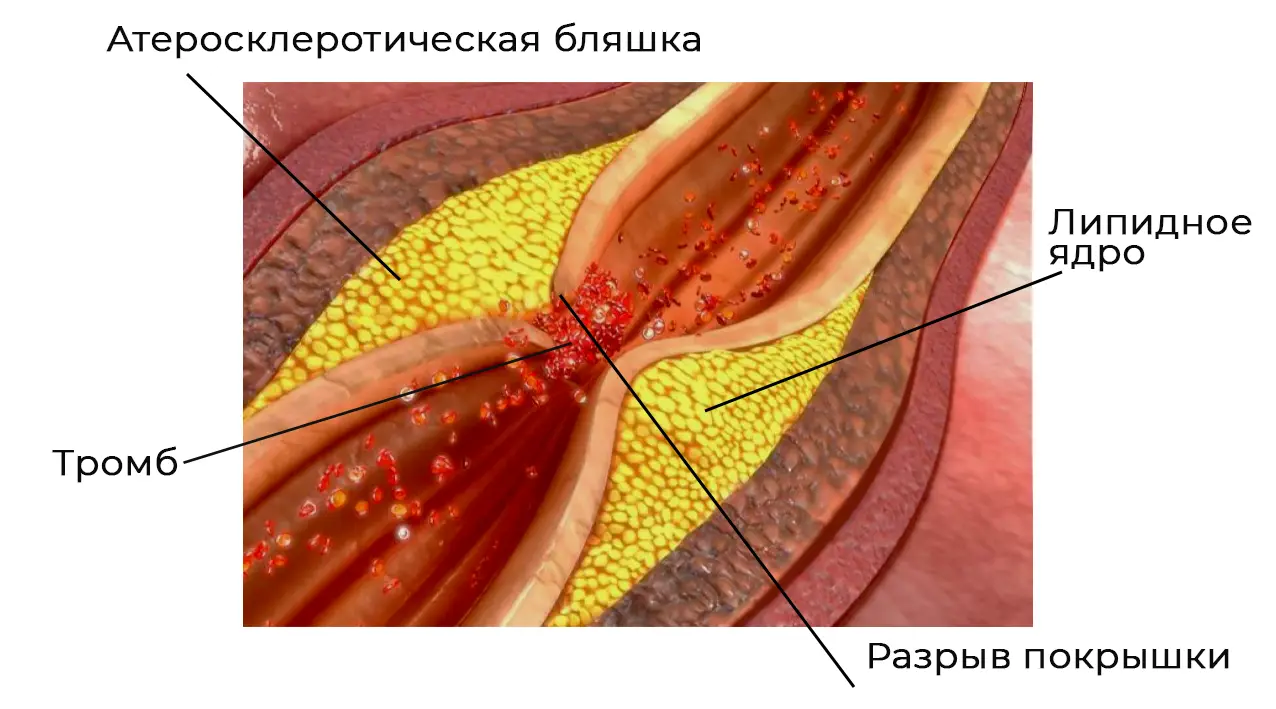
Дефицит кровоснабжения приводит к энергетическому дефициту в клетках сердца. Метаболизм в условиях кислородного голодания проходит с образованием токсичных веществ, которые разрушают клеточные мембраны. В результате сердечные волокна расслабляются и теряют способность к сокращению. Образуется очаг некроза, или омертвения части мышцы сердца.
Некротические изменения вначале развиваются под внутренней оболочкой сердца (эндокардом) и могут распространиться на всю его толщину до внешней оболочки (эпикарда). В последнем случае инфаркт называется трансмуральным. Нарушается сократимость сердечной мышцы, возникают очаги патологических электрических импульсов.
Миокард плохо регенерирует, поэтому участки погибших клеток не восстанавливаются, а замещаются рубцовой тканью. Постинфарктный кардиосклероз становится причиной изменения формы сердца, расширения его камер, увеличения неповреждённых участков миокарда, нарушения расслабления и сократимости сердечной мышцы.
Помимо первичной формы, вызванной закупоркой коронарной артерии, инфаркт может быть вторичным или вызванным медицинскими манипуляциями. Он может возникать:
Нарушение равновесия между потребностью клеток сердца в кислороде и его поступлением с кровью вызывает вначале ишемию миокарда, а при продолжении дефицита кровотока – к инфаркту.
Возможные симптомы и признаки инфаркта миокарда:

Заболевание может протекать нетипично, поэтому медицинские работники и сами пациенты должны настороженно относиться к любым внезапно возникшим серьёзным жалобам на здоровье. Для уточнения диагноза необходимо как минимум сделать ЭКГ и сдать кровь для определения уровня особых веществ в крови – сердечных маркеров, но об этом чуть позже.
Инфаркт миокарда – непрерывно протекающее заболевание. Однако в своём развитии он проходит несколько фаз, каждая из которых сопровождается характерными изменениями сердечной мышцы и ЭКГ. Поэтому условно течение инфаркта делят на стадии:
• Стадия ишемии начинается с момента прекращения кровотока по артерии сердца и продолжается до 2 часов. В это время возникают типичные симптомы инфаркта и изменения на ЭКГ. Если в это время больной обратится за медицинской помощью, тяжёлых последствий заболевания можно избежать.
• Стадия некроза продолжается около 10 дней. В это время интенсивность болей постепенно снижается. Нередко повышается температура тела, возникает слабость, потливость, склонность к снижению артериального давления, развитию аритмий.
• В подострую стадию, которая длится в течение месяца после инфаркта, боль обычно не беспокоит. Могут появиться признаки низкой сократимости сердца – одышка, склонность к отёкам.
• Рубцовая стадия сопровождается замещением погибших клеток миокарда соединительной тканью. Эта стадия будет сохраняться в течение всей последующей жизни. Если очаг повреждения был небольшим, то со временем последствия инфаркта станут почти незаметными, человек сможет вернуться к обычной жизни. Поэтому так важно вовремя, в течение первых двух часов, оказать заболевшему квалифицированную медицинскую помощь.
Выбор метода экстренной помощи больному с инфарктом миокарда зависит от того, сколько времени прошло с момента регистрации ЭКГ и постановки диагноза. 120 минут – та граница, которая даёт возможность кардиологу принять решение о дальнейшем лечении. Если известно, что за это время больной может быть доставлен в стационар и прооперирован, предпочтение отдают чрескожному коронарному вмешательству. Если же это невозможно, в ближайшие минуты после выявления изменений на ЭКГ необходимо провести процедуру фибринолиза. После неё также возможна операция по восстановлению проходимости коронарных артерий.
Коронарная балонная ангиопластика - малоинвазивная процедура, которая не является операцией в традиционном понимании. Она проводится под местной анестезией. Через одну из периферических артерий хирург вводит длинный проводник, который под рентгенологическим контролем постепенно продвигается в затромбированный коронарный сосуд. На конце проводника располагается надувной миниатюрный баллон. Его надувают в месте тромбоза и тем самым расширяют просвет сосуда.
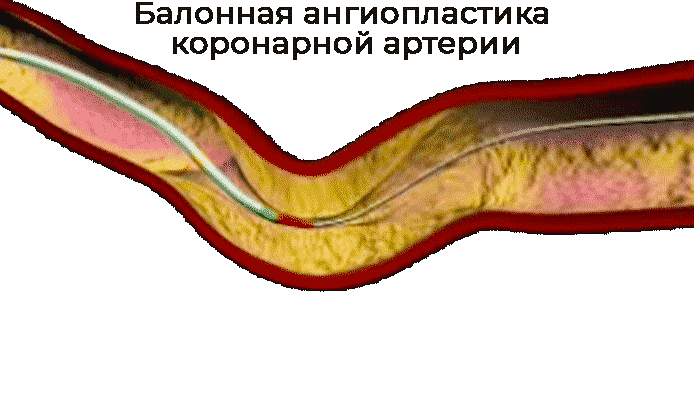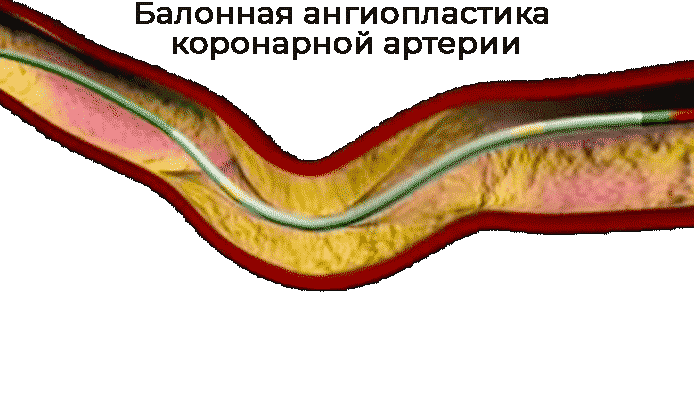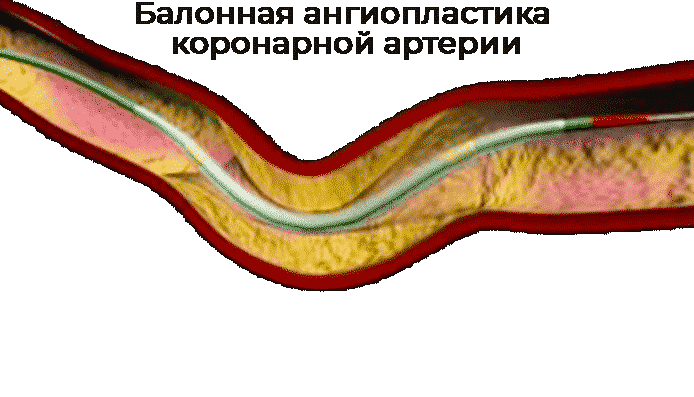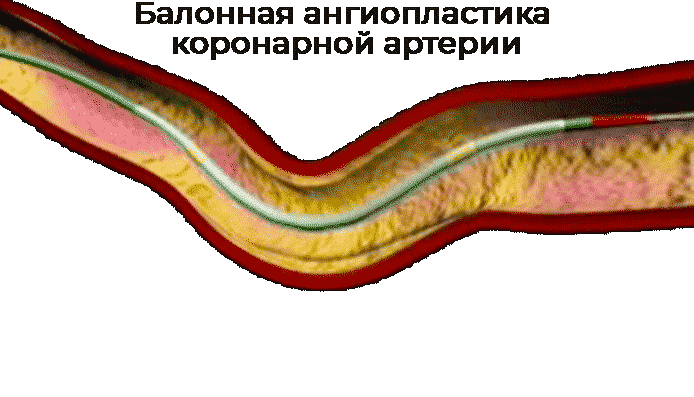
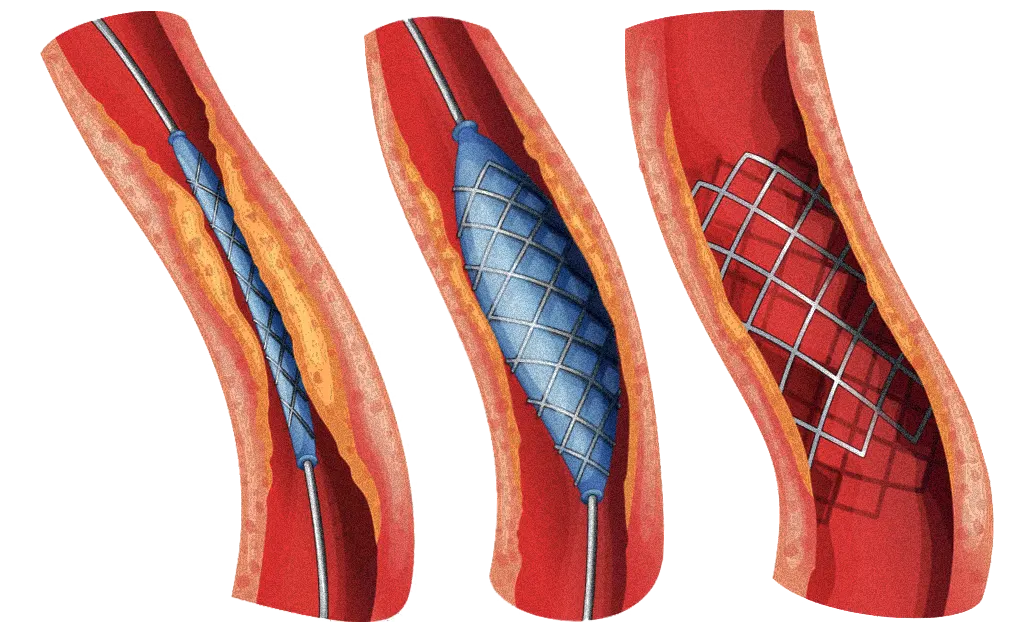
Часто в клинической практике и в зависимости от показаний ангиопластику проводят со стентированием. На баллон надевают специальную металлическую сеточку трубчатой формы - стент. Он фиксируется на стенке артерии, что помогает восстановить кровоток и снизить повреждение клеток при инфаркте миокарда.
Если выполнить стентирование артерии в ближайшее время невозможно, проводится процедура фибринолиза. Это медленное введение внутривенно особых ферментов, расщепляющих тромб и восстанавливающих нормальный кровоток по сердечной артерии.
В ближайшее время после диагностики, до выполнения любых вмешательств, пациенту вводят обезболивающие, препараты для расширения сосудов и замедления сердцебиения, средства для предупреждения тромбообразования.
На длительный срок после инфаркта назначаются препараты для снижения уровня холестерина в крови, для лечения сердечной недостаточности и гипертонии, для профилактики образования тромбов в коронарных артериях.
Человеку, перенёсшему инфаркт, следует вести рациональный образ жизни:
Симптомы инфаркта не всегда типичны. Заболевание может напоминать астму, нарушение мозгового кровообращения, обострение язвенной болезни желудка и другие патологические состояния. Поэтому очень важно вовремя провести дополнительные исследования. Чем раньше будет выявлена ишемия, повреждение миокарда или его некроз, тем лучше будут результаты лечения, тем скорее человек сможет вернуться к обычной жизни.
При внезапном ухудшении самочувствия, возникшем на фоне полного благополучия, нужно обратиться за медицинской помощью и сделать ЭКГ. Это основной метод предварительной диагностики острого инфаркта сердечной мышцы.
ЭКГ в 12 отведениях необходимо сделать как можно раньше после появления симптомов болезни. Уже в первый час возникают характерные изменения, которые сложно спутать с другой патологией. В дальнейшем на кардиограмме будут отражаться постоянные изменения в сердце – динамика. Она даёт основания с уверенностью подтвердить диагноз инфаркта.
Также с помощью ЭКГ можно увидеть эффект от проведённого фибринолиза или коронарного вмешательства. Если кровоток удалось вовремя восстановить, на ЭКГ отразятся позитивные изменения в мышце сердца.
Развитие инфаркта миокарда сопровождается появлением таких изменений на ЭКГ:
Также на кардиограмме встречаются нарушения ритма, внезапно появившаяся блокада левой ножки пучка Гиса, атриовентрикулярная блокада и другие.
Смещение сегмента ST от изолинии на ЭКГ возникает и при других заболеваниях и состояниях, которые необходимо тщательно дифференцировать:
На ЭКГ находят своё отражение стадии инфаркта миокарда. В первые часы, когда возникает повреждение сердечной мышцы, отмечается смещение сегмента ST выше или ниже изолинии. Следующий за повреждением некроз клеток проявляется образованием глубокого зубца Q. Вокруг омертвевшей области миокард плохо кровоснабжается, поэтому появляются признаки ишемии – отрицательный зубец Т. Постепенно по мере восстановления сегмент ST возвращается в нормальное положение на изолинии, глубина отрицательных зубцов Т снижается. Омертвевшие ткани замещаются рубцовыми. Рубец не может сокращаться и на ЭКГ виден как глубокий зубец Q или QS.
Внутри мышечных клеток сердца, обеспечивающих его сократимость, присутствуют определённые белки и ферменты. При повреждении клеточных мембран, некрозе кардиомиоцитов внутриклеточное содержимое попадает в кровь. Характерными для миокарда являются сердечные тропонины I и Т. Их можно обнаружить в крови уже через 3 часа после начала сердечного приступа. Прогрессирование болезни сопровождается нарастанием уровня тропонинов в крови.
Предположить инфаркт миокарда можно и при увеличении уровня в крови МВ-фракции креатинфосфокиназы. Это фермент, который содержится преимущественно в клетках сердечной мышцы и высвобождается при их гибели.
При разрушении клеток сердечной мышцы меняется способность сердца сокращаться. Возникает гипокинезия (сниженная сократимость) или акинезия (неподвижность) части миокарда. Эти изменения можно обнаружить, если выполнить пациенту исследования:
Такие исследования проводятся в кардиологических стационарах. Определение тропонинов, визуализирующие методы требуют специального оборудования и специалистов, способных их провести.
Помочь в ранней диагностике инфаркта миокарда могут индивидуальные носимые устройства. По данным проведённого в 2022 году исследования точность выявления инфаркта миокарда по их показателям достигла 88% . Такие устройства полезны и для предупреждения сердечного приступа.

Так, с помощью умных часов и браслетов можно отследить необычное учащение пульса, появление нарушений ритма, которые могут указывать на неблагополучие. Многие модели часов и браслетов могут снимать ЭКГ с одного стандартного отведения и с помощью специального приложения анализировать и расшифровывать результаты исследования. Массив данных полученных измерений можно показать лечащему врачу и он сможет провести анализ записей в динамике и назначить обследование на медицинском оборудовании для подтверждения или опровержения подозрений.
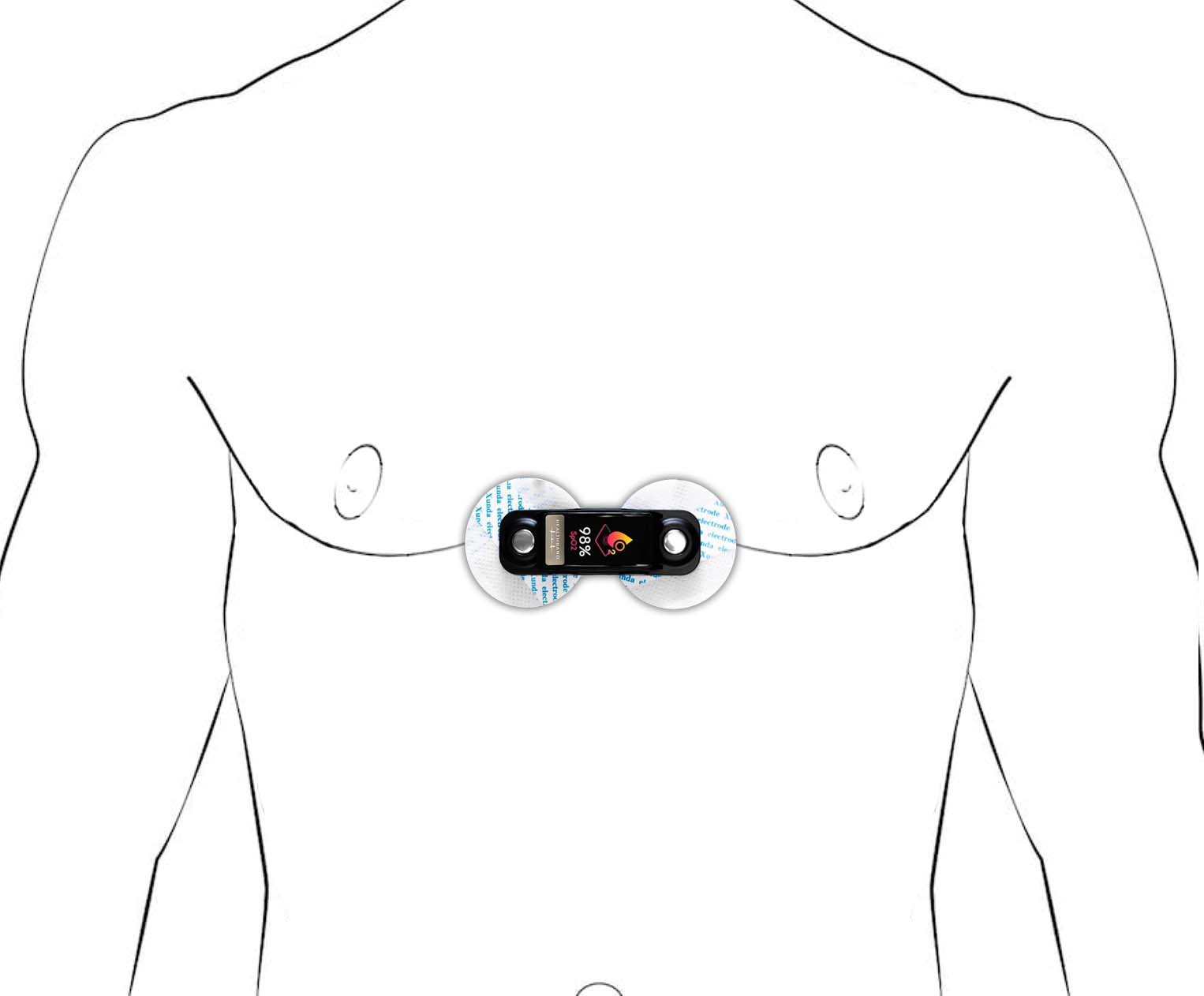
Существуют модели браслетов здоровья, которые могут трансформироваться в миниатюрный Холтер монитор. Данные устройства позволяют снимать показания сердечной деятельности в автоматическом режиме 24/7 и с большей вероятностью выявить аномалию.
Такие устройства помогут определить, вызвана ли боль в сердце инфарктом или другими причинами. При любых подозрениях на возможность болезни сердца необходимо обратиться за медицинской помощью.
Сильнейшие модели часов и браслетов способных снимать ЭКГ можно посмотреть здесь.
Автор статьи: врач функциональной диагностики
Чубейко Вера Олеговна
Предлагаем к просмотру видео от кардиолога Марата Валеева на тему: "Инфаркт миокарда"





 8 (495) 151 - 88 - 88
8 (495) 151 - 88 - 88
 8 (777) 084-63-00
8 (777) 084-63-00

Вы можете заказать устройство в Рассрочку на 6 месяцев, выплачивая сумму равными долями банку. При этом отсутствует какая-либо переплата - для этого Вам достаточно своевременно вносить ежемесячный платеж. Для оформления рассрочки платежа оформите заказ, указав в способе оплаты Рассрочку
Вы всегда можете оплатить товар после получения вне зависимости от способа доставки: при доставке курьером, при заборе с пункта выдачи или при самовывозе из шоурума в Москве. Оплатить Вы всегда можете, как наличными, так и банковской картой
На продукцию распространяется гарантия от от 6 до 12 месяцев (указано в описании каждого товара). В течение гарантийного срока мы исправим любую техническую неисправность, которая возникла самопроизвольно. В этом случае транспортировку на диагностику и отправку обратно к Вам мы проведём за свой счёт, для Вас это всё абсолютно бесплатно, вне зависимости от того, в каком городе России находится устройство.

