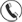Ишемическая болезнь сердца (ИБС) может протекать так тихо и незаметно, что иногда первым её проявлением становится инфаркт. Человек спокойно себе жил, списывал периодические недомогания на погоду и усталость, а потом — острое сердечно-сосудистое событие и долгое лечение. Хорошо, если успешное. Однако лучше — знать о возможной проблеме заранее и не допустить её развития.
Поэтому я написал для вас статью, где подробно рассказываю, что из себя представляет ИБС и как её распознать на ранних этапах. Всё об ишемической болезни сердца, её диагностике и терапии вы найдёте в этом материале.
Ишемическая болезнь сердца — что это такое
ИБС — это нарушение кровоснабжения миокарда из-за снижения коронарного кровотока.
Миокардом называется мышечная ткань, благодаря которой наше сердце сокращается. Наполнение сердечных камер, выброс крови в артерии и аорту — за всё отвечает эта важная мышца.
Питает её кровь — но не та, которая проходит через камеры сердца, а та, что поступает к стенкам по специальным артериям. Они называются коронарными, потому что оплетают орган наподобие венца: слово corona в переводе с латинского так и означает — «корона».
Когда кровоток снижается, как это бывает при ишемии, мышца недополучает питание и кислород и слабеет. Насосная функция ухудшается — и вот уже другие ткани и органы испытывают недостаток кровоснабжения, а значит, нехватку жизненно важных веществ, которые поступают к ним с кровью. Развивается сердечная недостаточность — о ней на нашем сайте есть отдельная статья.
Причина ухудшения кровоснабжения сердца — уменьшение просвета артерий, питающих миокард, из-за атеросклеротических отложений либо вследствие сужения стенок. Последнее возникает, когда сосуды теряют эластичность и становятся жёсткими, что тоже во многом связано с атеросклерозом.
Поэтому ИБС, или хронический коронарный синдром, — это системная проблема. Ишемия не возникает на ровном месте. Ей предшествуют метаболические нарушения, нездоровый образ жизни (курение, гиподинамия, неправильное питание и т. д.) и хронические заболевания, включая гипертонию. То есть существуют факторы риска, которые воздействуют на организм годами — если уделять им должное внимание, ИБС можно избежать.
А вместе с ней и инфаркта, как потенциального осложнения.
Хронический коронарный синдром (ХКС) — современный термин, соответствующий английскому chronic coronary syndromes. В русскоязычной литературе он употребляется наряду с термином «ишемическая болезнь сердца», который для врачей и пациентов остаётся более привычным.
Как и почему развивается ИБС
Атеросклероз коронарных артерий
Главная причина хронической ишемии миокарда — атеросклероз питающих его артерий.
Когда в сосудистой стенке накапливаются атерогенные липиды, развивается микровоспаление и разрастается соединительная ткань, возникает атеросклеротическая бляшка. Она сужает просвет и ограничивает приток крови к кардиальной мышце. Если бляшка становится нестабильной, её фиброзная оболочка может повредиться, и тогда на поверхности образуется тромб. Кровоток ухудшается или перекрывается полностью, и риск инфаркта возрастает.
Артериальная гипертензия
Повышенное давление воздействует на артериальную стенку — со временем она становится более жёсткой и менее эластичной. Кроме того, оно способствует эндотелиальной дисфункции.
Эндотелий выстилает внутреннюю поверхность сосудов и полостей сердца. Это не просто слой, а полноценный орган — он выделяет вещества, которые регулируют тромбообразование и расширение сосудов и обеспечивают миграцию иммунных клеток из крови в ткани. Если функции эндотелия нарушаются, сосуды повреждаются легче и быстрее. На этом фоне развивается атеросклероз.
Сердце при гипертонии тоже страдает, ведь ему приходится работать с усилием — против увеличенного сосудистого сопротивления. Соответственно, миокарду требуется больше питания и кислорода — но где их взять при ограниченных ресурсах? Если потребность в кислороде растёт, а коронарный кровоток уже нарушен, риск ишемии повышается. Возникает замкнутый круг.
Нарушения липидного и углеводного обмена
Дислипидемия, диабет, инсулинорезистентность, ожирение и метаболический синдром участвуют в повреждении сосудов и патогенезе атеросклероза. Эти состояния связаны с хроническим воспалением, окислительным стрессом и эндотелиальной дисфункцией. У диабетиков риск сердечно-сосудистых заболеваний особенно высок, а сочетание диабета II типа с гипертензией и нарушением липидного обмена делает его ещё выше.
Окислительный стресс — это состояние, при котором в тканях образуется так много реактивных форм кислорода, что антиоксидантная защита не успевает нейтрализовать их. В результате начинают повреждаться липиды клеточных мембран, белки, ДНК и сигнальные системы, регулирующие физиологию.
Вредные привычки
Курение — один из самых значимых факторов ишемии. Многие недооценивают эту вредную привычку, а зря. Табачный дым повреждает эндотелий, усиливает окислительный стресс и поддерживает хроническое воспаление сосуда. На этом фоне нарушается регуляция сосудистого тонуса, липиды легче проникают в стенку артерии и окисляются, а клетки активнее включаются в формирование бляшки. Одновременно повышается склонность крови к тромбообразованию. В результате атеросклероз прогрессирует быстрее, и вероятность сосудистой катастрофы возрастает.
Низкая физическая активность
Недостаток движения ухудшает работу кровеносной системы. При малоподвижном образе жизни снижается тренированность, нарушается сосудистая регуляция, сложнее контролируются масса тела, давление, уровень глюкозы и липидный обмен.
Хронический стресс
Стресс работает опосредованно, но мощно. Он активирует симпатику и таким образом самым влияет на АД, ЧСС, сон и уровень физической активности. Ещё он может усиливать зависимости, например, тягу к табакокурению, перееданию и употреблению алкоголя.
Наследственная предрасположенность
Семейный анамнез повышает вероятность ИБС, особенно если у родственников были ранние инфаркты либо инсульты. Конечно, сама по себе наследственность не означает, что болезнь неизбежна, но является важным сигналом, который нельзя игнорировать. Рекомендуется мониторить давление, липидный профиль и уровень глюкозы даже при отсутствии жалоб. Это позволит вовремя обнаружить проблему.

Основные формы ишемической болезни сердца
ИБС имеет несколько форм, острых и хронических, при которых миокард страдает от недостатка кровоснабжения. Одни протекают относительно стабильно и развиваются годами, другие относятся к острым состояниям и требуют немедленной помощи.
Стенокардия
Стенокардия — самое частое проявление ИБС. Она возникает, когда сердцу не хватает кислорода, но это состояние проходит быстро, без гибели тканей. Обычно стенокардия ощущается как давление, сжатие, тяжесть, жжение или дискомфорт за грудиной. Неприятные ощущения могут распространяться: например, в плечо, шею, руку, спину и даже нижнюю челюсть. Некоторые вместо боли испытывают нехватку воздуха или внезапную слабость.
Стабильная стенокардия
Эта форма развивается по предсказуемому сценарию. Симптомы появляются, когда сердцу нужно больше кислорода: при быстрой ходьбе, подъёме по лестнице, интенсивной уборке, сильном волнении, выходе на холод, иногда после плотного обеда. Когда нагрузка прекращается, потребность в O2 снижается, и симптомы уменьшаются. Главный признак стабильной стенокардии — повторяемость: приступы возникают в одних и тех же ситуациях.
Нестабильная стенокардия
Нестабильная стенокардия относится к острым коронарным синдромам и может быть предвестником инфаркта. Для неё характерна непредсказуемость: симптомы могут появиться в покое и оказаться более длительными, интенсивными и/или частыми, чем обычно. При этом ишемия уже есть, но признаков некроза тканей миокарда по биомаркерам не наблюдается. Тем не менее, это неотложное состояние, которое требует госпитализации, потому что риск инфаркта очень высокий, особенно в ближайшие дни и часы.
Инфаркт миокарда
Инфаркт миокарда представляет собой гибель участка сердечной мышцы из-за резкого и критического снижения притока крови по коронарной артерии. Чаще всего это происходит после разрыва или эрозии атеросклеротической бляшки, на поверхности которой формируется тромб. Кардиомиоциты (клетки сердечной мышцы) начинают отмирать, развивается некроз. Объём поражения может быть разным — от небольшого очага до обширного инфаркта.
Обычно проявляется сильной, длительной, давящей или жгучей болью за грудиной, не проходящей в покое, и может сопровождаться холодной испариной, выраженной слабостью, страхом, одышкой, тошнотой.
Безболевая ишемия
Безболевая, или немая, ишемия — это ситуация, при которой миокард испытывает недостаток кровоснабжения, но человек не ощущает боли в груди. Иногда он вообще чувствует себя нормально. В других случаях появляются симптомы кислородного голодания: слабость, одышка, потливость, тошнота, утомляемость, снижение переносимости привычной нагрузки.
Безболевая разновидность чаще встречается у больных диабетом, пожилых людей и пациентов, перенёсших острые сердечно-сосудистые события. И здесь важно понимать, что отсутствие боли не означает отсутствие угрозы. Ишемические эпизоды могут оставаться нераспознанными, а значит, болезнь выявляется позже, чем следовало бы. Это делает немую форму особенно коварной — её легко упустить из вида.
Ишемическая кардиомиопатия
Ишемическая кардиомиопатия развивается, когда ишемия изменяет структуру сердца, то есть приводит к его ремоделированию. Миокард местами фибротизируется и утолщается, из-за чего он хуже сокращается, снижается насосная функция, расширяются сердечные камеры — постепенно нарастает сердечная недостаточность. Именно так проявляются последствия хронического коронарного синдрома. И не только хронического: кардиомиопатия часто возникает и после перенесённых инфарктов или совокупности хронического и острого процессов.
Краткая шпаргалка:
- стенокардия — это эпизод, когда сердцу временно не хватает крови;
- инфаркт — необратимая гибель участка сердечной мышцы из-за нарушения кровоснабжения;
- ишемическая кардиомиопатия — структурные изменения сердца из-за длительной ишемии.
Симптомы ишемической болезни сердца
Обычно ишемия проявляется как сдавление, сжатие, тяжесть, жжение или дискомфорт за грудиной. Неприятные ощущения могут отдавать в руку, плечо, шею, челюсть или спину. Резкая боль вовсе не обязательна. Иногда пациенты описывают это состояние как камень на груди.
Ещё один симптом — одышка при обычной активности. Например, при подъёме по ступенькам или ускоренной ходьбе, на морозе и при напряжении, физическом либо эмоциональном. Это может указывать на то, что миокарду не хватает кровоснабжения.
ИБС сопровождается слабостью, утомляемостью и снижением переносимости нагрузки. Человек обнаруживает, что стал быстрее уставать и дольше восстанавливаться. К сожалению, многие не придают значения симптомам, списывая их на лишний вес, возраст или гиподинамию. А ишемия тем временем прогрессирует.
У некоторых появляются перебои в сердце, ощущение сердцебиения или нерегулярного пульса. Это не признаки ИБС как таковые, но нарушения ритма могут сопровождать болезнь, поэтому для общей картины важно их фиксировать.
Важно помнить, что симптомы могут быть эпизодическими, непостоянными и смазанными. У женщин, пожилых людей и пациентов с диабетом заболевание часто даёт о себе знать не классической загрудинной болью, а одышкой, слабостью, тошнотой, потливостью или снижением выносливости. Поэтому отсутствие выраженных приступов не исключает ишемию.
| Симптом | Как может ощущаться | Когда особенно настораживает |
|---|---|---|
| Дискомфорт в груди | Сдавление, тяжесть, жжение, «камень на груди» | Если возникает при нагрузке, на холоде, при стрессе или повторяется |
| Одышка | Не хватает воздуха при обычной активности | Если появилась раньше, чем обычно, или усиливается |
| Слабость и быстрая утомляемость | Трудно переносить привычную нагрузку | Если это новое состояние без понятной причины |
| Перебои ритма | Тахикардия, паузы, нерегулярный пульс | Если сочетаются с одышкой, слабостью или болью в центре груди |
| Боль с иррадиацией | Отдаёт в спину, челюсть, руку или шею | Если возникает вместе с загрудинным дискомфортом |
| Нетипичные симптомы | Тошнота, потливость, внезапная слабость | Особенно у женщин, пожилых людей и пациентов с диабетом |
Чем опасна ишемическая болезнь сердца
Главная опасность — инфаркт миокарда. Но не только он. При ИБС сердце медленно теряет свою насосную силу. Оно изменяется структурно, деформируется, утрачивая способность к нормальному сокращению и расслаблению. Кроме того, ишемия и рубцовые изменения миокарда нарушают проведение электрического импульса.
Иными словами, длительное поражение сердца может вести к сердечной недостаточности, угрожающим жизни аритмиям, снижению общей выносливости. И всё это нередко прогрессирует скрыто — пока не проявится тяжёлым осложнением.
Диагностика ишемической болезни сердца
Диагностика ИБС начинается с вопросов. Да, болезнь может протекать бессимптомно, но лишь для самого больного, а не для кардиолога. Врач уточняет характер симптомов и продолжительность эпизодов, их связь с физической нагрузкой, холодом, стрессом, приёмом пищи, а также факторы риска, семейный анамнез, сопутствующие болезни и принимаемые лекарства.
Затем он осматривает пациента: есть ли настораживающая бледность кожи, испарина, отёки, пастозность. Измеряет артериальное давление и пульс, выполняет аускультацию, перкуссию, пальпацию. Это называется физикальный осмотр — первый шаг в диагностике. На этом этапе опытный врач может предполагать уже если не диагноз, то хотя бы наличие проблем и необходимость обследования.
Опираясь на результаты осмотра, врач назначает инструментальные методы диагностики сердца. Начинает с базовых — ЭКГ, ЭхоКГ, а если информации недостаточно, отправляет на специализированные исследования: коронарография, МРТ сердца, нагрузочные тесты и т. д.
Базовые методы
ЭКГ измеряет электрическую активность сердца. Если есть нарушения сердечного ритма и проводимости, на кардиограмме они будут видны. И не только аритмии: структурные изменения сердца тоже влияют на характер сигнала, поэтому на ЭКГ можно увидеть признаки перенесённого инфаркта, ишемии, гипертрофии левого желудочка и других патологий.
Тем не менее, нормальная кардиограмма не исключает ИБС. Тем более, вы уже знаете — бывает скрытая форма, которая до определённого момента протекает без выраженных проявлений.
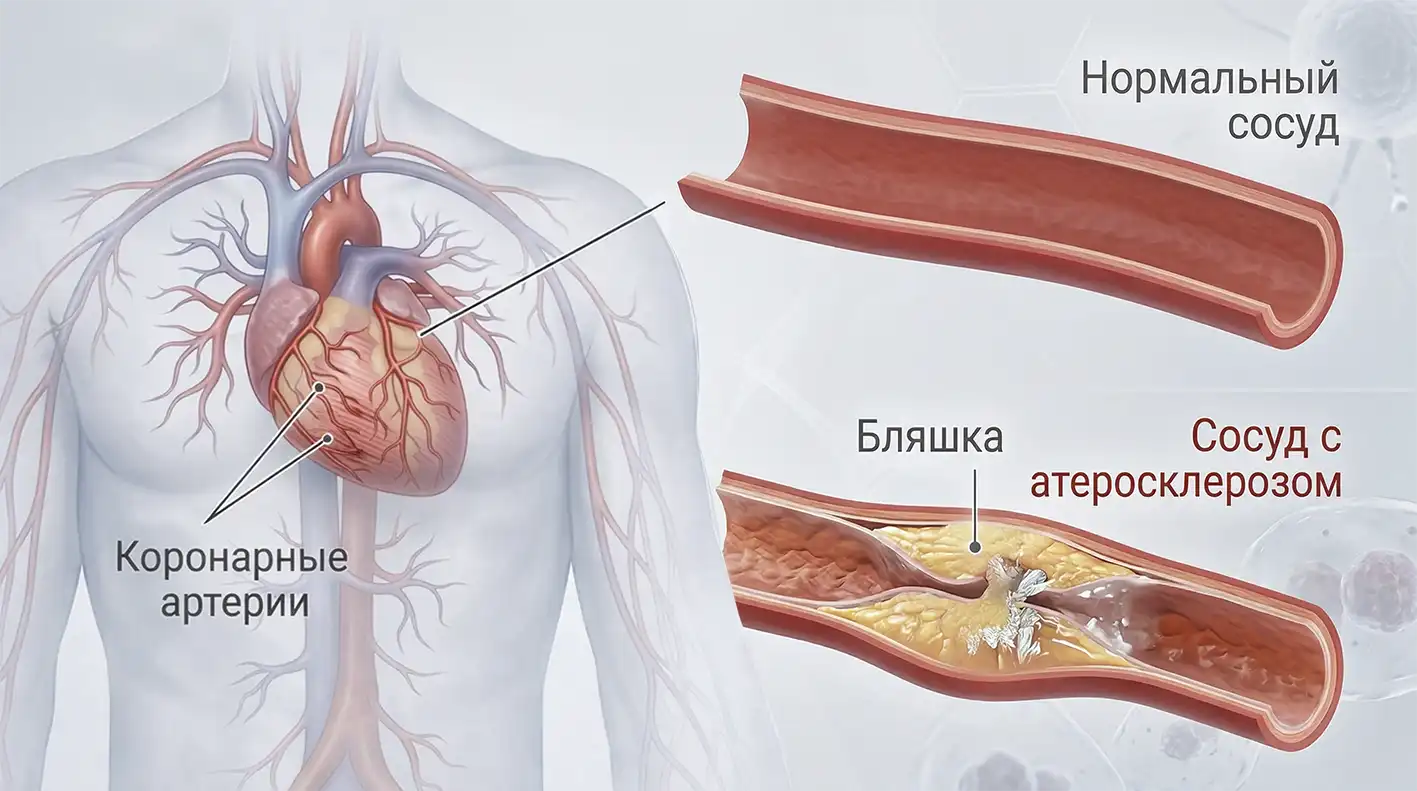
Эхокардиография позволяет увидеть сердце со всей его анатомией — притом не статически, а в работе. Это ультразвуковое исследование, с помощью которого можно оценить размеры камер, сократимость, фракцию выброса, локальные нарушения движения стенок, состояние клапанов, признаки гипертрофии или сердечной недостаточности. Рекомендуется использовать с допплеровским режимом, отображающим кровоток.
Структуру мелких сосудов ЭхоКГ не отобразит, стенозы и бляшки не покажет. Зато поможет исключить клапанные пороки или кардиомиопатии, которые часто дают схожую симптоматику. Кроме того, ишемия и перенесённый инфаркт не проходят бесследно — они вызывают нарушения локальной сократимости, которые заметны на УЗИ.
Нагрузочные тесты
На ранних этапах жалобы могут возникать лишь при физической или эмоциональной нагрузке. Обычно самочувствие в порядке, но стоит пройтись быстрым шагом или подняться по лестнице, а иногда и просто понервничать, тут же становится нехорошо. Но ЭКГ не регистрирует отклонений. В таком случае врач может назначить стресс-тест. Какой именно — зависит от возможностей клиники.
ЭКГ с нагрузкой — человек бежит по тредмил-дорожке или крутит педали велоэргометра, а врач в это время снимает электрокардиограмму. Это не стандарт диагностики ИБС, но если обнаруживаются нарушения при стрессе, кардиолог понимает, в каком направлении двигаться дальше — и отправляет пациента на более сложное исследование, анатомическое или перфузионное.
Стресс-ЭхоКГ — ещё один вариант нагрузочного теста, но с визуализацией. Для воспроизведения условий, при которых сердцу требуется больше кислорода, используется тредмил или велоэргометр. После серии движений врач смотрит с помощью ультразвука, есть ли признаки ишемии. Возможна альтернатива — чреспищеводная стимуляция, когда через электрод к сердцу подаются импульсы, повышающие ЧСС. Это заменяет физическую нагрузку при её непереносимости и упрощает процедуру для пациента.
Таким же образом может выполняться и стресс-МРТ. Кстати, стимуляция бывает и фармакологической. Её используют, если человек не может выполнять упражнения — например, из-за выраженной слабости, неврологических проблем или заболеваний опорно-двигательного аппарата. В этом случае применяют препараты, которые либо заставляют сердце работать интенсивнее, либо расширяют коронарные сосуды.
Крупные медицинские центры, как правило, хорошо оснащены, поэтому выбор здесь зависит от вероятности ИБС, данных базовой ЭКГ, сопутствующих заболеваний и того, что именно хочет узнать врач. Анатомические методы (коронарография) лучше отвечают на вопрос, есть ли поражение сосудов, а функциональные тесты (ЭКГ, УЗИ, исследования перфузии) — вызывает ли оно ишемию и насколько она значима.
Коронарография
КТ-коронарография проводится с контрастированием и позволяет рассмотреть сосуды, питающие сердечную мышцу. Если есть бляшки, сужения, дефекты, тромбы, КТ их покажет. Но влияние на гемодинамику при этом останется под вопросом.
Не каждое сужение существенно ограничивает кровоток, поэтому в некоторых случаях назначают инвазивные исследования, с помощью которых можно выявить локальные нарушения кровоснабжения. Или методы визуализации, отражающие состояние, работу и/или перфузию миокарда.
Инвазивная коронарография — более сложный метод, который используют, если риск высокий, симптомы выражены, неинвазивные тесты уже показали ишемию и/или планируется хирургическое вмешательство.
К устьям коронарных артерий подводят катетер, вводят контрастное вещество и получают детальную анатомическую картину. При необходимости дополнительно оценивают функциональную значимость нарушения. Для этого через суженный участок проводят специальный датчик и измеряют давление крови до и после стеноза.
Исследования кровоснабжения миокарда
Миокардиальная перфузионная сцинтиграфия — метод, который позволяет оценить коронарное кровоснабжение как в покое, так и при нагрузке. Пациенту вводят радиофармпрепарат, а затем смотрят, как он распределяется по сердечной мышце. Если какие-то участки получают меньше крови, это указывает на ИБС.
ПЭТ (позитронно-эмиссионная томография) работает по схожему принципу, но обеспечивает более точную оценку перфузии (кровоснабжения) миокарда. Кроме того, ПЭТ позволяет количественно измерять кровоток, поэтому метод особенно полезен в сложных или неясных случаях, в том числе при ишемии мелких сосудов.
Лабораторные анализы
Лабораторные методы дают косвенные, но важные результаты, которые могут уточнить сердечно-сосудистые риски или подтвердить инфаркт миокарда.
- При подозрении на ИБС смотрят липидограмму, глюкозу, гликированный гемоглобин, функцию почек, гемоглобин, иногда высокочувствительный С-реактивный белок (незначительное повышение СРБ может указывать на микровоспаление сосудов). Это помогает понять, какие процессы поддерживают болезнь и на что направить профилактическую терапию.
- Если предполагается острый коронарный синдром, ключевым становится определение сердечных маркеров — кардиальных тропонинов. Это показатель повреждения миокарда. Он может повышаться в разных ситуациях, но при совокупных признаках инфаркта его патологические значения подтверждают диагноз.
Все вышеперечисленные методы могут дополнять друг друга. Редко бывает так, что больной прошёл одно-два исследования и ему сразу поставили ИБС. У каждого больного своя клиническая картина.
- У одного пациента — типичная симптоматика, но нормальная ЭКГ.
- У другого на КТ-коронарографии находят атеросклероз, но он не вызывает ишемию.
- У третьего нет специфических жалоб, зато есть диабет, гипертензия и ранние инфаркты в семье, что также требует внимания.
Поэтому врач оценивает всё вместе, сопоставляя данные исследований, симптомы и факторы риска. И обязательно, как я подчёркивал выше, смотрит динамику состояния больного.
Лечение ИБС
Лечение хронической коронарной болезни почти всегда является комплексным: симптоматическая терапия, работа с причинами и предпосылками и инвазивное вмешательство — по показаниям.
Существует множество схем терапии. Врач подбирает оптимальный вариант для конкретного пациента. Тем не менее, все схемы объединяет общий подход, который предполагает:
- воздействие на причину, чтобы не допустить прогрессирования заболевания;
- контроль симптомов для облегчения состояния и предотвращения ремоделирования сердца;
- коррекцию факторов — атеросклероза, сахарного диабета, гипертонии и т. д.;
- изменение образа жизни с отказом от вредных привычек в пользу диеты и физической активности;
- если возможно восстановление коронарного кровотока — выполняется операция.
Симптоматическая терапия
Задача симптоматической терапии — уменьшить ишемические проявления и повысить переносимость нагрузки. Для этого обычно применяют бета-блокаторы, блокаторы кальциевых каналов и/или нитраты с пролонгированным действием.
- Бета-блокаторы урежают ЧСС, уменьшают потребность сердечной мышцы в кислороде и хорошо работают у пациентов, у которых проблемы возникают на фоне нагрузки или стресса.
- Блокаторы кальциевых каналов уменьшают симптомы ишемической болезни сердца, а в отдельных ситуациях оказываются удобнее — например, если нужно избегать выраженного урежения пульса или есть противопоказания к бета-блокаторам.
- Нитраты используются в двух форматах. Для быстрого купирования приступа — нитроглицерин под язык или в виде спрея. Длительно действующие нитраты применяют для профилактики стенокардии, если основной терапии недостаточно.
Есть и препараты второй линии (ранолазин, ивабрадин, триметадизин и др.), которые показаны, если вышеприведённые лекарства не дают ожидаемого эффекта.

Препараты, которые снижают риск осложнений и влияют на причину
Ещё одна задача терапии — уменьшить риск инфаркта, инсульта и тромбоза. Это превентивная и очень важная часть лечения.
- Базовый компонент — липидснижающая терапия, прежде всего статины, которые сокращают число атерогенных липидов.
- Также применяют антитромботические препараты. Чаще всего — низкие дозы аспирина, если нет противопоказаний. После острых событий и стентирования врач может назначить курс дополнительной антитромбоцитарной терапии.
- Поскольку ИБС часто развивается на фоне гипертензии, важную роль в лечении ишемической болезни сердца играют ингибиторы АПФ или блокаторы рецепторов ангиотензина II.
- У больных диабетом II типа могут использоваться ингибиторы SGLT2 и агонисты рецепторов GLP-1 — современные сахароснижающие средства, которые не только помогают контролировать уровень глюкозы, но и уменьшают сердечно-сосудистые риски.
Изменение образа жизни и ответственный подход
Пациент может принимать лекарства годами, но если при этом сохраняются курение, неконтролируемая гипертензия и/или диабет, дислипидемия, гиподинамия и лишний вес, болезнь будет развиваться — просто медленнее, чем обычно.
Эффективная терапия предполагает ответственность не только врача, но и пациента.
- Важно отказаться от курения, ограничить алкоголь, пересмотреть питание и в целом уменьшить поведенческие факторы, которые ускоряют прогрессирование ИБС.
- Даже при выраженной сердечной недостаточности современная кардиология рекомендует гулять, двигаться и заниматься гимнастикой. Что же касается ИБС, то движение для пациентов с ишемией — это жизнь. И профилактика тромбозов и острых событий.
- Кроме того, необходимо чётко соблюдать рекомендации доктора. Не отменять препараты и не снижать дозировки, принимать лекарства по расписанию, отслеживать показатели ЧСС, АД, глюкозы (при диабете), контролировать массу тела и соблюдать диету, если она показана.
Реваскуляризация — хирургическое вмешательство
В некоторых ситуациях кровоток по суженной артерии можно восстановить с помощью реваскуляризации. Существуют два основных подхода: чрескожное коронарное вмешательство (стентирование) и аортокоронарное шунтирование.
- Стентирование — малоинвазивная процедура. Через сосуд на руке или в паху к месту сужения подводят катетер, расширяют и устанавливают стент — металлический каркас, который поддерживает просвет артерии.
- Шунтирование — операция, при которой хирург создаёт для крови обходной путь вокруг участка с нарушенным кровотоком. Один конец шунта подшивают выше, другой — ниже, чтобы восстановить кровоснабжение в обход поражённого сегмента.
Выбор зависит от анатомии поражения, вовлечённых сосудов и их количества, степени дисфункции левого желудочка, диабета и эффективности медикаментозного лечения.
Операция при ИБС не всегда кардинально решает проблему, но даёт существенное улучшение. Так, у пациентов с нарушением кровотока в стволе левой коронарной артерии или во множественных сосудах шунтирование может значительно повышать выживаемость. То же самое касается и тяжёлой систолической дисфункции левого желудочка.
То есть стентирование/шунтирование — не альтернатива медикаментозной терапии, а часть комплексного подхода. После операции пациент продолжает пить лекарства, контролировать давление, липиды и сахар, вести здоровый образ жизни. Потому что системные факторы, такие как атеросклероз, диабет и гипертония, никуда не деваются и рано или поздно могут вновь привести к ухудшению.
Профилактика ИБС на ранних этапах
С возрастом сосуды стареют, и коронарные в том числе. Это закон природы, который распространяется на всех без исключения.
- Крупные артерии становятся жёстче. В стенке становится меньше функционального эластина, накапливается более жёсткий коллаген, усиливается кальцификация. В результате сосуд хуже амортизирует, растёт кровяное давление.
- Нарушается работа эндотелия. Он хуже выделяет вещества-регуляторы, а значит, уже не так хорошо поддерживает нормальный тонус, противовоспалительные и антитромботические эффекты.
- Усиливаются окислительный стресс, хроническое микровоспаление стенок и изменения гладкомышечных волокон. Сосуд становится менее гибким, менее регулируемым и более уязвимым к атеросклерозу.
Соответственно, с годами коронарное кровообращение уже не так легко адаптируется к нагрузке. Но у некоторых изменения могут начаться и раньше.
- Раннее сосудистое старение характерно для больных артериальной гипертензией. Это один из важнейших факторов повышения жёсткости артерий. Причём связь получается двусторонняя: высокое давление ускоряет повреждение сосудистой стенки, а жёсткие сосуды, в свою очередь, способствуют дальнейшему росту систолического давления.
- Другая категория — люди с диабетом, инсулинорезистентностью и метаболическим синдромом. У них сосуды стареют быстрее из-за хронического воспаления, окислительного стресса и эндотелиальной дисфункции, характерных для этих состояний.
- Рано изменяются сосуды и у пациентов с ожирением, особенно абдоминальным, у курящих, а также при хроническом воспалении и/или хронической болезни почек.
- Отдельно стоит сказать о наследственной предрасположенности. У некоторых сосуды стареют раньше из-за генетических особенностей, семейной гипертензии и/или гиперхолестеринемии.
То есть сам по себе календарный возраст важен, но биологическое старение может с ним не совпадать. Причём это правило работает и в обратную сторону, поэтому грамотно воздействуя на факторы риска, мы можем дольше поддерживать молодость сердечно-сосудистой системы.
И именно здесь на первое место выходит самоконтроль.
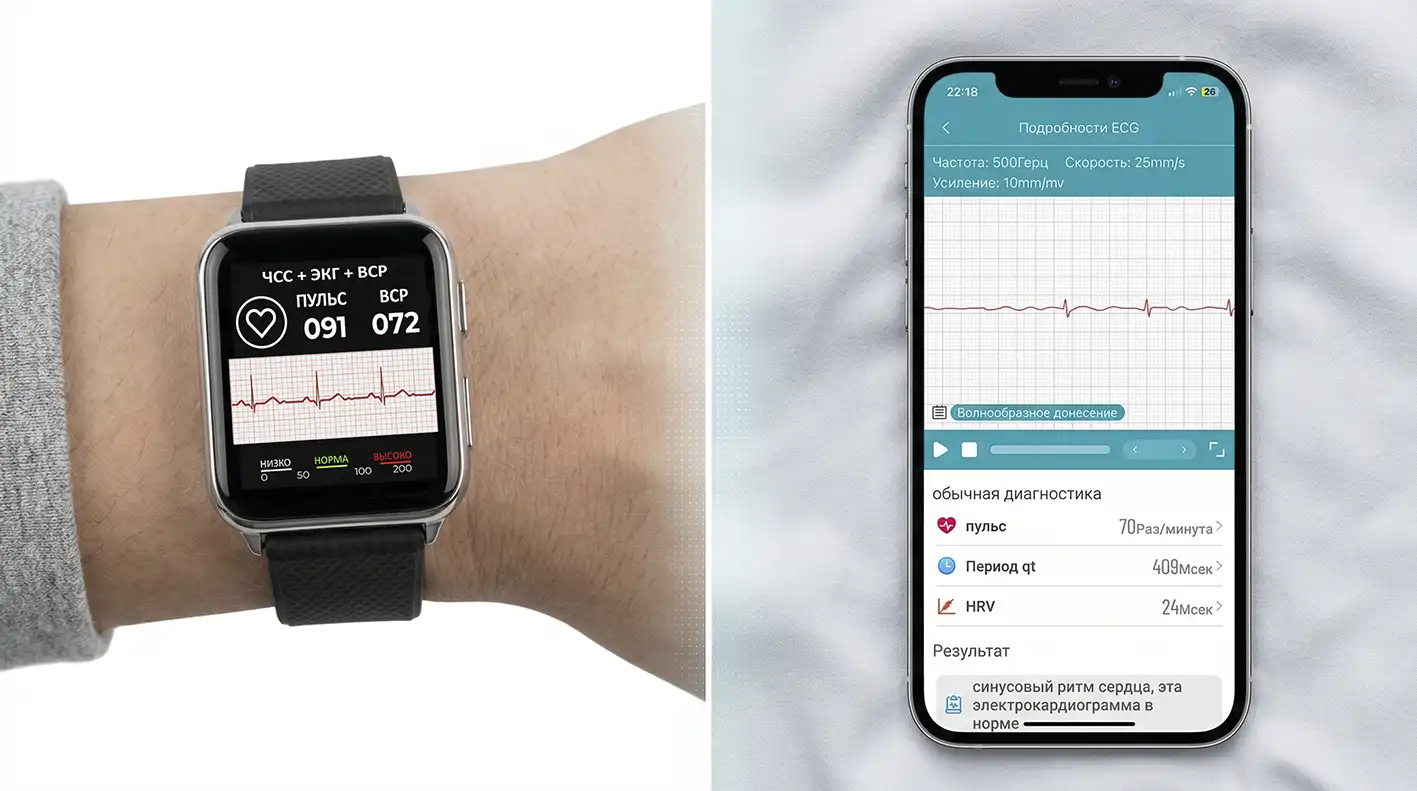
Самоконтроль — важная часть лечения и профилактики ИБС
Благодаря распространению носимых устройств физиологические показатели стали для нас наглядными — мы можем ежедневно оценивать их, ориентируясь на цифры и графики.
И если раньше пациенты игнорировали симптомы, не замечая, как растёт артериальное давление и изменяется ЧСС, то сейчас умные часы не позволяют этого делать. Они отражают динамику состояния — и если есть очевидные отклонения, от этого уже не получится отмахнуться, списав на погоду или усталость.
| Функция | Польза при ИБС | Когда применяется | Модели |
|---|---|---|---|
| Манжетный тонометр | Помогает контролировать артериальное давление — один из ключевых факторов риска ИБС, инфаркта и сердечной недостаточности | При гипертонии, колебаниях давления, подборе терапии, самоконтроле дома | Pro №5 и 5М; Pro №80М и ME |
| ЭКГ | Позволяет фиксировать нарушения ритма и отдельные настораживающие изменения, которые требуют обращения к врачу | При перебоях в сердце, сердцебиении, эпизодах слабости, дискомфорте в груди | Pro №5 и 5М; Pro №80; Biomer BT68; Dr. Hofner; Pro №10 |
| Холтер-режим / длительная регистрация ЭКГ | Помогает уловить эпизодические аритмии, которые не всегда удаётся зафиксировать на обычной ЭКГ | Если симптомы возникают приступами, нерегулярно или в разное время суток | Pro №10 |
Благодаря самоконтролю в сознании пациента постепенно совершается переворот: от вредных привычек — к здоровому образу жизни и заботе о себе. Что является главной профилактикой ишемии.
При ИБС и связанных с ней проблемах важно обращать внимание на:
- ЧСС,
- аритмии,
- изменения АД,
- переносимость нагрузки,
- эпизоды дискомфорта в груди.
Первые три пункта могут делать за вас умные часы — с функцией автомониторинга, например.
Более того, некоторые часы и браслеты, в частности HEALTHBAND, помимо оценки давления, пульса и других параметров, поддерживают запись и анализ одноканальной ЭКГ (их перечень вы можете видеть в таблице 2). Отдельные модели оснащены дополнительными электродами и могут круглосуточно снимать её — подобно методу Холтера, но в упрощённом варианте.
Таким образом, умные устройства помогают распознать изменения в работе сердца и сосудов и выявить ишемию ещё на раннем этапе.
Что в перспективе может добавить вам 20+ лет активной жизни.
Частые вопросы (FAQ) по ишемической болезни сердца
Как понять, что у меня ИБС?
Заподозрить ИБС можно, если при ходьбе, подъёме по лестнице, волнении или на холоде появляются давление, тяжесть, жжение или дискомфорт в груди, одышка, слабость или резкое снижение выносливости. Но ощущения — это лишь сигнал, а выявить болезнь можно только пройдя обследование.
Как часто нужно проверять сердце?
Универсальной рекомендации не существует. Если жалоб нет, обычно ориентируются на возраст, давление, холестерин, сахар, курение и наследственность. При выявленном заболевании график наблюдения определяет врач. При новых или усиливающихся симптомах тянуть с обследованием не стоит.
Чем опасна ИБС, если её не лечить?
Главные риски: инфаркт, сердечная недостаточность, аритмии, снижение выносливости и постепенное ухудшение работы сердца. Лечение нужно не только для уменьшения симптомов, но и для снижения риска тяжёлых осложнений.
Можно ли вылечить ИБС?
Полностью избавиться от ишемии обычно нельзя, но её можно контролировать. Лечение помогает уменьшить симптомы, замедлить прогрессирование болезни и снизить риск инфаркта.
Сколько живёт человек с таким диагнозом?
Единой цифры нет. Прогноз зависит от того, насколько поражены сосуды, были ли инфаркты, есть ли сердечная недостаточность, диабет, гипертония, курение, — и от самой терапии. При контроле факторов риска и правильном лечении люди могут жить долго и активно.
Можно ли заниматься спортом при ИБС?
Можно, но не любым и не бесконтрольно. Регулярная нагрузка входит в лечение и профилактику, однако её вид и интенсивность должны соответствовать состоянию больного. При установленной ИБС безопаснее обсудить этот вопрос с доктором, особенно если есть стенокардия, одышка и аритмия.
Какие ограничения у пациентов с ишемией?
Главные ограничения касаются факторов риска: нельзя игнорировать симптомы, самовольно отменять лекарства, курить, игнорировать повышенные уровни давления, сахара и холестерина. Физическая активность приветствуется, но без перегрузок и с учётом рекомендаций врача.
Автор статьи: врач кардиолог
Потехин Евгений Георгиевич
Список литературы
- Урсан Р.В., Калигин М.С., Титова А.А., Титова М.А., Хисматуллин Р.Р., Филатов Н.С. Ишемическая болезнь сердца: фундаментальные и клинические основы: учебное пособие. Казань, 2023.
- Барбараш О.Л., Карпов Ю.А., Панов А.В. и др. Стабильная ишемическая болезнь сердца. Клинические рекомендации 2024. Российский кардиологический журнал, 2024.
- Новое в ведении пациентов с хроническими коронарными синдромами: краткий обзор клинических рекомендаций Европейского кардиологического общества 2024 г. РМЖ, 2024.
- Vrints C., et al. 2024 ESC Guidelines for the management of chronic coronary syndromes. European Heart Journal, 2024.
- Virani S.S., Newby L.K., Arnold S.V., et al. 2023 AHA/ACC/ACCP/ASPC/NLA/PCNA Guideline for the Management of Patients With Chronic Coronary Disease. Circulation, 2023.
- McEvoy J.W., et al. 2024 ESC Guidelines for the management of elevated blood pressure and hypertension. European Heart Journal, 2024.
- Visseren F.L.J., Mach F., Smulders Y.M., et al. 2021 ESC Guidelines on cardiovascular disease prevention in clinical practice. European Heart Journal, 2021.
- Theofilis P., Antonopoulos A.S., Oikonomou E., et al. Silent Myocardial Ischemia: From Pathophysiology to Diagnosis and Treatment. Biomedicines, 2024.
- Pastena P., et al. Ischemic cardiomyopathy: epidemiology, pathophysiology, diagnostic challenges, and treatment strategies. Heart Failure Reviews, 2024.
- Hughes A., Shandhi M.M.H., et al. Wearable Devices in Cardiovascular Medicine. Circulation Research, 2023.