Сердечная недостаточность может развиваться при разных патологиях сердца и сосудов, как острых, так и хронических. В зависимости от причин она может поддаваться терапии, но чаще остаётся неизлечимой. Тем не менее, это управляемое состояние — его можно корректировать медикаментозно и таким образом поддерживать нормальное качество жизни.
В этой статье мы с вами рассмотрим, что такое сердечная недостаточность, как она формируется и какими грозит последствиями. Также поговорим о лечении, контроле и профилактике — как не допустить прогрессирования симптомов и поддержать здоровье сердца.
Что такое сердечная недостаточность
Сердечная недостаточность (СН) — клинический синдром, при котором сердце не может поддерживать кровообращение в нужном объёме. Либо может, но за счёт патологических механизмов (например, повышенного диастолического давления в камерах).

Это системная проблема — из-за неё страдает весь организм. Постепенно он перестраивается, чтобы скомпенсировать недостаток кровоснабжения. Активируются нейрогуморальные защиты, меняется работа почек и сосудов, нарастает задержка жидкости, ухудшается переносимость нагрузки. Тело функционирует, но уже не так, как раньше.
До 1990-х годов до 70 % больных хронической сердечной недостаточностью умирали в течение 5 лет. Сегодня смертность в РФ значительно ниже — во-первых, благодаря доступности высокоточных исследований синдром стали чаще обнаруживать на ранних стадиях, во-вторых, появились новые, более эффективные лечебные схемы.
Чем синдром отличается от болезни и состояния?
- Болезнь — это конкретный диагноз, нозологическая единица с типичными проявлениями, критериями диагностики, прогнозом и подходами к лечению.
- Синдром — устойчивое сочетание клинических признаков. Один и тот же синдром может развиваться при разных болезнях, поэтому он требует уточнения причин.
- Состояние — текущий статус организма или этап патологического процесса. Он предполагает оценку тяжести, период или функциональное нарушение (например, обезвоживание).
Виды сердечной недостаточности
Существуют два основных механизма СН: когда сердце хуже сокращается в систолу — и когда плохо наполняется кровью в фазе расслабления, или диастолы.
- При снижении сократительной функции миокард работает неэффективно, и ткани получают меньше кислорода и питания. У человека появляется одышка, слабость, снижается выносливость.
- При нарушении наполнения сердце расслабляется недостаточно хорошо. Камеры заполняются до предела, избыток крови давит на стенки в предсердиях и лёгочных сосудах — возникают застойные симптомы.
Оба варианта патологичны и часто комбинируются между собой, образуя смешанную форму.
Важное клиническое значение имеют фракции выброса левого желудочка (ФВ ЛЖ) и скорости развития. Для острой сердечной недостаточности характерно быстрое ухудшение, требующее экстренной помощи, а хроническая (ХСН) предполагает длительное состояние с периодами стабилизации и обострения.
Фракция выброса — это процент крови, который левый желудочек выталкивает в артериальную систему при сокращении. Чем ниже этот показатель, тем слабее насосная функция:
- сниженная ФВ— ≤40%,
- умеренно сниженная — 41—49%,
- сохранённая — ≥50%.
Также выделяют левожелудочковую форму — она чаще проявляется одышкой, застойными явлениями в лёгких; правожелудочковую — для неё характерны периферические отёки, тяжесть в правом подреберье и застой в большом круге, и бивентрикулярную, то есть двустороннюю, которая может сочетать все вышеуказанные симптомы.
Кроме того, ХСН оценивают по стадии и функциональному классу. Стадия отражает глубину и прогрессирование заболевания — от бессимптомного структурного поражения сердца до тяжёлой недостаточности. Функциональный класс показывает, насколько болезнь ограничивает физическую активность: от отсутствия ограничений при I ФК до симптомов в покое при IV ФК.
Причины сердечной недостаточности
Синдром обычно развивается из-за процессов, которые длительно повреждают миокард, сосуды или клапаны, либо нарушают ритм и гемодинамику. Постепенно сердце теряет способность эффективно наполняться и/или выбрасывать кровь в нужном объёме.
Самыми распространёнными причинами в РФ являются ИБС и гипертония (они регистрируются у половины больных с ХСН), за ними идут клапанные пороки, аритмии, кардиомиопатии и воспалительные заболевания сердца.
Ишемическая болезнь сердца (ИБС)
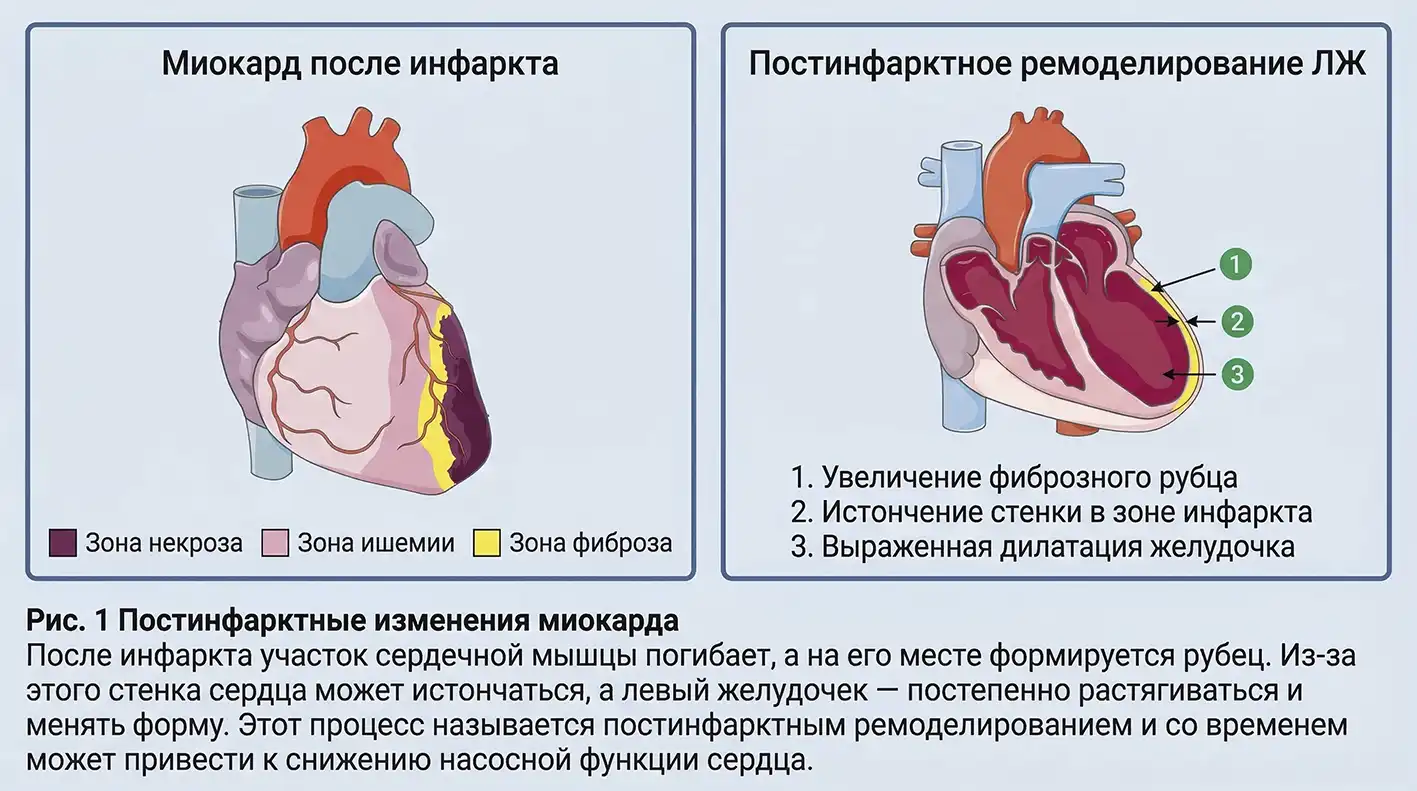
Хронический дефицит коронарного кровотока приводит к ишемии и повреждению кардиомиоцитов. При инфаркте случается то же самое, но быстро. Область некроза замещается рубцом, а сохранная часть мышцы работает с нагрузкой, стараясь скомпенсировать поражение — но ресурсов, конечно, не хватает.
К чему это ведёт:
- к ремоделированию сердца, т. е. гипертрофии мышечного слоя, изменению формы и размеров камер;
- к снижению сократимости и эффективности сердечного выброса;
- к прогрессированию недостаточности и развитию декомпенсаций.
Декомпенсация ХСН — это состояние, когда сердце хуже справляется со своими задачами и симптомы (одышка, отёки и утомляемость) усугубляются. Она может быть острой и требовать срочного обращения к врачу или госпитализации.
Артериальная гипертензия
Длительно повышенное давление вызывает хроническую перегрузку сердечных камер. Чтобы адаптироваться, стенки постепенно утолщаются — это называется гипертрофия. Поначалу ремоделирование сердца компенсирует проблему, но со временем само становится проблемой:
- ухудшается диастолическая функция (сердце хуже наполняется в диастолу);
- повышается давление крови в сердечных камерах;
- развивается симптоматика СН, даже при сохранной сократимости на ранних этапах.
Кардиомиопатия
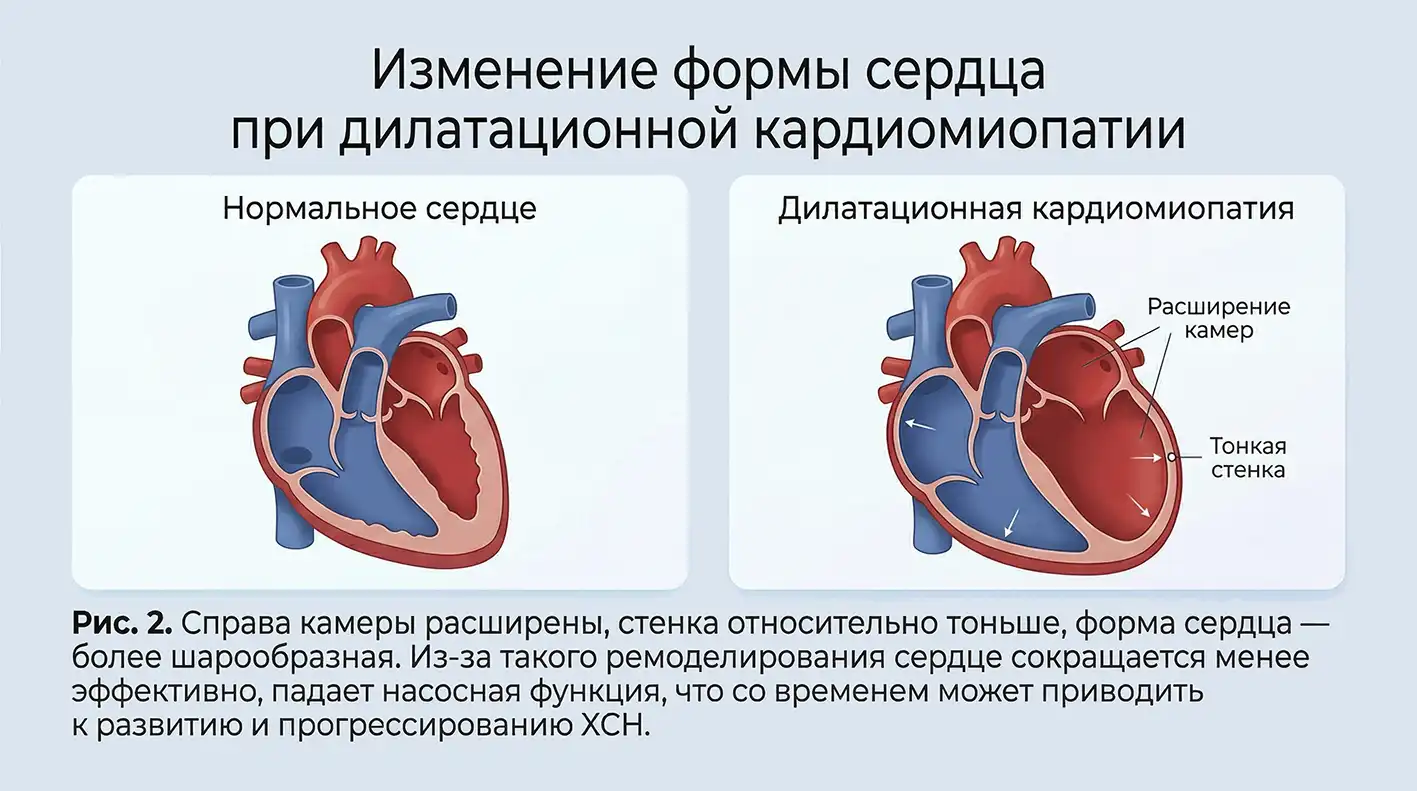
Кардиомиопатия — это заболевание миокарда, при котором он становится слишком растянутым, утолщённым, жёстким или частично замещается рубцовой тканью, из-за чего сердцу труднее наполняться кровью и/или нормально её выбрасывать.
Она может быть наследственной или иметь аутоиммунное происхождение, развиваться из-за воспалительных процессов, длительной гипертонии, ишемии, токсического действия алкоголя и некоторых препаратов.
Основные виды:
- дилатационная — камеры сердца, чаще левый желудочек, растягиваются и увеличиваются, стенки могут истончаться, насосная функция снижается;
- гипертрофическая — миокард утолщается, из-за этого сердцу труднее расслабляться и сокращаться;
- рестриктивная — стенки становятся слишком жёсткими, поэтому сердце хуже наполняется кровью.
Клапанные пороки
Клапанные пороки создают для сердца хроническую перегрузку объёмом (например, при регургитации — обратном забросе крови) или давлением (при стенозе — сужении отверстия). В первом случае происходит расширение камер или гипертрофия стенок, во втором — рост давления в предсердиях и лёгочных сосудах. Оба варианта в перспективе могут стать причиной ХСН.
Аритмии сердца
Нарушения ритма влияют не только на ЧСС, но и на качество наполнения и сокращения камер.
- Так, длительная тахикардия приводит к тахикардитической дисфункции миокарда;
- фибрилляция предсердий — к потере эффективной работы предсердий;
- нерегулярный ритм — к нестабильному наполнению желудочков.
Насосная функция ухудшается — вы уже знаете, что это провоцирует декомпенсацию.
Воспалительные процессы
Миокардиты и другие воспалительные процессы могут оставлять после себя структурные изменения: от очагового фиброза до кардиомиопатии, которую я приводил выше. Что, опять же, чревато снижением сократимости и/или наполняемости и развитием аритмий, которые также усугубляют течение ХСН.
| Вариант | Основные причины |
|---|---|
| ХСН любого типа | Артериальная гипертензия, ишемическая болезнь сердца и их сочетание |
| Систолическая ХСН | ИБС, инфаркт, миокардиты, вирусные инфекции, алкоголь, кардиотоксичная химио- и лучевая терапия, дилатационная кардиомиопатия |
| ХСН с сохранённой ФВ | Чаще развивается у пожилых, женщин и пациентов с ожирением; среди более редких причин — гипертрофическая и рестриктивная кардиомиопатии, констриктивный перикардит, гидроперикард, тиреотоксикоз, инфильтративные и метастатические поражения миокарда |
| Другие причины | Пороки сердца, миокардиты, почечная недостаточность |
Симптомы сердечной недостаточности
Поскольку СН — это синдром, именно симптомы служат отправной точкой, с которой начинается путь к диагнозу. Сложность заключается в том, что они не являются строго специфичными. Одышка, слабость, отёки, сердцебиение, головокружение также могут возникать при болезнях лёгких, анемии, нарушениях функции щитовидной железы, патологиях почек и т. д.
Вдобавок они нарастают так медленно, что когда пациент обращается к врачу, в сердце обнаруживаются уже достаточно серьёзные изменения. Поэтому внимательны к своему здоровью, особенно если у вас есть предрасположенность к сердечно-сосудистым заболеваниям (наследственность, лишний вес, атеросклероз, диабет и т. д.).
Симптоматика СН обусловлена двумя механизмами:
- застоем в лёгких и/или венозной системе большого круга кровообращения;
- снижением сердечного выброса, из-за чего ткани получают меньше кислорода и полезных веществ.
Одышка и снижение толерантности к нагрузке
Один из самых ранних и понятных сигналов — ощущение, что привычная нагрузка переносится хуже. Сердце не может в полном объёме качать кровь — кровь не успевает снабжать ткани — ткани голодают и задыхаются. В результате человек обнаруживает, что сильнее устаёт при ходьбе и подъёме по лестнице, а восстановление теперь занимает больше времени.
Усталость, слабость, снижение выносливости
Недостаток кровоснабжения органов и скелетных мышц ощущается как слабость. Это логично, ведь если ткани недополучают жизненно важные вещества, они истощаются. И хотя при сидячем образе жизни мало кто может похвастаться хорошей выносливостью, в сочетании с сердечными симптомами её снижение — тревожный признак.
Учащённый или нерегулярный пульс
Когда ухудшается функция сердца, организм пытается поддержать кровообращение за счёт учащения сердечных сокращений. Если миокард не может мощнее — он пытается быстрее. Поэтому у некоторых пациентов растёт пульс, в том числе в покое.
ХСН нередко сопровождается аритмиями, чаще — фибрилляцией предсердий. В таких случаях человек может ощущать перебои, нерегулярный ритм, эпизоды трепетания в груди или просто необычный пульс.
Отёки и прибавка массы тела
Задержка жидкости в целом характерна для ХСН, но выражена не у всех пациентов. Она может проявляться отёками голеней и стоп, ощущением тесной обуви к вечеру, следами от носков, а также быстрой прибавкой веса. При этом важно, что масса тела может увеличиваться раньше, чем становятся заметными внешние отёки.
Нестабильность давления
Артериальное давление при ХСН может вести себя по-всякому — зависит от исходного состояния. У гипертоников АД долго остаётся устойчиво повышенным. По мере прогрессирования недостаточности, декомпенсации или на фоне терапии оно может становиться нестабильным, а в тяжёлых случаях — даже падать.
Головокружение, предобморочные состояния
При снижении сердечного выброса или развитии аритмий человек может жаловаться на головокружение, потемнение в глазах, обмороки. Этот симптом неспецифичен и встречается при разных состояниях, однако на фоне сердечной недостаточности он клинически значим, потому что указывает на нарушение кровоснабжения мозга.
Симптоматика по области поражения: лево- и правожелудочковая
Выше я писал, что ХСН подразделяют на левожелудочковую и правожелудочковую, а также смешанную. У каждой — свои характерные проявления.
Левожелудочковая СН
Симптомы левожелудочковой недостаточности связаны с тем, что кровь хуже выходит в большой круг кровообращения и начинает застаиваться в лёгких. Поэтому в клинической картине преобладают респираторные проявления и признаки недостаточной перфузии.
Перфузия — это кровоснабжение тканей, то есть доставка к клеткам кислорода и питательных веществ в составе крови. Хорошая перфузия — хорошее питание и дыхание тканей. Недостаточная перфузия — дефицит и связанные с ним дегенеративные изменения.
- Одышка — один из ранних симптомов ЛЖ ХСН. Вначале она появляется при существенном увеличении нагрузки, потом — в бытовых ситуациях (уборка, быстрая ходьба), а при прогрессировании может беспокоить даже в покое.
- Ортопноэ — усиление одышки в положении лёжа. Человек замечает, что ему легче спать на высокой подушке, с приподнятым изголовьем или почти полусидя. Это маркер застоя в малом круге.
- Ночные приступы одышки — пробуждения из-за нехватки воздуха с потребностью сесть, открыть окно, восстановить дыхание.
- Кашель, иногда свистящее дыхание, особенно в положении лёжа или во сне. При выраженном застое возможна картина так называемой сердечной астмы; при ухудшении — тяжёлая одышка, влажные хрипы, иногда пенистая мокрота, что требует срочного обращения к врачу.
- Слабость, утомляемость, снижение переносимости нагрузки — ещё один компонент левожелудочковой недостаточности, связанный не столько с застоем, сколько с нехваткой клеточного питания и кислорода.
Правожелудочковая СН
При правожелудочковой недостаточности основной застой формируется в венозной системе большого круга. Поэтому здесь на первый план выходят периферические отёки и признаки венозного застоя.
- Отёки голеней, лодыжек, стоп — обычно симметричные, усиливающиеся к вечеру и уменьшающиеся к утру.
- Прибавка массы тела за счёт жидкости — может быть заметной до того, как внешние отёки станут выраженными.
- Ощущение тяжести, распирания в животе — связано с венозным застоем и увеличением печени. Ощущается как надутый живот, распирание изнутри, быстрое насыщение пищей.
- Дискомфорт в правом подреберье. Это не ранний и не обязательный признак, но клинически он характерен для ПЖ ХСН из-за застоя в печени.
- Набухание шейных вен — обычно незаметное пациенту, но видимое кардиологу. Это признак повышенного давления в правом предсердии.
Правожелудочковая СН чаще развивается вслед за левожелудочковой, а не изолированно, — в таком случае говорят о смешанной, или бивентрикулярной, форме.
Бивентрикулярная СН
При этой разновидности у пациента наблюдаются признаки застоя в лёгких и системной венозной перегрузки:
- одышка при нагрузке и в положении лёжа;
- ночные эпизоды нехватки воздуха;
- слабость, снижение выносливости;
- отёки ног, прибавка массы тела за счёт жидкости;
- ощущение тяжести в животе, вздутие, увеличение печени;
- сердцебиение, нестабильность пульса, иногда аритмии.
Как правило, на этом этапе симптомы нарастают настолько, что СН становится очевидной. Поражение охватывает всё сердце, и обеспечить нормальное качество жизни очень трудно, если не сказать невозможно.
Поэтому я всегда подчёркиваю важность своевременной диагностики. Даже если уже пошли изменения, их можно остановить или замедлить. Это достигается за счёт коррекции самого синдрома и лечения/контроля исходного заболевания.
Диагностика сердечной недостаточности
Диагностика, как правило, начинается с симптоматики — точнее, с осмотра и опроса пациента. Признаки, перечисленные выше, опытный врач видит практически сразу. Он обращает внимание на цвет лица, пастозность кожных покровов, отёчность конечностей, бледность или гипертонический румянец — а беседа с больным и физикальное обследование дополняют эту картину.
- У сердечной недостаточности есть специфические признаки, такие как набухание шейных вен и гепатоюгулярный рефлюкс.
- Гипертрофию можно заподозрить по усиленному и устойчивому верхушечному толчку. Если он смещён влево, это говорит об увеличении левого желудочка.
- При пороках сердца возникают специфические шумы и тоны, которые можно услышать с помощью стетоскопа.
Даже если выраженных проявлений нет — например, на ранней стадии — врач назначит инструментальное исследование, которое даст максимум информации. Выбор зависит от жалоб пациента и результатов первичного осмотра.
Физикальное обследование — диагностический метод, включающий в себя несколько основных приёмов: осмотр, аускультацию (выслушивание с помощью стетофонендоскопа), пальпацию и перкуссию сердца, и ряд дополнительных (измерение давления, пульса и т. д.). С его помощью можно получить много полезной информации при первичном осмотре.
Базовые инструментальные методы
ЭКГ назначают по умолчанию всем кардиологическим (и не только) пациентам. Электрокардиограмма позволяет выявить аритмии, следы перенесённого инфаркта, ишемические изменения, нарушения проводимости, косвенные признаки гипертрофии или перегрузки отделов сердца.
Но этого мало. Структурные изменения миокарда, камер и крупных сосудов лучше видеть, а не определять косвенно, и для этого выполняют визуализацию с помощью ЭхоКГ.
ЭхоКГ — основной метод подтверждения сердечной недостаточности. Именно трансторакальная эхокардиография позволяет оценить анатомию сердца, притом в функциональном режиме. Она показывает:
- размеры камер;
- толщину стенок;
- состояние клапанов;
- фракцию выброса и сократимость;
- локальные нарушения сократимости;
- диастолическую дисфункцию;
- признаки повышения давления наполнения, ремоделирования и лёгочной гипертензии.
Если сократимость снижена, исследование это покажет. Если сохранена, это ещё не означает отсутствия недостаточности — надо смотреть, не повышено ли давление в левых камерах при их наполнении кровью. Для этого оценивают гемодинамику либо сдают анализ на натрийуретические пептиды.

Анализ на натрийуретические пептиды BNP и NT-proBNP
Это одно из ключевых лабораторных исследований при подозрении на СН. При уже подтверждённой болезни значения этих сердечных маркеров отражают риск осложнений и тяжесть состояния.
Натрийуретические пептиды BNP и NT-proBNP — вещества, которые сердце выделяет в ответ на перерастяжение стенок. При перегрузке камер их уровень в крови растёт.
Слово «натрийуретические» означает, что эти пептиды участвуют в регуляции выведения натрия и воды. Ещё они влияют на сосудистый тонус и нейрогормональную регуляцию. Это часть компенсаторной системы организма, которая пытается уменьшить нагрузку на сердце.
Однако есть нюанс: BNP и NT-proBNP могут повышаться не только при СН. Вариантов много — это и фибрилляция предсердий, и почечная недостаточность, и пожилой возраст, и анемия, и лёгочная гипертензия, и другие состояния. Поэтому все исследования оценивают только в комплексе.
Лабораторные анализы
Сюда входят общий анализ крови и мочи, а также гормоны и биохимия:
- электролиты;
- мочевина и креатинин;
- глюкоза;
- липидный профиль;
- печёночные показатели;
- показатели обмена железа;
- ТТГ.
Эти показатели используются как для подтверждения диагноза, так и его дифференциации с другими заболеваниями. Потому что, например, одышка и слабость могут быть спровоцированы анемией (мало гемоглобина — мало кислорода), а нарушения функции щитовидной железы могут как имитировать, так и усугублять сердечные патологии. Кроме того, врач оценивает состояние пациента при подборе терапии, включая сохранность почечной и печёночной функции.
Иногда врачи назначают рентген, особенно в районных поликлиниках. В некоторых случаях это бывает оправдано: рентгенография может выявить кардиомегалию, признаки застоя в лёгких и помочь в дифференциальной диагностике с лёгочной патологией.
Дополнительные инструментальные методы
Допустим, факт недостаточности подтверждён. Теперь врач должен определить причину. Что ослабило сердечную функцию: ишемия, воспалительный процесс, клапанный порок? И если последний хорошо виден на ЭхоКГ, то, чтобы подтвердить ишемию или миокардит, нужны дополнительные обследования. При подозрении на ишемическую причину на первый план выходят стресс-тесты, КТ-ангиография либо инвазивная коронарография; в случае миокардита — МРТ.
- Стресс-тест — это исследование сердца под нагрузкой. Самый распространённый вариант — ЭКГ и ЭхоКГ, реже выполняют МРТ или КТ. Для физической нагрузки используют велоэргометр или беговую дорожку (тредмил). Пациент выполняет упражнения, а врач исследует, как меняется электрическая активность или работа миокарда. Также могут стимулировать нагрузку фармакологически — с помощью медикаментов.
- Коронарография — это исследование сосудов, питающих миокард. Его могут выполнять через грудную клетку — с помощью КТ, или инвазивно — с использованием катетеров, которые подводят непосредственно к коронарным артериям. Этот метод позволяет рассмотреть их структуру: есть ли сужения или бляшки, которые могут затруднять кровоснабжение тканей. При необходимости можно оценить качество кровотока.
- МРТ сердца — метод послойной визуализации, который помогает оценить структуру и функцию миокарда, а также выявить признаки воспаления, отёка и рубцовых изменений. МРТ позволяет увидеть характерные изменения и подтвердить воспалительное поражение сердечной мышцы.
В сложных или неясных случаях для уточнения диагноза могут проводиться и более сложные исследования, включая биопсию или инвазивный гемодинамический тест (катетеризация правых отделов сердца с измерением давлений в покое и/или при нагрузке).
Лечение сердечной недостаточности
Поскольку сердечная недостаточность — это системный синдром, то и лечение здесь требуется комплексное. Оно предполагает мультиподход, где одновременно воздействуют на причину, уменьшают симптомы, снижают риск декомпенсаций и замедляют прогрессирование заболевания.
В основе последнего лежат два процесса:
- первичное повреждение миокарда с последующим ремоделированием сердца;
- хроническая активация нейрогуморальных систем, которая сначала компенсирует снижение сердечного выброса, а затем сама начинает усугублять течение болезни.
Именно на эти механизмы и направлена современная терапия ХСН.
Кроме того, она предполагает воздействие на причины. Необходимо понимать, что привело к СН, поскольку от этого зависит тактика: кому-то нужны только медикаменты, кому-то требуется коррекция клапанного дефекта, кому-то — лечение ишемии или нарушений ритма.
Лекарственная терапия
Медикаментозная схема зависит от фракции выброса, однако выраженность симптомов ХСН не всегда связана с ней напрямую. У двух пациентов с одинаковой ФВ может быть совершенно разное состояние. Да, она отражает насосную функцию, но клиническая тяжесть состояния зависит также от задержки жидкости, давления наполнения, нарушений ритма, сопутствующих заболеваний (диабет, почечная недостаточность, гипертония) и общей переносимости нагрузки.
Подбор медикаментозной терапии осуществляется с учётом всех факторов — при том, что для каждого типа ФВ ЛЖ разработаны свои протоколы с разными вариантами схем. Расписывать я их здесь не буду — эта информация для врачей и выходит за рамки данного материала.
Контроль факторов риска
Лечить сердечную недостаточность без учёта первичных и сопутствующих патологий бессмысленно. Артериальная гипертензия, ИБС, метаболический синдром и диабет, тромбоз, ожирение, дислипидемия, нарушения ритма, железодефицит и анемия, патологии щитовидной железы, заболевания почек — всё это ухудшает течение СН, поэтому эти состояния нужно контролировать.
Изменение образа жизни
Физическая активность
Раньше пациентам с сердечной недостаточностью рекомендовали максимальный покой. Сейчас подход изменился: в приоритете регулярная активность, потому что она улучшает толератность к нагрузке и качество жизни.
Существуют специальные программы кардиореабилитации для пациентов с сердечной недостаточностью. Обычно они включают:
- аэробные тренировки — ходьба, велотренажёр, иногда интервальные варианты;
- лёгкие силовые упражнения — для поддержания мышечной массы и профилактики декондиционирования (физической детренированности);
- дыхательные практики и восстановительные элементы.
Тренироваться следует дозированно, ориентируясь по самочувствию и опираясь на рекомендации врача. При декомпенсации и одышке в покое нагрузку откладывают до стабилизации состояния.
Питание
При сердечной недостаточности следует избегать избыточного потребления соли (ориентир — не более 5 г в день). Пациентам с тяжёлой СН может быть показано ограничение жидкости до 1,5–2 л/сутки, если это поможет уменьшить симптомы застоя.
Самоконтроль
Обучение пациента — важная часть терапии. Больной должен относиться ответственно к своему заболеванию: соблюдать режим дозирования, не пропускать время приёма препаратов, контролировать симптомы, лимитировать потребление соли и жидкости.
Обязательно нужно отслеживать сердечно-сосудистые показатели: пульс, давление — абсолютное и в динамике, сатурацию, в идеале — регулярно снимать хотя бы одноканальную ЭКГ, чтобы не пропустить значимые аритмии.
Инвазивные методы
Не все пациенты нуждаются в операциях или кардиоустройствах, но иногда без них не обойтись. Если есть анатомическая или функциональная причина, которую можно исправить, применяются инвазивные, хирургические или аппаратные методы. После операции состояние пациента может нормализоваться.
Примеры:
- Сужение коронарной артерии при ишемической болезни сердца. Если часть миокарда страдает из-за недостаточного кровотока, врач может восстановить проходимость сосуда — с помощью стентирования или коронарного шунтирования.
- Тяжёлый аортальный стеноз. Если клапан между левым желудочком и аортой значительно сужен, при выбросе крови она встречает сопротивление и давление в сердечной камере растёт. В таких ситуациях может потребоваться замена аортального клапана — хирургическая или транскатетерная.
- Выраженная митральная недостаточность. Если клапан неплотно закрывается и часть крови возвращается в предсердие, это создаёт перегрузку объёмом. Врач может рассмотреть пластику клапана, его замену или транскатетерную коррекцию.
- Аритмии, которые ухудшают насосную функцию. При некоторых тахикардиях или фибрилляции предсердий сердечная недостаточность может поддерживаться из-за нарушений ритма. Тогда рассматривают катетерную абляцию — прижигание или изоляцию участка, который запускает патологический сигнал.
- Брадикардия или нарушения проводимости. Если сердце бьётся слишком медленно или желудочки сокращаются несогласованно из-за блокады проводящей системы, может потребоваться имплантация электрокардиостимулятора или специального устройства для ресинхронизации.
При тяжёлой, не поддающейся лечению СН у отдельных пациентов рассматривают более сложные варианты — вплоть до механической поддержки кровообращения и трансплантации сердца.
Профилактика сердечной недостаточности
Если говорить строго, профилактические меры подразумевают два уровня:
- ранняя профилактика, когда ещё нет СН, но имеются заболевания, которые могут к ней привести, либо наследственная/семейная предрасположенность;
- профилактика развития/прогрессирования, когда изменения в сердце уже начались, и задача — максимально поддержать и сохранить сердечную функцию.
Ранняя профилактика при рисках
Актуальна, если сердце работает нормально, но присутствуют факторы риска: артериальная гипертензия, диабет II типа, ожирение, ИБС, курение, малоподвижный образ жизни и/или семейный анамнез и др. Цель — не допустить повреждения и ремоделирования органа.
Что предполагает ранняя профилактика:
- Контроль артериального давления, поскольку длительная гипертензия ведёт к перегрузке миокарда и повышает риск сердечной недостаточности.
- Контроль диабета — хроническая гипергликемия повреждает сердечную мышцу, причём комплексно: нарушает энергетический обмен клеток, усиливает окислительный стресс и воспаление, способствует развитию фиброза и микрососудистой дисфункции. В результате миокард становится более жёстким и хуже расслабляется.
- Липидный контроль — «плохой» холестерин ускоряет образование атеросклеротических бляшек, а атеросклероз коронарных артерий повышает риск ишемии и инфаркта с развитием ХСН.
- Здоровый образ жизни — физическая активность, поддержание нормальной массы тела, здоровый рацион, отказ от курения и чрезмерного употребления алкоголя снижают сердечно-сосудистые риски.
Кроме того, важно динамическое наблюдение, особенно при неблагоприятном семейном анамнезе. При необходимости может выполняться скрининг с натрийуретическими пептидами — он помогает обнаружить изменения до явной симптоматики ХСН.
Профилактика развития недостаточности
Даже при структурных изменениях сердечной мышцы ХСН развивается не сразу. Ей может предшествовать период, когда сердце работает хуже, но потребности организма всё ещё удовлетворяет. Соответственно, симптоматика отсутствует.
Типичные примеры — сниженная фракция выброса без жалоб, перенесённый инфаркт с поражением левого желудочка, бессимптомная систолическая дисфункция.
На этом этапе задача не предотвратить болезнь (она уже есть), а не дать ей перейти в выраженную форму. Это предполагает прежде всего коррекцию причин.
Например:
- лечение бессимптомной дисфункции левого желудочка;
- терапию после инфаркта, снижающую риск дальнейшего ухудшения;
- контроль ремоделирования сердца и факторов, которые его усиливают.
Профилактика прогрессирования симптомов
Если СН диагностирована, цель профилактики состоит в том, чтобы уменьшить проявления, снизить риск декомпенсаций и дальнейшего ухудшения.
Это даже не профилактика как таковая, а контроль заболевания — о нём я рассказываю выше. Он является частью терапии и подразумевает регулярное наблюдение у врача (каждые полгода или чаще), систематический пересмотр лекарственных схем, мониторинг состояния, физическую реабилитацию, здоровый образ жизни, правильное питание и конечно, самонаблюдение.
На последнем стоит остановиться подробнее. Потому что осознанный подход к здоровью — важная часть и лечения, и профилактики сердечной недостаточности.

Самоконтроль как часть лечения и профилактики
К врачу среднестатистический кардиопациент ходит раз в полгода-год, а симптомы проявляются каждый день, поэтому самоконтроль чрезвычайно важен. Скажу больше: во многих случаях болезни сердечно-сосудистой системы прогрессируют из-за… неосведомлённости самих пациентов. Многие не знают, какие симптомы могут говорить об ухудшении ХСН, а потому упускают важные сигналы:
- нарастание одышки;
- увеличение отёков;
- прибавка веса за короткое время (за счёт жидкости);
- снижение переносимости нагрузки и учащение сердцебиения.
Это ключевые признаки, хотя и неспецифические. Так может проявляться и вегетативный всплеск, и гормональное нарушение, и состояние после вирусной инфекции, и даже так называемый дыхательный невроз (дисфункциональное дыхание). Только врач может отличить одно от другого. Поэтому пугаться не нужно, но и расслабляться тоже ни к чему — с любыми изменениями надо идти в клинику.
А чтобы врачу было на что опираться, стоит помнить и о цифрах: прежде всего это АД и пульс, дополнительно — сатурация. Сердечно-сосудистые показатели используются как в абсолютных значениях, так и в динамике. Эта информация позволяет распознать паттерны, указывающие на развитие сердечной недостаточности и других патологий.
Также необходимо отслеживать аритмии — записывать время и условия, при которых возникали перебои, приступы сердцебиения, замирания и т.п. В идеале — ещё и снимать одноканальную ЭКГ.
С этими задачами хорошо справляются умные часы и браслеты. И это не реклама, а признанный факт — в США, например, некоторые носимые устройства получили клиническое одобрение для домашнего мониторинга. Конечно, не вместо наблюдения у врача, а в дополнение к нему.
Эти устройства закрывают несколько пробелов, которые связаны с развитием ХСН:
- неосведомлённость пациента о своём состоянии — теперь можно ежедневно отслеживать показатели здоровья;
- неосведомлённость кардиолога о состоянии пациента между визитами — умные часы позволяют формировать статистическую сводку.
С каждым годом их возможности расширяются. Уже сейчас HEALTHBAND предлагает часы и браслеты с улучшенным измерением АД, ЧСС и сатурации на базе фотоплетизмографии — они обеспечивают точные сведения в динамике.
Более того, многие модели оснащены профессиональными опциями:
- манжетным измерением давления — как тонометр, только всегда под рукой;
- ЭКГ — одноканальная версия исследования, для которого раньше приходилось идти к врачу;
- ЭКГ с режимом Холтера — круглосуточная, а потому более информативная;
- пальцевым замером сатурации — как в медицинских пульсоксиметрах;
- регистрацией температуры тела — часы можно использовать как градусник.
| Опция | Модель | Польза при сердечной недостаточности |
|---|---|---|
| Манжетный тонометр | Pro №5 и 5М; Pro №80М и ME | Позволяет контролировать АД и в динамике, и в абсолютных значениях. |
| ЭКГ | Pro №5 и 5М; Pro №80; Biomer BT68; Dr. Hofner; Pro №10 | Помогает заметить нарушения ритма, если пациент ощущает перебои, сердцебиение, слабость или головокружение. |
| Холтер | Pro №10 | Полезен, когда аритмии появляются не постоянно, а эпизодами. Также позволяет отследить реакцию на физическую нагрузку. |
| Сатурация, пальцевый метод | Pro №5 и 5М; Pro №80М и ME | Может быть дополнительным ориентиром, если усилилась одышка и появилась слабость. |
| Температура тела | Pro №5 и 5М; Pro №80; Biomer BT68; Браслет №4 | Нужна для выявления состояний, которые могут ухудшать течение синдрома: бактериальные инфекции, воспаления, ОРВИ. |
| Частота дыхания | Pro №5 и 5М; Pro №80М и ME | Учащение дыхания иногда сопровождает нарастание одышки, застой или декомпенсацию. |
Выводы
По статистике сердечной недостаточностью страдают 7 % россиян, а сердечно-сосудистые заболевания регистрируются у каждого второго соотечественника старше 45 лет. Если же брать госпитализированных пациентов в кардиологических отделениях, то доля больных СН превышает 85 %.
Эти цифры можно значительно снизить, ведь синдром развивается постепенно, а раннее обнаружение позволяет избежать серьёзных проблем. Проблема в том, что разовые обследования не всегда показывают реальное состояние пациента. И здесь пользу может принести самонаблюдение — не раз в 3–6 месяцев, а ежедневно, когда человек отслеживает своё состояние с помощью умных часов.
И хотя носимые устройства в нашей стране пока не включены в рекомендации по ведению кардиологических больных, негласно они уже вошли в клиническую практику. Потому что данные о динамике состояния могут быть опорными для врача при принятии решений о пересмотре терапии, дообследовании пациента и профилактических мерах.
Частые вопросы (FAQ) по сердечной недостаточности
Можно ли полностью вылечить сердечную недостаточность?
Иногда — да, если причина обратима (например, клапанный порок, аритмия, миокардит, токсическое воздействие) и её удаётся устранить. Но чаще ХСН — хроническое состояние, которое можно контролировать медикаментозно.
Всегда ли сердечная недостаточность развивается после инфаркта?
Нет. Инфаркт — частая причина, но не единственная. ХСН может развиваться при длительной гипертензии, клапанных пороках, кардиомиопатиях, миокардитах, некоторых аритмиях, токсическом поражении миокарда. После инфаркта риск выше, но исход зависит от объёма повреждения и своевременности лечения.
Как понять, что состояние ухудшается?
Обычно ухудшение проявляется симптоматически: усилилась одышка, стало труднее лежать (нужна более высокая подушка), появились ночные пробуждения из-за нехватки воздуха, усилились отёки, снизилась переносимость нагрузок.
Какие показатели важно контролировать дома?
Чаще всего — массу тела (ежедневно, в одно и то же время), артериальное давление и пульс, наличие отёков, одышку при обычной активности и качество сна. Если врач рекомендовал — отмечают диурез и объём выпитой жидкости.
Можно ли заниматься спортом при сердечной недостаточности?
В большинстве случаев — да, но речь о дозированной, безопасной активности. При стабильном состоянии помогают ходьба, аэробные тренировки умеренной интенсивности и упражнения для мышечной выносливости. При декомпенсации, одышке в покое или резком ухудшении нагрузку не увеличивают без врача.
Нужно ли ограничивать соль и воду всем пациентам?
Универсальных правил для всех нет. Обычно рекомендуют избегать избытка соли, а ограничение питья применяют индивидуально — чаще при выраженной задержке жидкости и тяжёлой ХСН.
Почему симптомы бывают сильными, даже если фракция выброса нормальная?
Фракция выброса отражает только насосную функцию в систолу. При сохранённой ФВ сердце может плохо расслабляться, а давление наполнения — повышаться. Тогда возникает застой в лёгких и одышка. Поэтому тяжесть симптомов не всегда напрямую соответствует процентам ФВ ЛЖ.
Список литературы
- Шляхто Е.В., Терещенко С.Н., Чесникова А. И., Кобалава Ж. Д. Хроническая сердечная недостаточность. Клинические рекомендации 2024.
- Кардиология: национальное руководство; под ред. Е. В. Шляхто. — 2-е изд., перераб. и доп. — Москва: ГЭОТАР-Медиа, 2021 г.
- Кардиология: учебник; под ред. И. Е. Чазовой — Москва: ГЭОТАР-Медиа, 2024.
- McDonagh T.A., Metra M., Adamo M. et al. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J. 2021.
- Voors A.A. et al. 2023 Focused Update of the 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J. 2023.
- Heidenreich P.A., Bozkurt B., Aguilar D. et al. 2022 AHA/ACC/HFSA Guideline for the Management of Heart Failure. Circulation. 2022.
- Bozkurt B., Coats A.J.S., Tsutsui H. et al. Universal Definition and Classification of Heart Failure. J Card Fail. 2021.
- Savarese G. et al. Global burden of heart failure: a comprehensive and updated review of epidemiology. Cardiovasc Res. 2023.
- Khan M.S. et al. Global epidemiology of heart failure. Nat Rev Cardiol. 2024.
- Braunwald’s Heart Disease: A Textbook of Cardiovascular Medicine. 12th ed. Elsevier; 2022.
- MSD Manual Professional: Overview of Heart Failure / Chronic Heart Failure, актуальная версия.