К аритмиям относят обширную группу нарушений ритма сердца. Они имеют разное происхождение, течение и прогноз. В то время как одни могут приводить к тяжёлым состояниям, вплоть до внезапной смерти, другие не представляют риска для здоровья. Сердечным аритмиям и их разновидностям посвящены целые учебники — это огромный пласт информации.
В этой статье я постарался свести всю информацию к основам, которые должен знать кардиологический пациент. Далее мы с вами обсудим:
- какие бывают виды аритмий;
- всегда ли они опасны;
- как их выявляют и лечат;
- можно ли жить с аритмией;
- почему важно вовремя заметить нарушения.
Что такое аритмия сердца
Аритмия — нарушение сердечного ритма. Понятие весьма широкое, потому что нарушаться сердцебиение может по-разному: ускоряться, замедляться, запаздывать, пропускать отдельные удары и т. д. Человек может ощущать трепетания, провалы, скачки, пробежки и замирания в области сердца. Иногда даже случаются обмороки.

Всё это соответствует различным видам аритмий. К ним относят большую группу состояний, при которых меняется частота и/или последовательность сердечных сокращений. У одних людей эпизоды возникают редко и носят незначительный характер, в то время как для других они являются серьёзной проблемой, влияющей на самочувствие и грозящей осложнениями.
Но прежде чем мы рассмотрим классификацию, я бы хотел рассказать, как работает сердце.
Электрическая активность сердца
Сердце — уникальный орган, обладающий собственным автоматизмом. Он работает как электрогенератор, создавая электрические импульсы, которые запускают цикл сердечного сокращения. Удар за ударом — сердце бьётся без внешних стимулов. Да, нервная система влияет на характер сердцебиения, замедляя и ускоряя его за счёт симпатических/парасимпатических механизмов, но сокращение запускает именно сердце.
Как и полагается электрогенератору, у этого органа есть схема с узлами и проводящими путями, по которой он работает. Каждый её элемент выполняет свои задачи.
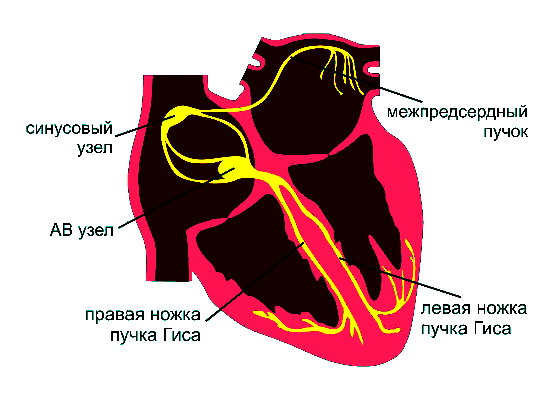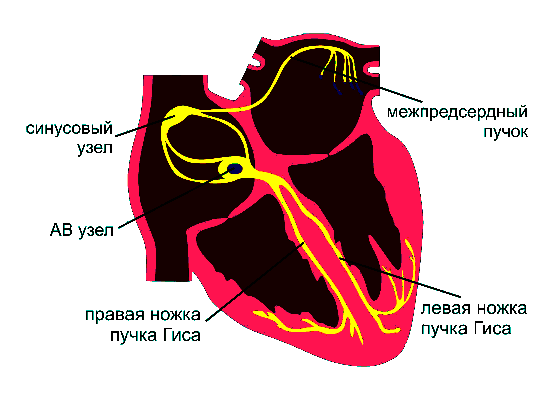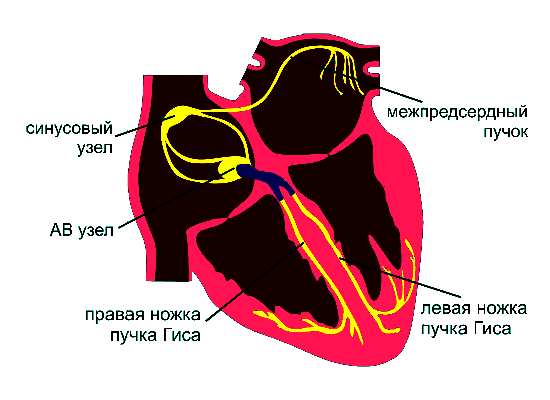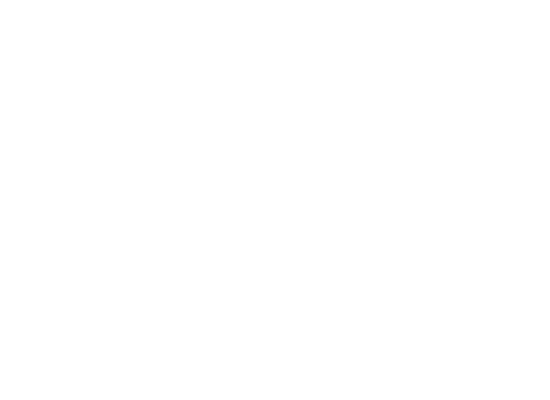
Синусовый узел — запускает ритм
Синусовый узел расположен в верхней части правого предсердия, вблизи устья верхней полой вены. Это основной источник электрических импульсов. Его клетки обладают автоматизмом — они спонтанно деполяризуются и задают базовый ритм сердца. Поэтому синусовый узел называют водителем ритма (пейсмейкером).
Импульсы от него распространяются по миокарду предсердий, вызывая их сокращение.
Атриовентрикулярный узел — задерживает и передаёт
Атриовентрикулярный (АВ) узел расположен в нижней части межпредсердной перегородки. Он задерживает импульс на доли секунды, а потом пропускает дальше. Эта задержка необходима, чтобы предсердия успели сократиться и наполнить желудочки кровью, прежде чем последние начнут сокращаться. Без АВ-узла сердце работало бы беспорядочно.
Пучок Гиса — распределяет по желудочкам
От АВ-узла сигнал поступает в пучок Гиса — специализированный проводящий тракт, проходящий через межжелудочковую перегородку. Пучок Гиса делится на две ножки: правую (идёт к правому желудочку) и левую (к левому желудочку). Они обеспечивают синхронность возбуждения желудочков.
Волокна Пуркинье — отвечают за сердечный выброс
От ножек пучка Гиса импульс распространяется по волокнам Пуркинье, которые пронизывают мышечную ткань (миокард) желудочков. Они отвечают за быстрое и одновременное сокращение всей массы миокарда, что делает выброс крови максимально эффективным.
Резервные водители ритма (пейсмейкеры)
Нарушения могут возникать на любом из участков проводящей системы, начиная с первичной генерации импульса. Природа позаботилась о том, чтобы подстраховать организм. Если синусовый узел перестаёт работать нормально, нижние структуры берут на себя генерацию импульсов, но с более низкой частотой.
- АВ-узел — резервный водитель ритма (пейсмейкер второго порядка)
- Пучок Гиса и волокна Пуркинье — дополнительные «генераторы» (пейсмейкеры третьего порядка).
Однако всё имеет обратную сторону. Иногда запасные водители могут включаться не вовремя и перебивать сердечный ритм — и это может стать отдельной проблемой.
Но я немного забежал вперёд. Рассмотрим аритмии в соответствии с их классификацией.
Классификация и виды нарушений
Аритмии классифицируют по скорости, месту, механизму и по конкретным клиническим формам. Например, по частоте сердечных сокращений различают тахиаритмии, когда ритм становится чрезмерно быстрым, и брадиаритмии, когда ритм заметно урежается.
Оба варианта могут быть как относительно мягкими, так и потенциально опасными — всё решает конкретный вид патологии и состояние больного (есть ли структурная болезнь сердца, выраженные симптомы и факторы риска осложнений).
По месту возникновения аритмии бывают:
- предсердные — когда источник находится выше желудочков;
- желудочковые — на уровне миокарда желудочков;
- атриовентрикулярные — на уровне АВ-узла или между предсердиями и желудочками.
Очень важно локализовать участок, так как эти виды дают разную симптоматику и риски, и их лечение принципиально отличается.
Если же говорить о специфике патологии, то на уровне механизмов могут нарушаться автоматизм, проводимость и возбудимость.
- Нарушения автоматизма — когда происходит сбой генерации импульса.
- Нарушения проводимости — импульс поступает с задержкой, блокируется или идёт обходным путём.
- Нарушения возбудимости — клетки реагируют нестабильно, появляются внеочередные сокращения и очаги.
Наиболее распространённые виды аритмий
Экстрасистолия
Экстрасистолы — внеочередные сердечные сокращения. Ощущаются как удары, провалы, перебои, перевороты в груди. Они знакомы многим (до 70 % здоровых людей), и их периодическое появление — не редкость, особенно на фоне повышенной нервной возбудимости. И чаще вопрос не в том, почему они возникают, а в том, почему ощущаются, так как обычно экстрасистолы происходят незаметно. Как правило, они не представляют угрозы, но в некоторых случаях могут быть связаны с повреждением миокарда.
Фибрилляция предсердий
Один из самых частых и устойчивых вариантов аритмии, когда предсердиях возникает много хаотичных электрических волн. Ритм становится неровным, а работа предсердий — раскоординированной. Такая аритмия может снижать переносимость нагрузки и повышать риск осложнений, поэтому её необходимо наблюдать и контролировать. Лечение всегда индивидуальное: контроль ЧСС и ритма сердца, профилактика тромбозов при наличии показаний.
Пароксизмальные тахикардии
Это приступы внезапного учащённого сердцебиения, которые могут начинаться и заканчиваться резко. Основаны на механизме ре-энтри (re-entry), при котором электрический импульс в сердце начинает бегать по замкнутому контуру. Каждый такой контур запускает очередное сокращение. Ритм становится очень частым, регулярным и стартует/заканчивается резко.
Вот как это происходит:
- В норме импульс идёт по проводящей системе в одном направлении и затухает.
- При ре-энтри образуется дополнительная петля, на которую перескакивает импульс.
- Он возвращается к узлу и заново проходит путь — потом опять на петлю, и так по кругу.
Пока патологическая цепочка не разорвётся, приступ продолжается.
Чаще всего наблюдаются:
- Атриовентрикулярная узловая реципрокная тахикардия (АВУРТ) — когда патологический круг расположен рядом с атриовентрикулярным узлом.
- Атриовентрикулярная реципрокная тахикардия (АВРТ) — из-за дополнительного пути проведения между предсердиями и желудочками, как при синдроме Вольфа-Паркинсона-Уайта.
Ре-энтри тахикардии успешно поддаются лечению при помощи катетерной абляции сердца. Метод представляет собой прижигание (как правило, с помощью радиочастотного излучения), когда в области петли формируют рубчик — он разрывает патологический контур и не даёт импульсу закольцовываться.
Трепетание предсердий
Похоже на фибрилляцию, поскольку возникает на том же уровне — предсердном, но имеет уже известный вам механизм ре-энтри. При трепетании возникает одна устойчивая круговая цепочка вокруг трёхстворчатого клапана — сокращения предсердий становятся очень частыми, но более регулярными, чем при фибрилляции. При этом состоянии эффективна абляция, когда участок патологической цепочки прерывается, и импульс возвращается на свой законный маршрут.
Блокада
Это тоже нарушение проведения электрического сигнала, но другого характера. Импульс при блокаде может проходить с задержкой, проходить неполно (часть теряется по пути) либо на определённом участке не проходить вовсе. В результате сокращения становятся слишком редкими, нерегулярными или рассогласованными.
Атриовентрикулярная (АВ) блокада
При АВ блокаде сигнал из предсердий не проходит к желудочкам (или проходит с задержкой). Клинически этот вариант наиболее значимый, потому что желудочки — основной насосный отдел сердца, и если команда до них не доходит, ритм становится редким или нестабильным.
Человек может ощущать внезапную слабость, головокружение, пелену перед глазами, предобмороки и обмороки, непереносимость нагрузки. Мозг испытывает перебои с кровоснабжением — нехватка кислорода и питания иногда приводит к потере сознания.
Блокада ножек пучка Гиса (внутрижелудочковая)
Здесь импульс до желудочков доходит, но далее возникает рассинхрон: разные участки миокарда активируются с разной скоростью. Часто такая блокада вообще никак не ощущается и оказывается случайной находкой на ЭКГ. Однако при наличии структурной болезни сердца или сочетании с другими нарушениями проводимости она становится клинически значимой.
Блокада может быть эпизодической. Некоторые пациенты пугаются случайных находок на ЭКГ — а повторов не возникает. Бывает и так, что сегодня мы снимаем кардиограмму и блокады не наблюдаем, а завтра она появляется, и послезавтра, и так далее. В этом случае врач назначает холтеровское ЭКГ. Чтобы либо исключить, либо выявить патологию — и сопоставить с симптомами, которые, впрочем, при блокаде развиваются не всегда.
Наличие и отсутствие симптомов зависит от того, как сильно блокада влияет на сердцебиение. Если сердце работает с паузами и выраженным урежением ритма, они неминуемы: слабость, головокружение, затуманенное сознание. Но возможны и варианты.
Так, выше я писал про резервные водители ритма. Они могут включаться при блокаде и поддерживать электрическую активность сердца. В одних случаях этого бывает достаточно, в других нет — зависит от нагрузки и состояния органа.
Блокады чаще становятся значимыми при заболеваниях миокарда/клапанов, после воспалительных процессов, при ишемических изменениях. Отдельный фактор — препараты, которые замедляют проведение: иногда именно лекарственная нагрузка вскрывает проблему.
Если блокада приводит к выраженным нарушениям, больному устанавливают кардиостимулятор. Он обеспечивает предсказуемую частоту сокращений тогда, когда собственная проводящая система этого сделать не может.
Рекомендация: если вы часто падаете в обмороки или испытываете предобморочные состояния, покажитесь врачу-кардиологу. Это может быть признаком блокады. Также на неё могут указывать внезапная сильная слабость с потемнением, выраженная одышка, боль/давление в груди на фоне эпизода нарушения сердечного ритма.

Причины аритмий
Аритмия может появляться по разным причинам:
- из-за болезней сердца (инфаркт, кардиомиопатия, пороки клапанов);
- на фоне гормональных и обменных расстройств (например, гипертиреоз);
- при дефиците калия и магния;
- после приёма некоторых лекарств, алкоголя, стимуляторов;
- при стрессе, недосыпе, обезвоживании и сильных нагрузках.
Иногда она возникает и у совершенно здоровых людей — например, единичные экстрасистолы на фоне стресса или усталости.
Для вашего удобства я собрал все причины и разделил на четыре группы — кардиальные, внесердечные, лекарственные (включая вещества-стимуляторы) и функциональные, —выделив каждую в отдельную таблицу.
| Группа | Механизм | Примеры |
|---|---|---|
| Ишемическая болезнь сердца | Рубцы и ишемия нарушают проводимость и создают очаги ре-энтри | Инфаркт миокарда, хроническая ишемия |
| Кардиомиопатии | Ремоделирование миокарда, фиброз, дилатация камер | Дилатационная, гипертрофическая, аритмогенная ПЖ |
| Воспалительные заболевания | Повреждение клеток проводящей системы | Миокардит, перикардит |
| Пороки клапанов | Перегрузка предсердий и желудочков, дилатация | Митральная регургитация, стеноз |
| Возрастные изменения | Фиброз проводящей системы | Дегенерация синусового и АВ-узла |
| Фактор | Как влияет |
|---|---|
| Эндокринные | Тиреотоксикоз — тахиаритмии; гипотиреоз — брадикардия |
| Электролитные | Калий, магний, кальций — экстрасистолы и тахиаритмии, в т. ч. опасные |
| Хронические заболевания лёгких | Гипоксия и лёгочная гипертензия — предсердные аритмии |
| Апноэ сна | Симпатическая активация, ночные брадитахиаритмии |
| Инфекции и лихорадка | Учащение ритма, триггер аритмий |
| Группа | Пример эффекта |
|---|---|
| Антиаритмики | Парадоксальная проаритмия |
| Бета-агонисты, симпатомиметики | Тахикардия |
| Диуретики | Гипокалиемия — экстрасистолия |
| Антидепрессанты, антипсихотики | Удлинение QT — риск пируэтной тахикардии |
| Алкоголь | Фибрилляция предсердий после запоя |
| Кофеин, стимуляторы, наркотики | Триггер тахиаритмий |
| Фактор | Механизм |
|---|---|
| Стресс и тревога | Симпатическая активация — тахикардия, экстрасистолы |
| Недосып и переутомление | Вегетативный дисбаланс |
| Физическая нагрузка | Физиологическая тахикардия, у спортсменов — брадикардия |
| Обезвоживание | Электролитные сдвиги |
| Беременность | Гемодинамическая перегрузка и гормональные изменения |
Чем опасна аритмия
В одних случаях аритмии неопасны и доброкачественны — например, единичные экстрасистолы. В других — могут угрожать здоровью и даже жизни.
Нарушение кровоснабжения
При неэффективном ритме сердце хуже обеспечивает органы кровью. Ткани испытывают латентную гипоксию и дефицит питания, что проявляется слабостью, снижением переносимости нагрузки, ухудшением качества жизни.
Угроза жизни (некоторые виды)
Жизнеугрожающими называют прежде всего желудочковые тахиаритмии (тахикардия и фибрилляция) — состояния, при которых электрическая активность становится такой быстрой и/или хаотичной, что сердце теряет способность нормально качать кровь. Они опасны тем, что могут быстро привести к резкому падению кровоснабжения мозга, потере сознания и остановке кровообращения.
Риск тромбообразования
Для ряда аритмий (особенно предсердных) основные проблемы связаны не столько с симптомами, сколько с потенциальным тромбообразованием. Это увеличивает риск тромбоэмболических осложнений, прежде всего ишемического инсульта и эмболии крупных артерий.
Внимание! Если на фоне перебоев в сердце появляется сильная боль и/или давление в груди, выраженная одышка, внезапная слабость с предобмороком или обморок — необходимо срочно обратиться за неотложной помощью.
Диагностика аритмии
Симптомы и признаки
Аритмии могут давать о себе знать разными симптомами.
- Ощущение перебоев и замираний — как будто сердце пропустило удар. Экстрасистолы или нерегулярный ритм ощущаются как провалы, перевороты, толчки.
- Учащённое или замедленное сердцебиение, которое нередко сопровождается одышкой и/или тревогой.
- Слабость, головокружение, туман в голове — если ритм становится неэффективным, мозг и мышцы голодают и задыхаются.
- Обмороки и предобморочные состояния — важные признаки. Они могут быть связаны с кратковременным падением кровоснабжения мозга.
Часто аритмия протекает и вовсе бессимптомно. Эпизоды бывают короткими и проходят сами — либо мозг привыкает к гипоксии и перестаёт реагировать на неё. В некоторых случаях этого недостаточно для выраженных проявлений. Поэтому они чаще оказывались случайной находкой, нежели результатом жалоб пациентов.
Но так было раньше. Сейчас ситуация изменилась.
По данным международной статистики, в последние годы выявляемость нарушений сердечного ритма, прежде всего фибрилляции предсердий, заметно улучшилась. Предполагается, что это связывают с популяризацией устройств для домашнего ЭКГ мониторинга. Как в своё время распространение УЗ-исследований увеличило диагностируемость хронических заболеваний, так и сегодня часы с функцией электрокардиографии работают на опережение симптомов.
В рандомизированном исследовании eBRAVE-AF (2022 г.) цифровой скрининг (самоизмерения + подтверждение Холтером) более чем в 2,1 раза повышал выявляемость клинически значимой фибрилляции предсердий по сравнению с обычной диагностической практикой.
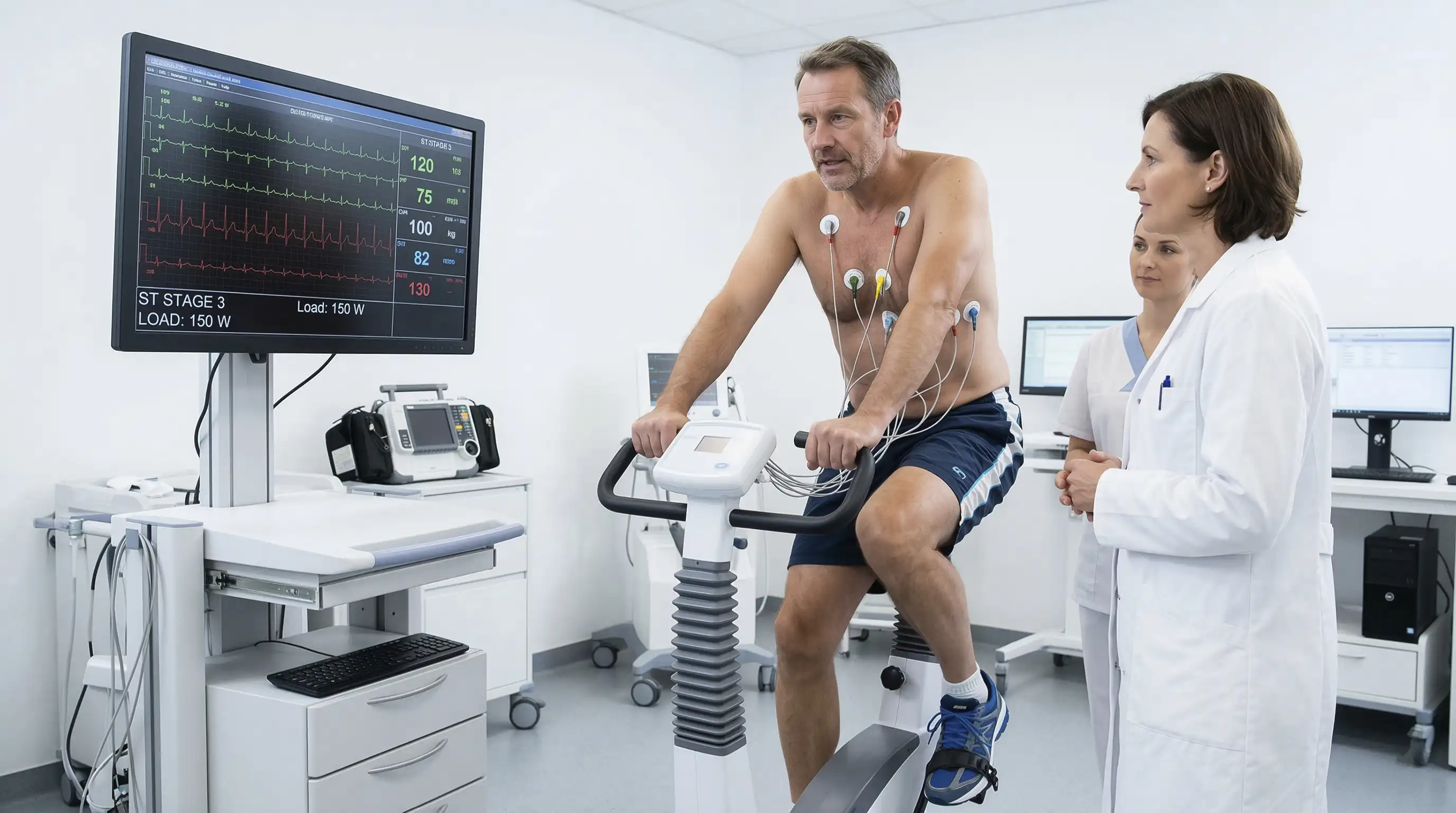
Методы диагностики
В ходе диагностики аритмии пациента могут направить на:
Главная трудность состоит в том, что нарушения сердечного ритма эпизодичны. Раньше пациент приходил к врачу, ему назначали базовую ЭКГ — и вероятность, что за минуту, пока записывается кардиограмма, случится эпизод, стремилась к нулю.
С появлением холтеровского метода задача облегчилась. Суточное исследование позволяет поймать большинство аритмий. Сейчас во многих клиниках имеются приборы, которые могут непрерывно работать по 2–3 дня. А в более сложных случаях используют патч-системы, способные записывать ЭКГ 1–2 недели. Поэтому выявляемость резко возросла.
Если ритм нарушается под нагрузкой, больному назначают стресс-тесты: человек бежит по тредмил-дорожке или крутит педали велоэргометра, а ЭКГ-аппарат регистрирует график электрической активности сердца. Также врач может отправить больного на лабораторную диагностику сердца, чтобы тот сдал анализы на сердечные маркеры.
Ну и конечно, ЭФИ — электрофизиологическое исследование — когда в сердце через катетер вводят электроды и стимулируют внешними импульсами. Это позволяет пронаблюдать, как распространяются сигналы в моменте, найти источник (например, петлю ре-энтри) и при необходимости сразу прижечь её с помощью радиочастотной абляции.
Отдельно стоит упомянуть часы здоровья с функцией ЭКГ. Они позволяют регулярно отслеживать ритм — что становится поводом для своевременного обращения к врачу. Конечно, не все нарушения можно выявить при помощи одноканальной ЭКГ (а именно такая формируется при записи с носимых устройств), но самые распространённые — да. Например, фибрилляцию предсердий.
За рубежом носимые устройства с ЭКГ активно исследуются и в ряде стран уже получили клиническое одобрение для домашнего применения. Кроме того, некоторые модели (такие как HEALTHBAND Pro №10) оснащены дополнительными съёмными электродами и могут работать в режиме Холтера.
| Тип аритмии | Где возникает | Механизм | Как ощущается | Опасность |
|---|---|---|---|---|
| Экстрасистолия | Предсердия или желудочки | Повышенная возбудимость (внеочередной импульс) | Переворот, толчок, пауза | Обычно доброкачественная, но требует оценки при частоте или симптомах |
| Фибрилляция предсердий | Предсердия | Множественные хаотичные волны возбуждения | Нерегулярный пульс, слабость, одышка | Повышает риск инсульта и сердечной недостаточности |
| Трепетание предсердий | Предсердия | Ре-энтри (круговая волна) | Учащённый, часто регулярный ритм | Риск тромбозов, часто лечится абляцией |
| Пароксизмальная наджелудочковая тахикардия | АВ-узел / дополнительные пути | Ре-энтри | Внезапные приступы сильного сердцебиения | Обычно неопасна, но снижает качество жизни |
| Желудочковая тахикардия | Желудочки | Ре-энтри или повышенный автоматизм | Частое сердцебиение, слабость, головокружение | Потенциально жизнеугрожающая |
| Желудочковая фибрилляция | Желудочки | Хаотичная электрическая активность | Потеря сознания | Немедленно смертельно без дефибрилляции |
| Синусовая брадикардия | Синусовый узел | Снижение автоматизма | Редкий пульс, слабость | Часто физиологична (спорт), иногда патологична |
| Синусовая тахикардия | Синусовый узел | Повышенный автоматизм | Частый пульс, тревога | Обычно реакция на нагрузку/стресс |
| АВ-блокада I–III степени | АВ-узел | Нарушение проводимости | Головокружение, обмороки (при тяжёлых формах) | При II–III степени может требовать кардиостимулятор |
| Блокада ножек пучка Гиса | Внутрижелудочковая проводящая система | Нарушение проводимости | Часто бессимптомно | Значимо при болезни сердца |
Лечение аритмии
Лечение зависит от вида аритмии, частоты эпизодов, влияния на самочувствие и риски для сердечно-сосудистой системы. В одних случаях достаточно наблюдения и медикаментозной терапии, в других — требуются инвазивные методы, такие как радиочастотная абляция и установка имплантируемых устройств.
Медикаментозная терапия
С помощью медикаментов можно снизить частоту эпизодов, уменьшить выраженность симптомов, контролировать ритм, предупредить развитие осложнений у отдельных пациентов (например, образования тромбов).
Инвазивные методы
- Катетерная абляция применяется при некоторых тахикардиях и предсердных аритмиях.
- Имплантируемые устройства (например, стимуляторы при значимых блокадах, дефибрилляторы при высоких рисках опасных желудочковых аритмий) защищают сердце от остановки и/или поддерживают рабочий ритм.
Наблюдение
Иногда аритмия бывает редкой или кратковременной, не имеет выраженных проявлений и риска осложнений. В этом случае врач может просто наблюдать её — с контролем динамики. В этом случае больному назначают регулярные обследования (ЭКГ, холтеровское мониторирование). И здесь часы здоровья могут стать незаменимым инструментом — для домашнего самонаблюдения.
Профилактика
Профилактика аритмии направлена на уменьшение вероятности эпизодов и раннее распознавание симптомов.
- Контроль факторов риска. Прежде всего необходимо лечить и контролировать фоновые сердечно-сосудистые заболевания и снизить факторы, которые повышают вероятность нарушений ритма (в том числе коррекция образа жизни, снижение стресса и нормализация сна).
- Наблюдение у кардиолога. Не стоит пускать своё состояние на самотёк — наблюдайтесь у врача, который знает, когда пересматривать тактику, какие симптомы считать важными, как фиксировать эпизоды, какие исследования нужны при изменениях.
- Самостоятельный контроль сердца. Чем больше информации у врача об эпизодах аритмии, тем более детальной картиной он располагает. А это помогает поставить верный диагноз и подобрать эффективную тактику лечения.
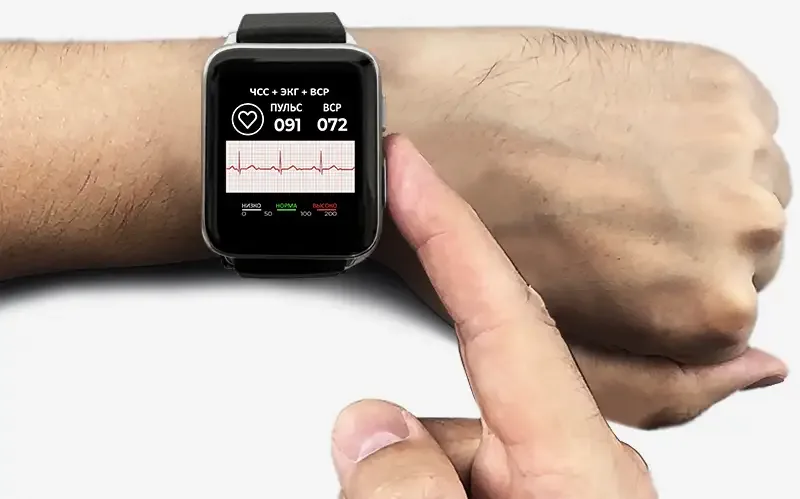
Аритмия и самоконтроль
Ключевая проблема аритмий — эпизодичность. Именно из-за неё люди месяцами ходят с жалобами, а на обследовании всё нормально, потому что в моменте приступа нет. Некоторые аритмии не попадают даже в интервал холтеровской ЭКГ — эпизоды возникают раз в несколько дней или реже.
И вот здесь я рекомендую своим пациентам иметь под рукой устройство, которое позволяет:
- измерять пульс, рутинно и при симптомах;
- контролировать артериальное давление;
- в идеале — снимать ЭКГ в момент приступа.
И это не только тонометр, но и профессиональные часы и браслеты здоровья. Оптимально — с функцией ЭКГ и манжетным измерением АД.
Также я прошу отслеживать динамику: какие эпизоды возникают чаще, что их провоцирует, как меняется ситуация на фоне терапии или коррекции режима. При наличии носимого устройства это несложно, так как статистика по всем эпизодам отображается в приложении. То есть я могу запросить отчёт — и получить картину более подробную, чем со слов пациента. Память нас подводит чаще, чем техника.
Среди устройств HEALTHBAND ЭКГ снимают следующие модели:
- Pro №5 и 5М;
- Pro №80 и 80 ME;
- Biomer BT68;
- Dr. Hofner;
- браслет Pro №10 с режимом Холтера.
Они помогают поймать и зафиксировать эпизоды в реальной жизни — больному остаётся лишь показать врачу запись с дневником симптомов.
В отличие от человека, прибор лишён субъективности — если есть аритмия, он её покажет. Это особенно важно, когда она возникает редко и проявляется по-разному, из-за чего её путают с тревогой, усталостью, перегрузкой. Более того, умные алгоритмы выполняют расшифровку графика, и при наличии патологических ритмов предупреждают о возможных нарушениях.
Единственное ограничение — устройства с одноканальной ЭКГ выявляют не все аритмии. Они могут фиксировать аномальный ритм при приступах, но есть типичные ситуации, когда они не обнаруживают его — или обнаруживают, но неправильно интерпретируют.
К таким ситуациям относят:
- аритмии, для распознавания которых требуется несколько отведений, например, трепетание предсердий и предсердные тахикардии;
- АВ-блокады и нарушения проведения сигнала между предсердиями и желудочками — их трудно оценивать, если на одноканальной записи плохо видны P-волны.
Тем не менее, даже в этих случаях носимые устройства полезны, ведь могут выявить хотя бы сам факт аритмии. Дальше уже задача врача — назначить исследование, которое позволит уточнить её характер.
Выводы
Аритмия — большая группа нарушений ритма и проводимости, которые могут иметь разные причины и механизмы. Некоторые из них неопасны и встречаются у здоровых людей, особенно на фоне стресса и повышенной чувствительности, тогда как другие способны приводить к угрожающим жизни состояниям.
Поэтому лечение может ограничиваться наблюдением и/или медикаментозной терапией, а в ряде случаев требует инвазивного вмешательства — например, катетерной абляции или установки устройства, поддерживающего ритм. Главное — вовремя заметить проблему: холтеровское мониторирование и методы электрофизиологии позволяют поймать аритмию в реальной жизни либо уточнить её механизм при специальном обследовании.
В последние годы ситуация улучшилась: стали доступны часы здоровья с функцией ЭКГ. Раньше они были экспериментальной разработкой, которую мало кто мог себе позволить, теперь многие кардиопациенты носят такие часы и регулярно снимают с их помощью электрокардиограмму — чтобы контролировать ритм.
В результате медицина становится более точной: пациент осознанно отслеживает симптомы и собирает данные, а врач сопоставляет жалобы с ЭКГ-записью и сводкой физиологических показателей. Это делает диагностику и лечение аритмий более адресными и эффективными. Регулярный самоконтроль не заменяет врача, но значительно повышает шанс раннего выявления патологии.
Частые вопросы (FAQ) по аритмии
Всегда ли аритмия опасна?
Нет. Аритмия — общий термин для разных нарушений ритма, которые различаются по своим рискам. Единичные экстрасистолы у здорового человека часто оказываются доброкачественными. Но есть аритмии, приводящие к серьёзным осложнениям. Всё зависит от их вида и состояния пациента.
Можно ли жить с аритмией?
Чаще всего — да. Многие люди годами живут с аритмией при правильной тактике наблюдения и терапии, уменьшении триггеров, лечении сопутствующих заболеваний. Главное — не игнорировать проявления, фиксировать эпизоды и понимать свой диагноз, потому что разные нарушения требуют разного подхода.
Как понять, что у меня аритмия, если симптомов нет?
Иногда — никак, пока не выполните кардиологическое исследование. Часть аритмий протекает бессимптомно или ощущается как усталость, снижение выносливости, туман в голове. Самый надёжный путь — Холтер-мониторирование, стресс-тест или фиксация эпизода дома (если используете носимое устройство с одноканальной ЭКГ) с последующей врачебной интерпретацией.
Можно ли выявить аритмию дома?
Частично — да. Дома можно заметить нерегулярный пульс, эпизоды резкого учащения/урежения ритма и попытаться зафиксировать их носимым устройством с ЭКГ, если оно есть. Но одноканальная ЭКГ не видит все аритмии, поэтому выводы — всегда за врачом.
Чем отличается экстрасистолия от фибрилляции предсердий?
Экстрасистолами называют отдельные внеочередные сокращения. Человек ощущает перебой, удар или провал в области сердца — или их серию, а затем ритм возвращается к обычному. Фибрилляция предсердий — устойчивое нарушение, при котором ритм становится нерегулярным на протяжении эпизода (от нескольких минут до нескольких дней и более).
Нужно ли лечить каждую аритмию?
Нет. Некоторые аритмии требуют только наблюдения и коррекции провоцирующих факторов. Другие лечат, чтобы уменьшить проявления, предотвратить осложнения или снизить риск опасных событий. Решение зависит от вида аритмии, частоты эпизодов, переносимости, сопутствующих заболеваний и результатов обследований — универсального ответа нет.
Когда при аритмии нужно обращаться срочно?
Срочно — если на фоне перебоев или приступа сердцебиения появились обморок/предобморок, выраженная одышка, сильная слабость, боль или давление в груди, внезапная невнятность речи, слабость в конечностях. Это признаки опасного состояния, требующего немедленной оценки.
Может ли стресс вызывать аритмию?
Стресс сам по себе не формирует аритмию, но может провоцировать или усиливать эпизоды, влияя на нервную регуляцию, сон, дыхание, стимуляторы и общее напряжение. Поэтому уменьшение стресса важно как часть профилактики: оно снижает частоту триггеров и улучшает переносимость симптомов.
Источники литературы
- Исса З.Ф., Миллер Д.М., Зайпс Д.П. Клиническая аритмология и электрофизиология: пер. с англ. М.: Логосфера, 2022.
- Шальнев В.И. Аритмии сердца: учебное пособие. Издательство СЗГМУ им. И. И. Мечникова, 2020.
- Bonow R.O., Mann D.L., Tomaselli G.F., Bhatt D.L., Solomon S.D., Braunwald E., editors. Braunwald’s Heart Disease: A Textbook of Cardiovascular Medicine. 12th ed. Philadelphia (PA): Elsevier, 2021.
- Jalife J., Stevenson W.G., editors. Zipes and Jalife’s Cardiac Electrophysiology: From Cell to Bedside. 8th ed. Philadelphia (PA): Elsevier, 2022.
- Strauss D.G., Schocken D.D. Marriott’s Practical Electrocardiography. 13th ed. Philadelphia (PA): Wolters Kluwer, 2021.
- Lubitz S.A., Faranesh A.Z., Selvaggi C., Atlas S.J., McManus D.D., Singer D.E., Pagoto S., McConnell M.V., Pantelopoulos A., Foulkes A.S. Detection of atrial fibrillation in a large population using wearable devices: the Fitbit Heart Study. Circulation, 2022.
- Родионова Ю.В. Фибрилляция и трепетание предсердий. Клинические рекомендации 2025. Российский кардиологический журнал, 2025.
- Родионова Ю.В. Брадиаритмии и нарушения проводимости. Клинические рекомендации 2025. Российский кардиологический журнал, 2025.
- Родионова Ю.В. Желудочковые нарушения ритма сердца. Внезапная сердечная смерть. Клинические рекомендации 2025. Российский кардиологический журнал, 2025.
- Попов С.В., Давтян К.В., Шубик Ю.В., Артюхина Е.А., Базаев В.А. и др. Наджелудочковые тахикардии. Клинические рекомендации 2025. Российский кардиологический журнал, 2025.
- Schreinlechner M., Rizas K.D., Bauer A. Digital screening for atrial fibrillation ready for prime time? Lessons learned from eBRAVE-AF. Clin Transl Med, 2023