Здравствуйте, уважаемые читатели. В статье мы поговорим о том, как человеку с заболеванием сердца улучшить своё здоровье и снизить риск осложнений с помощью восстановительного лечения, или реабилитации.
Кардиореабилитация – сочетание межпрофессиональных вмешательств и процедур, адаптированное к индивидуальным потребностям пациента с сердечно-сосудистым заболеванием и направленное на улучшение качества его жизни, снижение риска осложнений и смерти. Она необходима всем людям с ИБС, сердечной недостаточностью, после инфаркта миокарда, после хирургических вмешательства на сердце и сосудах, а также при инсульте – возможном осложнении гипертонической болезни или фибрилляции предсердий. В задачи реабилитации входит улучшение сократимости сердца, замедление прогрессирования атеросклероза, увеличение физических и психических возможностей пациента.
Программы кардиореабилитации включают консультации по вопросам здорового питания, контроль веса, артериального давления, липидов и глюкозы в крови, отказ от курения табака, определение уровня физической активности, индивидуальный подбор тренировочной нагрузки. Занимаются этими вопросами реабилитологи с участием кардиолога, медицинского психолога, невролога, врача ЛФК, специалиста по функциональной диагностике.
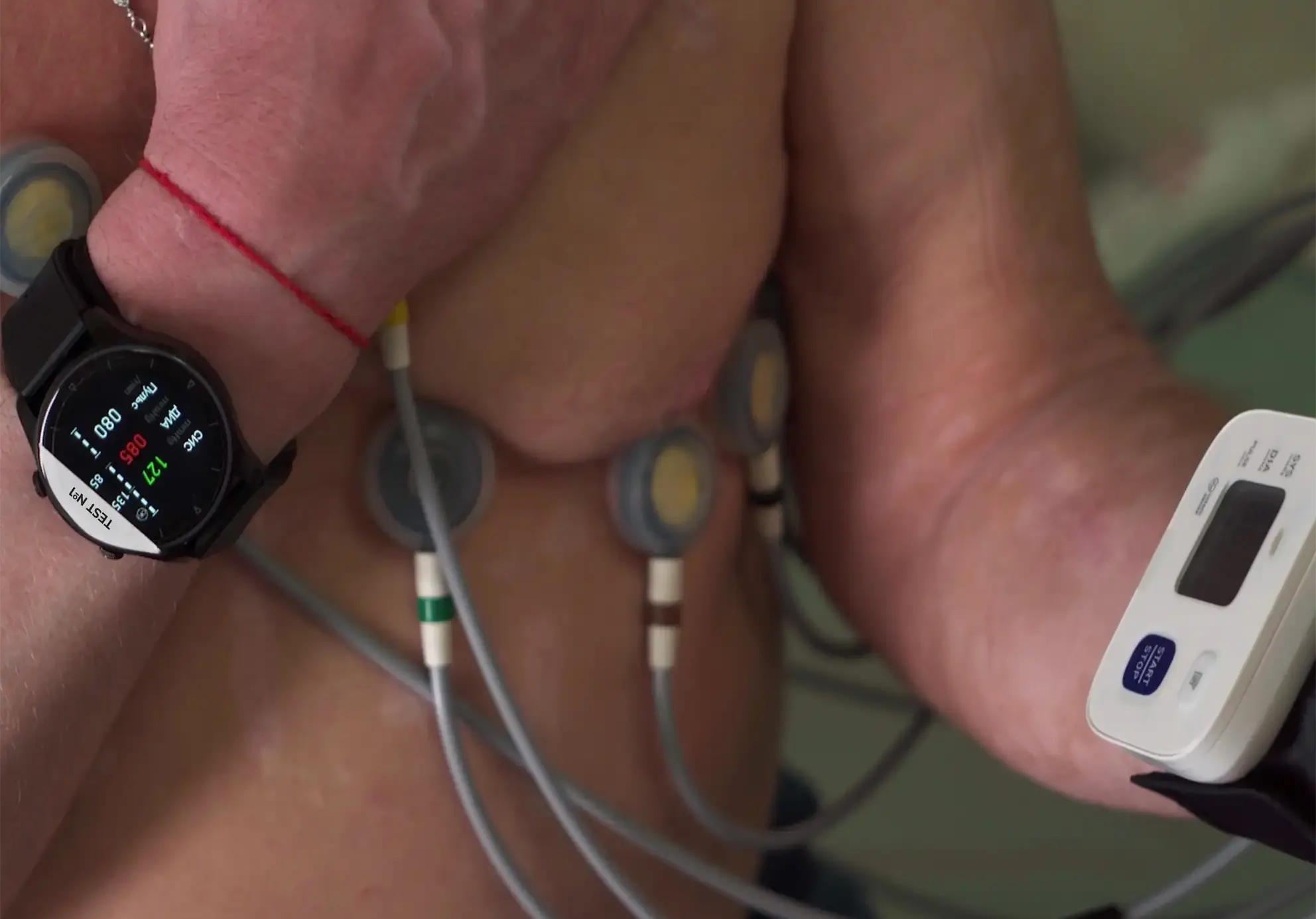
После завершения программы активной реабилитации поддерживать своё здоровье необходимо в течение всей жизни. Для контроля работы сердца полезны индивидуальные устройства – часы и браслеты здоровья. Такие аппараты должны быть постоянным спутником любого человека, который нуждается в кардиореабилитации.
Показания к кардиореабилитации:
Медицинская реабилитация кардиологических пациентов должна быть системной. Она проводится непрерывно в несколько этапов, под наблюдением врачей разного профиля. Важно, чтобы пациент понимал задачи каждого этапа реабилитации и мог отследить достижение её целей. Так кардиореабилитация становится эффективным средством вторичной профилактики, которое продлевает жизнь человека.
Восстановительные программы при заболеваниях сердечно-сосудистой системы разнятся в зависимости от тяжести состояния пациента. Кардиореабилитация состоит из трёх этапов:
Кардиологическая реабилитация проводится в любое время от начала заболевания, как только состояние пациента стабилизируется. Оцениваются реабилитационный потенциал, возможные противопоказания к методам восстановительной терапии. Для каждого больного создаётся индивидуальная программа с чёткими целями.
Начало реабилитации необходимо с поступления пациента в отделение интенсивной терапии после развития у него признаков инфаркта миокарда или других тяжёлых заболеваний. Ему рекомендуется очень непродолжительный постельный режим, на второй день больной должен уже поворачиваться и садиться в кровати. В это же время до пациента необходимо донести мысль об успехах в лечении ИБС, о возможностях вернуться к обычной жизни и труду с помощью кардиореабилитации и другой вторичной профилактики.
Через 2 – 3 дня пациента переводят в отделение, где он должен вставать, ходить по палате, выполнять несложные упражнения в положении сидя (комплекс ЛФК №2). Ему рассказывают о планах дальнейшего лечения и физического восстановления. Хорошо, если в этот процесс вовлечены близкие больного.
В зависимости от индивидуальной реакции через несколько дней пациенту разрешают ходить по коридору, посещать душ, выполнять комплекс лечебной физкультуры №3. Постепенно увеличивается расстояние ходьбы – от 50 метров до 500 метров в течение дня. Перед выпиской из стационара пациенту разрешают подниматься по лестнице на 1 этаж.
Рекомендации по реабилитации в стационаре на втором этапе включают расширение двигательной активности пациента. Помимо ходьбы по коридору и лестнице он занимается лечебной физкультурой, а также начинает использовать тренажёры. Полезны занятия на велотренажёре, ходьба по беговой дорожке, на степпере. Больного консультирует психотерапевт или медицинский психолог.
Третий этап реабилитации после стентирования или другого лечения ИБС проводится в амбулаторных условиях. В течение 3 месяцев перенёсший инфаркт миокарда человек выполняет такую программу:
Через 3 – 4 месяца человек, перенёсший инфаркт миокарда, продолжает выполнять все реабилитационные процедуры самостоятельно на дому, регулярно посещая врача. Перед этим его необходимо обучить принципам самоконтроля. Безопасность тренировок можно контролировать с помощью телемедицинских технологий, но при отсутствии такой возможности большую пользу принесут индивидуальные устройства, отслеживающие изменения ЭКГ, пульс, давление, сатурацию и другие показатели – профессиональные часы и браслеты здоровья.
Время реабилитации после операции на коронарных артериях определяется индивидуально. Через 6 – 12 месяцев проводится оценка трудоспособности пациента, при необходимости его направляют на МСЭК (Медико-социальная экспертиза). Третий этап кардиореабилитации очень важен для снижения риска осложнений сердечно-сосудистых заболеваний. Он должен продолжаться в течение всей жизни больного.
Программа кардиореабилитации составляется с учётом индивидуальных возможностей каждого больного с заболеванием сердечно-сосудистой системы. Для этого определяется реабилитационный потенциал больного – совокупность показателей, которые помогают подобрать оптимальный режим восстановительного лечения и определить показания для перевода на следующий этап реабилитации.
При определении реабилитационного потенциала учитываются:
Имеется 4 уровня реабилитационного потенциала, на каждом из которых человеку предлагаются разная степень ответственности за своё здоровье и различный объём восстановительного лечения.
Такой пациент способен частично самостоятельно восстановиться после инфаркта или кардиохирургической операции, ему не требуется весь комплекс реабилитационного лечения. Ему необходима информация о здоровом питании, режиме физической активности, прекращению курения, а также модификация факторов риска (массы тела, уровня липидов и глюкозы в крови). Такого пациента следует обучить принципам самоконтроля артериального давления, пульса, насыщения крови кислородом, в том числе с помощью индивидуальных носимых устройств.
Это наибольшая часть пациентов, перенёсших инфаркт миокарда или кардиохирургическое вмешательство. Им показана комплексная помощь в реабилитации для восстановления хорошего качества жизни. Им также необходим самоконтроль здоровья с помощью специальных часов, браслетов, Холтер рекордеров.
Чтобы добиться улучшения здоровья у таких больных, необходимо увеличивать продолжительность каждого этапа реабилитации и снижать его интенсивность. Чтобы не допустить перегрузки сердца и сосудов, вовремя обнаружить признаки неблагополучия, необходимо постоянно держать под контролем показатели частоты сокращений сердца, артериального давления, насыщения крови кислородом. Ухудшение этих показателей должно стать поводом для повторного обращения к кардиологу.
Такие пациенты нуждаются в медикаментозном лечении, симптоматической терапии, уходе. Хотя физические тренировки для них невозможны, им очень полезна дыхательная гимнастика, упражнения лёжа в постели и сидя. Реабилитационный диагноз определяется на каждом этапе восстановительного лечения. Он должен быть указан в медицинской документации.
Основы реабилитации после операции аорто-коронарного шунтирования (АКШ) те же, что и после перенесённого инфаркта миокарда, но восстановительное лечение всё же имеет особенности. Пациенты после операции могут опасаться выполнять физические упражнения или испытывают мышечную слабость.
Лечебная реабилитация после АКШ на 30% снижает смертность пациентов, уменьшает частоту повторных госпитализаций, снижает влияние на течение болезни факторов риска (например, повышенного артериального давления или сахарного диабета), помогает справиться со стрессом, тревогой и депрессией в послеоперационном периоде. Поэтому её должны получать все прооперированные больные.
Комплекс реабилитации после шунтирования включает несколько компонентов:
Программа физических тренировок назначается после определения максимальной нагрузки на беговой дорожке или велоэргометре. Такие исследования проводятся перед выпиской из стационара или в первые недели амбулаторного наблюдения у кардиолога. Задачей врача является определение толерантности к нагрузке, то есть способности больного переносить физические упражнения. В ходе велоэргометрии или тредмил-теста определяется максимально возможная и при этом безопасная нагрузка для каждого пациента. Достигнутую величину пульса следует запомнить, её нужно будет использовать при самоконтроле с помощью индивидуальных устройств.
В первые два месяца после операции рекомендуется отказаться от тренировок мышц плечевого пояса, отдавая предпочтение кардионагрузке. Одно занятие состоит из 10-минутной разминки (ходьбы или езды на велотренажёре), 5 минут растяжки, 30 минут аэробных упражнений и 10-минутного периода «заминки» (медленная ходьба, растяжка). Упражнения для реабилитации подбираются так, чтобы поддерживать частоту пульса в пределах 60 – 70% от достигнутой во время нагрузочной ЭКГ-пробы. Можно контролировать пульс на запястье, но это неудобно – приходится постоянно останавливаться. Лучше всего пользоваться часами и браслетами здоровья, отслеживающими частоту сокращений сердца и артериальное давление во время тренировок.
Если в ходе занятия пульс часто повышается более 80% от максимально допустимой величины, или давление повышается более 190/100 мм рт. ст., необходимо снизить интенсивность упражнений и обратиться к врачу для коррекции терапии.
Послеоперационная реабилитация людей, перенёсших операцию на сердечном клапане, так же, как и при ИБС, проводится с участием специалистов разных профилей. Исследования показали, что качественное восстановительное лечение способствует повышению качества жизни таких больных.
Особенности больных с пороками клапанов, которые нужно учитывать при составлении плана реабилитации:
Помимо лекарственной терапии, помощи медицинского психолога, всем пациентам необходимо определить допустимый для них уровень нагрузок. Обычно они способны идти в низком темпе несколько минут, а затем появляется одышка. После операции по замене аортального или митрального клапана следует постепенно увеличивать дистанцию и время ходьбы, пока 45-минутная прогулка обычным шагом не будет вызывать одышки и желания замедлить темп. В среднем этой цели реабилитации желательно достигнут за полгода после хирургического вмешательства. Таким образом, восстановление после замены клапана идёт медленнее, чем после АКШ или стентирования.
Дополнительно ограничивает возможности больных отсутствие у многих из них терапии бета-блокаторами. Эти препараты показаны пациентам при ИБС, они снижают частоту пульса и повышают переносимость нагрузок. Еще один фактор, который затрудняет проведение реабилитации, - распространённость у пациентов с клапанной болезнью фибрилляции предсердий. Если операция проводилась на открытой грудной клетке с рассечением грудины – необходимо ограничивать нагрузку на руки в течение 2 месяцев после операции.
После операции по замене клапана реабилитация направлена на разные сферы жизни больного и включает:
Пациенту необходим мониторинг объективных показателей – пульса, артериального давления, насыщения крови кислородом и других. В этом ему поможет использование индивидуальных устройств для контроля работы сердца. Отметим, что большинству больных невозможно провести информативное нагрузочное ЭКГ-тестирование, поэтому для оценки переносимости нагрузки у них следует использовать тест 6-минутной ходьбы спустя месяц после операции. В восстановительную программу рекомендуется включать кардионагрузку, силовые тренировки для ног и психотерапию.
Ежегодно в России имплантируется около 40 тысяч кардиостимуляторов (ЭКС), более 2 тысяч кардиовертеров-дефибрилляторов (ИКД), около тысячи систем кардиоресинхронизирующей терапии (КРТ). Все эти пациенты имеют право на реабилитацию. Её принципы учитывают факторы, связанные с пациентом, с самим устройством и с особенностями труда и быта.
Реабилитация после операции проводится с учётом возраста больного. Практически все из них старше 60 – 70 лет. Пожилые люди имеют тяжёлые болезни сердца и сосудов – инфаркт миокарда, инсульт, сердечную недостаточность, аритмии. Для них характерна низкая физическая активность. До 70% пациентов перед установкой ЭКС жалуются на эпизоды потери сознания, что приводит к их эмоциональной неустойчивости.
При составлении плана реабилитации для пациента с ЭКС необходимо учитывать, что пациент нуждается в регулярном контроле функции устройства. При нарушениях работы стимулятора может потребоваться повторная операция. Многие пациенты полностью зависят от работы имплантированного устройства. Поэтому все люди с абсолютной зависимостью от ЭКС, а также с ИКД и КРТ-системами нуждаются в телемониторинге ЭКГ.
На практике обеспечить всех нуждающихся в телемедицинских мониторинговых системах такими устройствами сложно. Взять на себя их функции могут часы здоровья, регистрирующие ЭКГ, определяющие частоту сердцебиения, артериального давления, вариабельность ритма сердца. Это даёт возможность быстрее обнаружить, например, признаки нарушения функции стимуляции ЭКС и вовремя обратиться к врачу.
Нарушение мозгового кровообращения – нередкое осложнение фибрилляции предсердий или артериальной гипертензии. В России на 100 тысяч населения приходится 600 людей, перенёсших инсульт, и до 60% из них являются инвалидами. Чтобы помочь больным с нарушенным мозговым кровообращением вернуться к нормальной жизни, необходима современная реабилитация.
Всем пациентам требуется устранение модифицируемых факторов риска, изменение образа жизни, нормализация питания, а также назначение гиполипидемических средств и антиагрегантов.
Принципы реабилитации после инсульта:
С первого дня болезни показана кинезиотерапия – лечение положением конечностей и тела, в том числе пассивные и активные движения, в том числе с применением компьютеров и роботизированных систем. Перспективное направление восстановительного лечения после инсульта – транскраниальная магнитная стимуляция. Кроме того, пациент должен получать комплексную помощь по коррекции болей, спазма мышц, глазодвигательных и зрительных нарушений, патологии глотания, речи и когнитивной функции.
Чтобы добиться наилучшего результата реабилитации, необходимо обеспечить нормальную работу сердечно-сосудистой системы. Для подбора медикаментов, оценки их эффекта рекомендуется регулярно измерять пульс и давление больного человека. Умные часы и фитнес-браслеты автоматизируют эти измерения.
Полноценная реабилитация пациентов перенёсших любое кардиоваскулярное заболевание невозможна без обучения самого человека методам самоконтроля и обратной связи. Он должен понимать, что происходит с его организмом, как действуют лекарства, какой эффект нужно ожидать от лечения, какую интенсивность физических тренировок выбрать. Индивидуальные носимые устройства помогут решить все эти проблемы за счёт круглосуточного мониторинга важнейших параметров и обеспечения тем самым высокого уровня осведомлённости о состоянии организма. И конечно нельзя забывать о периодической диспансеризации и заблаговременной передаче всех сведений о изменениях в состоянии показателей и самочувствия лечащему врачу. Будьте здоровы!
Автор статьи: врач функциональной диагностики
Чубейко Вера Олеговна
Предлагаем к просмотру видео на тему: "Кардиореабилитация"





 8 (495) 151 - 88 - 88
8 (495) 151 - 88 - 88
 8 (777) 084-63-00
8 (777) 084-63-00

Вы можете заказать устройство в Рассрочку на 6 месяцев, выплачивая сумму равными долями банку. При этом отсутствует какая-либо переплата - для этого Вам достаточно своевременно вносить ежемесячный платеж. Для оформления рассрочки платежа оформите заказ, указав в способе оплаты Рассрочку
Вы всегда можете оплатить товар после получения вне зависимости от способа доставки: при доставке курьером, при заборе с пункта выдачи или при самовывозе из шоурума в Москве. Оплатить Вы всегда можете, как наличными, так и банковской картой
На продукцию распространяется гарантия от от 6 до 12 месяцев (указано в описании каждого товара). В течение гарантийного срока мы исправим любую техническую неисправность, которая возникла самопроизвольно. В этом случае транспортировку на диагностику и отправку обратно к Вам мы проведём за свой счёт, для Вас это всё абсолютно бесплатно, вне зависимости от того, в каком городе России находится устройство.

