Тромбоз многих пугает тем, что ассоциируется с внезапной катастрофой — инфарктом, инсультом, тромбоэмболией. Но в реальной клинической практике видно другое: у многих людей на момент острого события были уже серьёзные изменения в сосудах и сердце. Эти изменения сопровождались важными сигналами, которые легко списать на усталость и возраст. Именно поэтому их надо знать — чтобы вовремя распознать проблему.
В этой статье мы с вами разберём, что такое тромбоз, почему он возникает и какие поражает сосуды. Также я опишу симптомы, которые требуют внимания, и расскажу, как избежать возможной катастрофы — за счёт профилактики и самоконтроля.
Что такое тромбоз
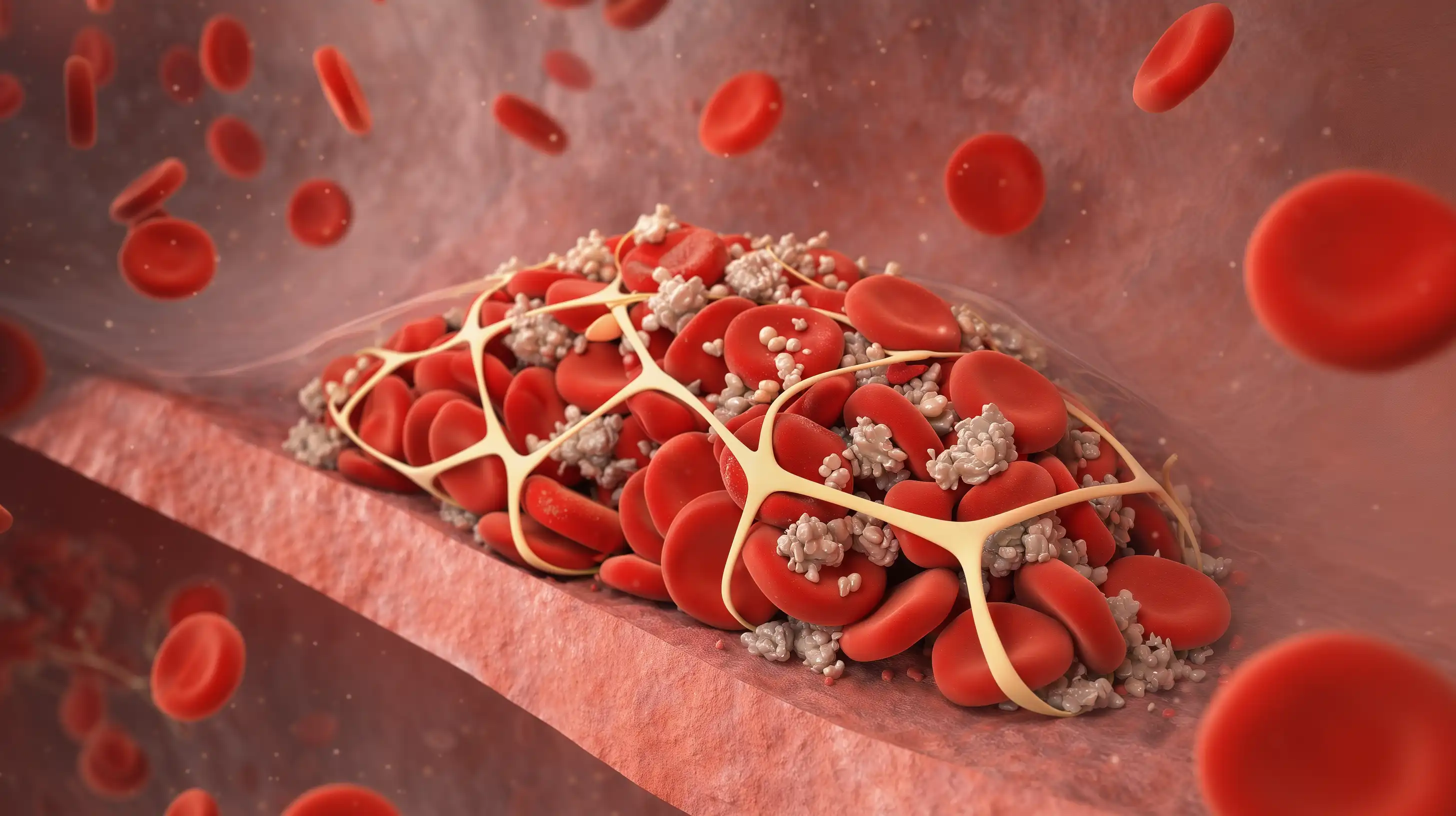
Тромбоз — это состояние, при котором внутри сосуда или полости сердца формируется сгусток (тромб), состоящий из фибрина, тромбоцитов и эритроцитов. Он может частично перекрывать просвет или полностью блокировать кровоток, нарушая доставку кислорода и питательных веществ к тканям и органам.
Важно различать тромбоз и эмболию. Тромбоз — означает, что сгусток сидит в том же месте, где и образовался. Эмболия — когда фрагмент тромба отрывается, переносится кровью и закупоривает сосуд в другом месте (например, в лёгких).
Это очень опасная ситуация, последствия которой зависят от того, какой орган не получает кровь. Если это сердечная мышца, возникает инфаркт, мозг — ишемический инсульт, конечность — ишемия, затем гангрена.
Тромбоз может стать причиной тромбоэмболии, когда тромб или его фрагмент отходит от стенки и с кровью уносится в другое место, где закупоривает сосуд. Классический вариант: тромбоз глубоких вен (ТГВ), который приводит к тромбоэмболии лёгочной артерии (ТЭЛА), — жизнеугрожающему состоянию.
Кроме того, тромбоз чреват серьёзными осложнениями. Так, после ТГВ возможен посттромботический синдром с хронической болью, отёками и трофическими язвами. После ТЭЛА у некоторых больных развивается хроническая лёгочная гипертензия.
| Термин | Что происходит | Пример | Чем грозит |
|---|---|---|---|
| Тромбоз | Сгусток крови формируется на месте в сосуде или в полости сердца и частично/полностью перекрывает кровоток | ТГВ голени/бедра | Ишемия тканей, риск отрыва и развития тромбоэмболии |
| Эмболия | Просвет сосуда закупоривает перенесённый током крови материал (эмбол) — он образовался в другом месте. Эмболом может быть тромб, но не только | Кардиоэмболический инсульт: эмбол из левых отделов сердца (например, при ФП) попадает в мозговую артерию | Внезапная окклюзия артерии → острое нарушение кровоснабжения органа (инсульт, ишемия конечности и др.) |
| Тромбоэмболия | Частный случай эмболии: эмбол — это фрагмент тромба, который оторвался и мигрировал по кровотоку | ТЭЛА: эмбол чаще всего из глубоких вен ног/таза попадает в лёгочные артерии | Может вызвать тяжёлую дыхательную недостаточность, перегрузку правых отделов сердца, шок и смерть |
Почему возникает тромбоз
В основе образования тромбов лежит сочетание трёх факторов, известных как триада Вирхова:
- Замедление кровотока или застой крови — например, при длительной неподвижности, после операций (главная причина тромбозов вен).
- Гиперкоагуляция — повышенная свёртываемость крови (наследственные тромбофилии, онкозаболевания, беременность/послеродовый период, приём эстрогенов и др.).
- Повреждение или дисфункция эндотелия (внутренней выстилки сосуда), которое может возникать при травме, воспалении, атеросклерозе, воздействии катетеров.
При повреждении сосудистой стенки или замедлении кровотока тромбоциты прилипают к эндотелию, активируются и склеиваются между собой, создавая тромбоцитарную пробку. Затем из белка фибриногена образуются нити фибрина — прочные, как сетка. В эту сетку попадают эритроциты, и конструкция уплотняется. Так формируется тромб.
Замедление кровотока
Чтобы организм нормально функционировал, кровь должна быстро двигаться в сосудах. Это важно, ведь если поток замедляется или возникает застой, клетки крови дольше контактируют друг с другом и цепляются за стенки — вероятность формирования сгустков растёт.
Застой может возникать в следующих ситуациях:
- длительная неподвижность (постельный режим, долгие перелёты и поездки);
- сердечная недостаточность, при которой сердце хуже качает кровь;
- компрессия вен, варикозная болезнь и хроническая венозная недостаточность;
- обезвоживание — уменьшение объёма плазмы усиливает концентрацию клеток и замедляет ток крови.
Повышенная свёртываемость крови
Это состояние называют гиперкоагуляцией — система гемостаза смещается в сторону тромбообразования. Вы, наверное, слышали фразу «густая кровь»? Это упрощение — кровь сгущается не в прямом смысле. Речь идёт про биохимический баланс факторов свёртывания, тромбоцитов и противосвёртывающих механизмов.
Причины гиперкоагуляции:
- наследственные заболевания;
- онкология и иногда противоопухолевое лечение;
- операции и травмы, включая послеоперационный период;
- беременность и роды (свёртываемость повышается физиологически);
- системное воспаление, острое и хроническое;
- некоторые аутоиммунные состояния.
Повреждение эндотелия
Эндотелий — больше, чем слой клеток. Это активная внутрисосудистая структура. Не так давно учёные признали его полноценным органом, и вот почему:
- он продуцирует вещества, которые участвуют в тромбообразовании;
- регулирует тонус сосуда и миграцию веществ через стенку;
- поддерживает гладкость, чтобы клетки крови не прилипали.
Когда этот слой-орган повреждён или воспалён, он теряет свои защитные свойства: поверхность становится более шершавой, легче запускается каскад свёртывания, активируются тромбоциты.
Что может повредить эндотелий:
- атеросклероз;
- воспаление;
- микротравмы;
- операции и внутрисосудистые вмешательства (катетеры, стенты и др.)
Для артериального тромбоза повреждение сосудистой стенки — ведущий фактор. А когда возникает бляшка, она становится площадкой для тромба: на ней он формируется быстрее и плотнее.
Малоподвижный образ жизни
Малоподвижность приводит к венозному застою. Мышцы голени работают меньше, соответственно, мышечный насос ослабляется. Кровь медленнее возвращается к сердцу, увеличивается давление в венах. Это ощущается как тяжесть в ногах, отёчность к вечеру, снижение переносимости нагрузки.
Особенно риск растёт, когда малоподвижность сочетается с длительными перелётами или поездками, лишним весом, курением, недостатком жидкости, варикозной болезнью. Чем больше складывается факторов, тем выше вероятность образования тромбов.
Венозный тромбоз часто стартует в венах голени. В нижних конечностях кровь течёт против силы тяжести и во многом зависит от мышечного насоса — работы мышц при ходьбе. Хотите здоровые вены? Укрепляйте мускулатуру и побольше двигайтесь. Особенно если ведёте сидячий образ жизни.
Сердечно-сосудистые заболевания
Некоторые заболевания влияют на характер кровотока так, что появляются зоны застоя и турбулентности, особенно в сердечных камерах. В этих условиях тромб может сформироваться внутри сердца, а затем стать источником эмболии где-то в другом месте. Какие это заболевания:
- сердечная недостаточность (уменьшение сердечного выброса);
- фибрилляция предсердий (способствует застою крови в предсердии);
- перенесённый инфаркт (участки сниженной сократимости, пристеночные тромбы);
- патология клапанов (изменение внутрисердечной гемодинамики).
Сформировавшийся в сердце тромб может закупорить важный сосуд. Например, если его фрагмент (эмбол) попадает в артерии, питающие головной мозг или легкие, возникают ишемический инсульт и тромбоэмболия лёгочной артерии.
Гормональные и метаболические факторы
Комбинированные эстрогенсодержащие контрацептивы увеличивают вероятность венозной тромбоэмболии, особенно в сочетании с курением, ожирением и малоподвижностью. Также риск увеличивает эстрогенотерапия в менопаузу. Также беременность и послеродовой период — время физиологически повышенной свёртываемости крови; риск максимален в первые недели после родов.
Метаболические факторы — это прежде всего ожирение и сахарный диабет, которые связаны с хроническим воспалением, дисфункцией эндотелия и общими изменениями свёртываемости. Им «помогают» гипертония и дислипидемия, ускоряя повреждение сосудов.
Вредные привычки
Курение повышает риск сразу в нескольких направлениях: повреждает эндотелий, усиливает воспаление и оксидативный стресс, повышает реактивность тромбоцитов и сдвигает гемостаз в сторону гиперкоагуляции. Риск артериального тромбоза становится выше, потому что тромбу легче сформироваться на повреждённой сосудистой стенке.
Алкоголь может провоцировать приступы фибрилляции предсердий (ФП; мерцательная аритмия), а значит, повышать риск эмболий и усиливать тромбообразование. Кроме того, он способствует обезвоживанию — ещё один фактор тромбоза, в том числе венозного.

Чем опасен тромбоз
Тромб опасен тогда, когда он становится преградой и закупоривает сосуд. Нарушается кровоток, и ткани перестают получать питание и кислород, необходимые для их функционирования. В зависимости от локализации поражения может развиваться жизнеугрожающее состояние.
- Инфаркт миокарда при нарушении кровотока в коронарных артериях.
- Ишемический инсульт при закупорке сосуда, питающего головной мозг.
- Тромбоэмболия лёгочной артерии — тяжёлое осложнение ТГВ.
Всё это острые эпизоды. И даже если врачи успешно справляются с ними, они не проходят для организма бесследно. Развивается хроническая венозная недостаточность, снижается переносимость физической нагрузки, остаются посттромботические изменения — даже при полноценной реабилитации.
Виды тромбозов
Тромбозы можно классифицировать по месту формирования тромба и по типу сосуда. Обычно выделяют венозные и артериальные формы, а также тромбы в полостях сердца — у каждой группы свои особенности, риски и проявления.
Венозный тромбоз
Венозные формы связаны главным образом с застоем крови и повышенной свёртываемостью. Основные заболевания — тромбоз глубоких вен и поверхностный тромбофлебит.
Тромбоз глубоких вен
Чаще возникает в глубоких венах нижних конечностей (в области бедра или голени), реже — в венах таза или верхних конечностей. Главная опасность — тромбоэмболия лёгочной артерии при отрыве тромба или его фрагмента.
Типичные проявления:
- односторонний отёк конечности;
- боль или чувство распирания, напряжения;
- болезненность при нагрузке или пальпации;
- иногда — локальное повышение температуры, расширение поверхностных вен.
Признаки эти не специфичны, то есть они могут встречаться и при других заболеваниях, таких как артрит, бурсит, поверхностный тромбофлебит и даже при растяжении мышц. Поэтому обязательно надо обследоваться — пока этого не сделаете, точную причину не узнаете. Кроме того, тромбоз глубоких вен может протекать бессимптомно.
Поверхностный тромбофлебит
Это поражение поверхностных вен с воспалительной реакцией сосудов и окружающих тканей. Внешне оно, как правило, заметно. Возникает болезненное уплотнение в форме тяжа по ходу вены либо локальное. Часто с покраснением и болезненностью при касании. Риск эмболии в этом случае ниже, чем при ТГВ, но если процесс распространяется ближе к глубоким венам, за состоянием нужно внимательно наблюдать.
Артериальный тромбоз
Артериальные формы обычно возникают на фоне повреждения сосудистой стенки — это ведущий фактор, к которому присоединяются дополнительные: курение, малоподвижность, фибрилляция предсердий и т. п. Их главный риск — острая ишемия, которая может приводить к внезапной смерти.
Коронарные артерии
Большинство жизнеугрожающих коронарных синдромов происходят из-за тромбоза коронарных артерий. Развивается он здесь, как правило, в присутствии атеросклеротической бляшки, вследствие её эрозии или разрыва. Именно поэтому атеросклероз является ведущим фактором риска инфаркта.
Мозговые артерии
В артериях, снабжающих кровью головной мозг, тромбоз может развиваться локально на фоне бляшек — либо в форме эмболии, если тромб или его фрагмент попадает сюда с потоком крови. Сгусток перекрывает артерию, и возникает ишемический инсульт.
Периферические артерии
Нарушение кровоснабжения конечностей может быть как хроническим, так и острым. Острая ишемия проявляется внезапной сильной болью, похолоданием и побледнением конечности, онемением, покалыванием, снижением чувствительности, слабостью и ограничением подвижности. Она требует неотложной помощи — чем дольше нарушен кровоток, тем выше риск необратимых изменений тканей (например, гангрены).
Хроническое нарушение кровоснабжения обычно развивается постепенно и сначала проявляется болью или жжением в икре или бедре при ходьбе, которые проходят после короткого отдыха. Со временем снижается выносливость, ноги чаще мёрзнут, меняется кожа, ухудшается заживление ран. При выраженной ишемии боль появляется уже в покое, образуются язвы на стопе.
Тромбозы сердца
В сердечных камерах тоже могут формироваться тромбы, особенно в ушке левого предсердия. Тромб в сердце — дамоклов меч и потенциальный источник системной эмболии (например, закупорки мозговых артерий с развитием инсульта). Причины, как правило, две — либо аритмия, либо недостаточность миокарда. Иногда — всё вместе.
Внутрисердечные тромбы при аритмиях
Классический пример — фибрилляция предсердий, при котором кровоток в предсердиях становится менее организованным и возникает застой, что повышает риск тромбообразования.
Тромбы при снижении сократимости миокарда
После инфаркта или при сердечной недостаточности часть миокарда сокращается хуже — внутри камер появляются зоны замедленного/турбулентного кровотока. Они способствуют формированию пристеночных тромбов.
| Критерий | Венозный | Артериальный |
|---|---|---|
| Локализация | Чаще в глубоких венах ног или таза (реже — верхние конечности) | В артериях: коронарных, мозговых, периферических |
| Механизм | Преобладают застой крови и гиперкоагуляция | Преобладают повреждение стенки и активация тромбоцитов |
| Факторы | Иммобилизация (перелёты, постельный режим), операции и травмы, беременность и послеродовый период, эстрогены, онкология, тромбофилии, обезвоживание | Атеросклероз, курение, гипертония, диабет, высокий ЛПНП-холестерин, хроническое воспаление. Эмболии в артерии также возможны при фибрилляции предсердий (из левых отделов сердца) |
| Симптомы | Односторонний отёк, боль, распирание ноги; локальное тепло, расширение поверхностных вен; иногда бессимптомно до осложнения | Боль в груди при инфаркте, очаговая неврология (инсульт), резкая боль или похолодание конечности (острая ишемия) |
| Осложнения | ТЭЛА, посттромботический синдром, хроническая лёгочная гипертензия (у части пациентов после ТЭЛА) | Инфаркт миокарда, ишемический инсульт, острая ишемия конечности, хроническая ишемия и трофические нарушения |
| Профилактика | Движение, питьевой режим, контроль веса, отказ от курения; профилактика в ситуациях риска (операции, онкология, беременность) | Контроль факторов: ЛПНП, АД, сахар, отказ от курения, физнагрузка; при высоком риске — терапия по назначению врача |

Как распознать тромбоз
Как и многие сердечно-сосудистые заболевания, тромбоз начинается с неспецифических симптомов. В дальнейшем они развиваются, и характер проявлений зависит от того, где сформировался тромб и какой кровоток нарушил — местный (например, в вене или артерии конечности) или легочный (ТЭЛА).
Боль, отёк, изменение температуры конечности
Для венозного тромбоза типична односторонняя картина — страдает поражённая конечность. Чаще всего наблюдаются:
- отёк ноги (разница заметна по сравнению со второй конечностью);
- боль или чувство распирания или напряжения;
- локальная болезненность при надавливании;
- иногда — повышение температуры кожи, умеренное покраснение, расширение поверхностных вен.
Симптомы тромбоза начинаются с малого. Например, нога стала уставать сильнее или быстрее; к вечеру обувь становится теснее с одной стороны; появилось непривычное ощущение, которое не похоже на мышечную боль после нагрузки.
Одышка, боль в груди
Одышка и боль в груди могут сигнализировать о тромбоэмболии лёгочной артерии. Помимо нехватки воздуха, могут ощущаться слабость, ватность, предобморочное состояние, учащённое сердцебиение.
Нарушения ритма и слабость
Нарушения сердечного ритма могут провоцировать тромбоз сосудов. Следует помнить об этом, если у вас регулярно возникают:
- эпизоды нерегулярного сердцебиения;
- приступы выраженной тахикардии;
- внезапная слабость и головокружения;
- сильная утомляемость.
Как я уже писал, при фибрилляции предсердий кровоток в предсердиях нарушается, появляются зоны застоя, и тромб может сформироваться внутри сердца. Возникает угроза эмболии, которая может стать причиной инсульта или ТЭЛА. Поэтому повторяющиеся эпизоды аритмий — серьёзный повод обследовать сердце и сосуды.
Резкое ухудшение самочувствия
Первые признаки, как правило, неспецифические: усталость, снижение выносливости, общее недомогание. По мере развития болезни к ним присоединяются такие симптомы, как внезапная слабость, сильная боль и одышка. Если тромб перекрывает артерию, возникает резкое ухудшение самочувствия — оно связано с острым дефицитом кровоснабжения органов.
Изменения артериального давления и пульса
Давление и пульс отражают стабильность и качество кровотока. Если появились странные колебания — эпизоды повышения или снижения АД — на них стоит обратить внимание. Особенно если ещё беспокоят приступы тахикардии или другие нарушения ритма.
Повторюсь, что эти признаки не обязательно указывают на тромбоз. Так проявляются многие заболевания сердца и сосудов и даже нервно-вегетативные расстройства, например, на фоне стресса. В любом случае, любые сердечно-сосудистые симптомы требуют обращения к врачу и наблюдения в динамике.
Диагностика тромбоза
Поскольку заболевание имеет определённые признаки и предпосылки, врач может определить его (или, по крайней мере, вероятность) уже при первичном осмотре. Он проводит физикальное обследование, по результатам которого назначает исследования. Эти исследования либо исключают тромбоз, либо подтверждают его.
Также выполняются лабораторные анализы — они позволяют уточнить клиническую картину. Как вы помните, триада Вирхова включает нарушения свёртываемости крови и атеросклеротические изменения, у которых есть свои маркеры.
Первичный осмотр
На этом этапе врач выясняет, когда начались симптомы, как быстро они нарастали, есть ли асимметрия (например, одна нога отекает, а другая нет), были ли эпизоды внезапной одышки и/или боли в груди. Также он уточняет факторы риска — например, недавняя операция или травма, длительный период неподвижности, гормональная терапия, семейный анамнез и так далее.
Затем врач приступает к физикальному осмотру. Он оценивает и сравнивает состояние конечностей (есть ли отёчность, болезненность, выступающие вены), наблюдает за дыханием, измеряет сатурацию, ЧСС, АД — и по результатам назначает инструментальные исследования сердца. Выбор зависит от предполагаемого поражения и его локализации.
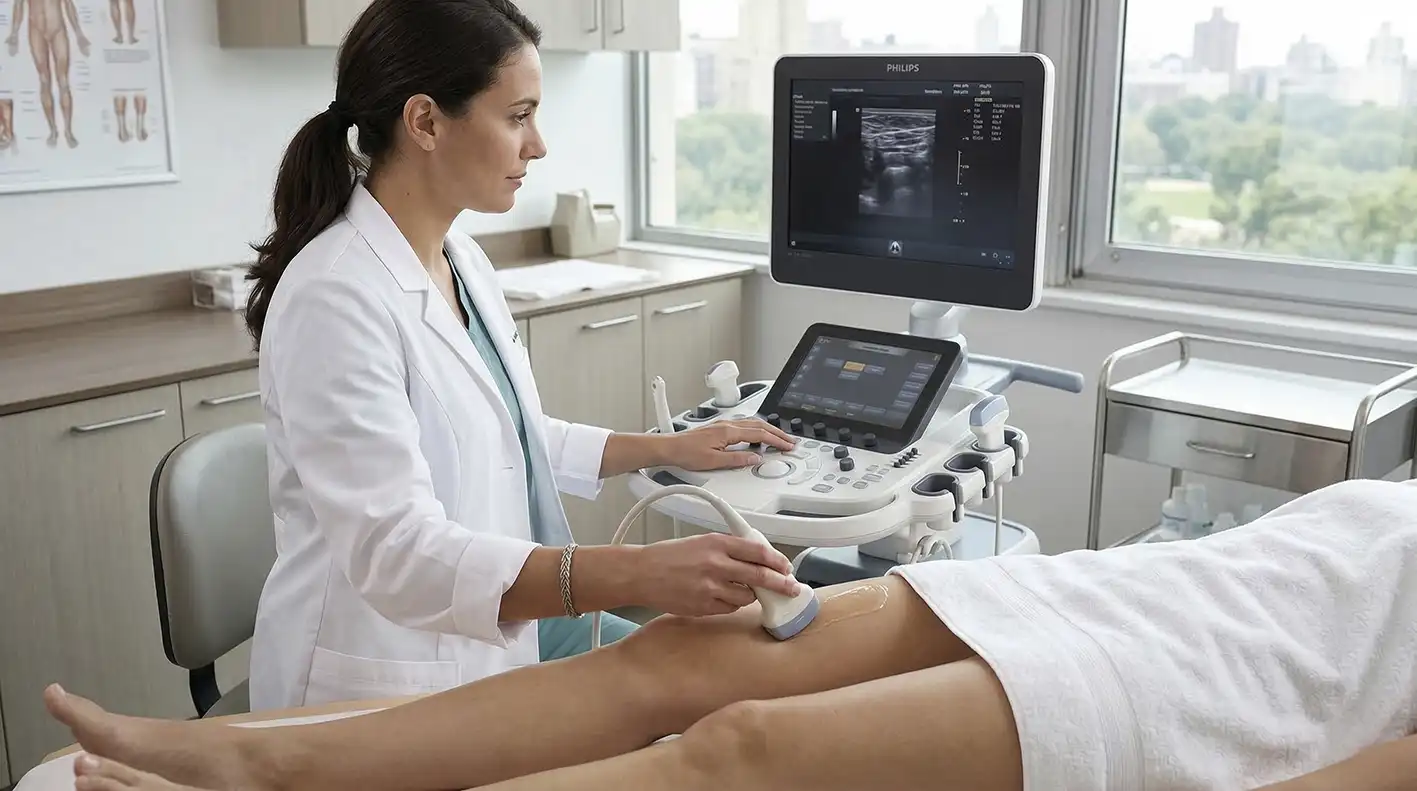
Инструментальные методы
Подозрение на тромбоз глубоких вен
Оптимально — УЗИ вен (дуплексное сканирование): оно показывает, есть ли тромб и насколько ослаблен кровоток. Если УЗИ-доступ к венам затруднён — например, в области таза они могут просматриваться хуже — выполняют венографию на аппарате КТ или МРТ.
Подозрение на тромбоэмболию лёгочной артерии
В экстренной ситуации каждая минута на счету, поэтому в приоритете быстрая диагностика. Соответственно, метод выбора — КТ-ангиография лёгочных артерий с контрастированием. Больному выполняют томографию и, если обнаруживают в сосуде тромб, немедленно приступают к лечению.
При нестабильности (сильная гипотония, признаки шока) пациента в первую очередь реанимируют. Параллельно выполняют эхокардиографию — на месте, с помощью переносного аппарата, чтобы оценить перегрузку правых отделов сердца — это косвенный признак ТЭЛА.
Иногда выполняется вентиляционно-перфузионная сцинтиграфия, если КТ с контрастированием противопоказана, а также дуплексное сканирование вен ног, чтобы найти источник эмболии — в дополнение к основному исследованию.
Подозрение на артериальный тромбоз
Здесь тоже важна скорость, поэтому выполняют либо дуплексное УЗИ, либо КТ-ангиографию. Задача — выяснить, где находится тромб, на каком участке артерии.
Подозрение на внутрисердечные тромбы
Выбор метода зависит от того, где предполагается тромб.
- Эхокардиография помогает оценить сократимость, постинфарктные изменения, тромбы в желудочках (не всегда, но обычно она достаточно информативна).
- Чреспищеводная эхокардиография — при подозрении на тромб в левом предсердии и ушке левого предсердия, особенно при фибрилляции предсердий и планировании вмешательств.
Лабораторные анализы
D-димер
D-димер — это фракция белка, которая остаётся при распаде тромба. Соответственно, если уровень D-димера выше нормы (а некоторое количество присутствует даже у здорового человека), это возможный маркер тромбоза. Отрицательный же результат снижает вероятность настолько, что иногда даже снимает необходимость в визуализации.
Вспомогательные исследования
При подозрении на тромбоз выполняют общий и биохимический анализы крови (это стандартный минимум перед вмешательством и для определения тактики лечения), и коагулограмму. Также могут назначать анализы на тропонин для оценки тяжести и риска осложнений при ТЭЛА, липидограмму и тесты на тромбофилию у стабильных пациентов.
Если диагноз выглядит необъяснимым (молодой возраст, рецидивы, необычная локализация, выраженный семейный анамнез) выполняют исследования на тромбофилии. Они могут включать анализы на дефицит антитромбина, протеина C, протеина S, фактор V Лейдена, мутацию протромбина G20210A, антифосфолипидный синдром и т. п.
Учтите, что при всей своей информативности лабораторная диагностика сердца, далеко не всегда показательна при тромбозе. Это вспомогательная мера, которая может добавить ещё один пункт за или против предполагаемого диагноза. Основные пути — методы визуализации, которые позволяют увидеть сгусток.
Лечение тромбоза
Тактика лечения зависит от трёх условий: где находится тромб, насколько он затрудняет кровоток и есть ли угроза жизненно важным органам. Клинических задач тоже три: остановить рост сгустка, предотвратить эмболию и сохранить кровоснабжение тканей.
Для большинства венозных форм и гемодинамически стабильной ТЭЛА основной подход — антикоагуляция. Она не даёт тромбу расти и уменьшает вероятность новых эмболий, в то время как организм постепенно справляется с проблемой.
Консервативная терапия: остановить рост тромба и снизить риск эмболии
Это базовая терапия, которую получают все пациенты, даже при операции. И во многих случаях, если нет острой угрозы, этого вполне достаточно. Медикаментозные схемы включают антикоагулянты и/или антиагреганты.
- Антикоагулянты — основа лечения венозного тромбоза и профилактики эмболии. Они вмешиваются в механизм свёртывания крови, препятствуют росту тромбов и уменьшают вероятность их повторного образования.
- Антиагреганты — это препараты, которые снижают способность тромбоцитов склеиваться (агрегировать) и формировать тромбоцитарную пробку. За счёт этого они уменьшают риск артериальных форм, где ведущую роль играет именно активация тромбоцитов — при разрыве атеросклеротической бляшки, например. Поэтому при поражении коронарных артерий используется преимущественно антиагрегантная стратегия.
Базовая терапия может дополняться сопутствующей: обезболивающими средствами, статинами и липидснижающими препаратами для контроля липидного обмена, противоаритмическими средствами, кислородом (при ТЭЛА) и т. д. Основная задача такого лечения — остановить развитие тромбов на уровне первопричин.
Реперфузионная терапия: восстановить кровоток при угрозе жизни пациента
Если ситуация угрожает жизни или органу (конечности), применяются реперфузионные методы, цель которых — удалить тромб. Для этого его либо растворяют, либо удаляют физически.
При каких состояниях пациент нуждается в реперфузии:
- гемодинамическая нестабильность при ТЭЛА (шок, падает давление, нарушается пульс);
- острая ишемия конечности — внезапное нарушение кровоснабжения, которое приводит к гангрене, если не устранить причину в течение нескольких часов;
- крупный тромб в бедренной, подвздошной, подколенной вене — с тяжёлой симптоматикой и высоким риском нарушения трофики тканей.
И в любой другой ситуации, если она неотложная или консервативной терапии недостаточно.
Реперфузия — это название подхода, цель которого состоит в восстановление кровотока. Методы при этом могут быть разные — от медикаментозных до хирургических.
Тромболизис
Представляет собой быстрое растворение сгустка с помощью лекарственных средств. Их могут вводить внутривенно — в этом случае они оказывают системное действие на весь организм; либо подводят через катетер непосредственно к тромбу.
- Системный тромболизис используется при жизнеугрожающей ТЭЛА и других острых ситуациях. Его плюс — скорость и простота выполнения: обычно в виде болюса и последующей инфузии (капельницы). Минус — выше риск кровотечений, потому что воздействие идёт на всю систему гемостаза.
- Катетер-направленный обеспечивает точное действие, но требует инвазивной процедуры, а это намного сложнее, чем просто поставить капельницу. Локальный тромболизис требует оборудования, наличия специалистов по эндоваскулярным вмешательствам, а также времени на организацию процедуры.
Катетерные методы доступны главным образом в крупных медицинских центрах, где есть ангиографическая операционная и обученная команда. В остальных случаях используют системный тромболизис или переводят пациента в специализированный стационар (если позволяет время и состояние больного).
Внутрисосудистые методы
Инвазивные операции делают в специализированных стационарах и кардиологических центрах. Врач вставляет тонкий катетер в артерию или вену (чаще через прокол в паху или на руке) и под рентгеновским контролем подводит его к месту тромба. Затем его удаляют:
- механически — специальным устройством на конце катетера;
- либо аспирационно — высасывают через катетер за счёт отрицательного давления.
Дополнительно могут выполнять баллонную ангиопластику или стентирование, если есть критичное сужение сосуда. В первом случае его стенки аккуратно раздувают, чтобы расширить просвет, во втором — устанавливают стент, который поддерживает нужный диаметр и не даёт сосуду схлопнуться.
Открытая хирургия
Если катетерные методы не подходят, недоступны или неэффективны, применяется открытая хирургия. Например, хирургическая эмболэктомия при массивной ТЭЛА или открытая тромбэктомия при острой ишемии конечности.
Профилактика рецидивов
После стабилизации больного врач подбирает профилактическое лечение, чтобы исключить риск повторного эпизода. Минимум 3 месяца пациенты получают антикоагуляционную терапию. После — зависит от причины. Если был временный провоцирующий фактор, например, период неподвижности из-за травмы, дальнейшее лечение может и не потребоваться. Если есть системные предпосылки — вышеупомянутая триада Вирхова — лекарственную терапию продолжают.
При каких заболеваниях нужна длительная профилактика:
- аритмии, особенно мерцательная, и другие сердечные патологии;
- атеросклероз и факторы сосудистого риска (давление, нарушение липидного обмена, курение, диабет);
- онкология (иногда тромбоз связан с наличием опухолевого процесса);
- приём эстрогенсодержащих препаратов, беременность и послеродовой период.

Почему важно следить за состоянием сосудов и сердца
Сердце и сосуды постепенно изнашиваются. Они подвержены разнообразным влияниям, от гормональных нарушений до внешних факторов, таких как курение, питание и воздействие внешней среды. Поэтому наблюдать за изменениями нужно в динамике, ориентируясь на самочувствие и физиологические показатели.
Почему важна динамика? Потому что разовый показатель нередко бывает обманчив. Давление может подняться из-за стресса, пульс — участиться из-за кофе, одышка — возникнуть из-за волнения. Но если колебания становятся регулярными, это уже не случайность.
Если у вас есть хотя бы два из пяти этих признаков, стоит показаться врачу.
- Колебания давления в последнее время сильнее и чаще.
- Пульс стал выше или появились эпизоды нерегулярности.
- Наблюдаются эпизоды слабости, ватности, предобморочные состояния.
- Периодически возникает одышка, особенно если её раньше не было.
- Привычная нагрузка переносится хуже, быстрее наступает усталость, чаще нужны передышки.
Эти признаки не обязательно указывают на тромбоз. Но они сигнализируют о том, что система стала менее устойчивой и риск осложнений, в том числе тромботических, — выше.
В подобных ситуациях на помощь приходят носимые устройства — они фиксируют динамику. Например, контроль давления в течение дня: если оно гуляет, вы можете не ощущать этого, но в приложении всё будет видно. Или пульса — если есть аритмия, с умными часами вы её не пропустите. Даже если они не смогут определить её тип (некоторые патологии требуют многоканальной ЭКГ), сам факт нарушения будет зафиксирован.
Мониторинг здоровья перестал быть сугубо клинической задачей. Сегодня пациент может отслеживать свои физиологические показатели — и предоставлять данные врачу. Но врачебный контроль по-прежнему важен, потому что носимые устройства не предназначены для самодиагностики. Они помогают заметить нарушения и вовремя принять меры: пойти к доктору, рассказать о симптомах и показать конкретные цифры.
Что же касается тромбоза, то он успешно лечится. Если не запускать ситуацию, угрозы жизни не будет. Нет тромба — нет опасности. Поэтому следите за давлением, пульсом и самочувствием и обращайте внимание на состояние вен — это тот минимум сигналов, которые даёт сердечно-сосудистая система при тромбозах.
Частые вопросы (FAQ) по тромбозу
Почему в длительной поездке может оторваться тромб?
Длительная неподвижность замедляет кровоток в венах, особенно если есть варикоз, лишний вес, обезвоживание, недавняя операция. В таких условиях может быстро сформироваться тромб. Опасность в том, что его часть может оторваться и с током крови попасть в лёгочные артерии, вызывая тромбоэмболию (ТЭЛА).
Всегда ли тромбоз возникает внезапно?
Острое событие часто выглядит внезапным, но предпосылки формируются заранее: атеросклероз, микрососудистое воспаление, нарушения ритма, застой крови. Венозная форма обычно начинается с мелких сигналов — односторонней отёчности, тяжести, распирания, хотя может протекать и бессимптомно.
Может ли повышенное давление привести к тромбозу?
Само по себе повышение давления не формирует тромбы. Но хроническая гипертония повреждает сосудистую стенку и ускоряет атеросклероз, а это увеличивает риск артериальных тромбозов.
Как защитить себя от тромбоза?
Защита — это контроль факторов риска. Двигайтесь (особенно в поездках), пейте достаточно жидкости, не курите, следите за весом, давлением, уровнями сахара и липидов в крови. После операций, при онкологии, беременности, тромбофилиях или фибрилляции предсердий профилактическую терапию подбирает врач.
Если в крови много тромбоцитов, есть ли риск тромбоза?
Не обязательно. Умеренное повышение тромбоцитов бывает реакцией на воспаление, дефицит железа, восстановление после кровопотери и не всегда означает высокий риск. Опаснее стойкий выраженный тромбоцитоз, особенно при миелопролиферативных заболеваниях — там риск тромбозов выше и нужна оценка гематолога.
Связан ли с тромбозом высокий холестерин?
Да, прежде всего с артериальными формами. «Плохой» холестерин ускоряет рост атеросклеротических бляшек. Когда бляшка повреждается, на её поверхности быстро формируется тромб — так развивается инфаркт или ишемический инсульт. Для венозных форм холестерин менее значим, но общий риск всё равно растёт.
Что значит «густая кровь» и как её «разжижают»?
В быту так называют разные вещи: обезвоживание, высокий гематокрит, воспаление, повышенную свёртываемость. При обезвоживании помогает питьевой режим. Если речь о риске тромбоза, лечение назначает врач: антикоагулянты снижают свёртывание, антиагреганты — тромбоцитарную агрегацию (чаще при атеросклерозе).
Всегда ли тромб отрывается, если он есть?
Нет. Многие тромбы прирастают к стенке, и организм постепенно их перерабатывает. Риск отрыва выше при свежем венозном тромбозе, крупном тромбе и в ситуациях, провоцирующих застой (неподвижность). Поэтому важны ранняя диагностика и своевременная антикоагуляционная терапия.
Список литературы
- Кардиология: национальное руководство / под ред. Е. В. Шляхто. — 2-е изд., перераб. и доп. — Москва: ГЭОТАР-Медиа, 2021 г.
- Кардиология. Учебник (ГЭОТАР-Медиа, 2024; под ред. И. Е. Чазовой).
- Сосудистая хирургия. Национальное руководство. Краткое издание (ГЭОТАР-Медиа, 2022; под ред. И. И. Затевахина, А. И. Кириенко).
- Сердечно-сосудистая хирургия – 2022. Болезни и врожденные аномалии системы кровообращения (в каталоге издательских проектов НМИЦ ССХ им. А. Н. Бакулева).
- Смит, Фернхол. Сердечно-сосудистая система. Анатомия и физиология в покое и при физических нагрузках. Пер. Котова С. В. — М.: МЕДПРОФ, 2023.
- Ройтберг Г. Е., Струтынский А. В. Внутренние болезни. Сердечно-сосудистая система. — М., 2019.
- Ассоциация флебологов России. Клинические рекомендации: Тромбоз глубоких вен конечностей (взрослые). 2022
- National Institute for Health and Care Excellence (NICE). Venous thromboembolic diseases: diagnosis, management and thrombophilia testing. NICE guideline (NG158). London. 2023
- Guideline for the evaluation and management of acute pulmonary embolism in adults: a report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. Circulation. 2026
- Stevens S.M., Woller S.C., Kreuziger L.B., et al. Antithrombotic Therapy for VTE Disease: Second Update of the CHEST Guideline and Expert Panel Report. Chest. 2021
- Kakkos S.K., Gohel M., Baekgaard N., et al. Editor’s Choice – European Society for Vascular Surgery (ESVS) 2021 Clinical Practice Guidelines on the Management of Venous Thrombosis. Eur J Vasc Endovasc Surg. 2021
- Middeldorp S., et al. American Society of Hematology 2023 guidelines for management of venous thromboembolism: thrombophilia testing. Blood Adv. 2023
- Lutsey P.L., Zakai N.A. Epidemiology and prevention of venous thromboembolism. Nat Rev Cardiol. 2023
- Kleindorfer D.O., Towfighi A., Chaturvedi S., et al. 2021 Guideline for the Prevention of Stroke in Patients With Stroke and Transient Ischemic Attack: A Guideline From the American Heart Association/American Stroke Association. Stroke. 2021
- Joglar J.A., Chung M.K., Armbruster A.L., et al. Guideline for the Diagnosis and Management of Atrial Fibrillation: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. Circulation. 2024
- Gornik H.L., et al. Guideline for the Management of Lower Extremity Peripheral Artery Disease. Circulation. 2024.